Zobrazovací metody u neúrazových náhlých příhod břišních
Daniel Bartušek Orcid.org 1, Vlastimil Válek Orcid.org 1, Zdeněk Kala2, Vladimír Procházka2, Tomáš Andrašina1, Pavel Janeček2, Lumír Kunovský2,3
+ Pracoviště
Souhrn
Náhlé příhody břišní jsou urgentní stavy, které vyžadují rychlou dia gnostiku i léčbu. V dnešní době změnily ultrasonografie (USG) a výpočetní tomografie (CT – computed tomography) v některých případech pohled na využití prostého snímku břicha. USG je dnes plně dostupnou metodou, která je schopna u ně kte rých stavů poskytnout „finální“ diagnózu. Častější využití CT vyšetření v diagnostice náhlých příhod břišních je v dnešní době evidentní. CT vyšetření sice znamená pro nemocného poměrně velkou radiační zátěž, ta je však kompenzována její vysokou senzitivitou i specificitou v detekci příčin urgentních stavů. O protokolu CT vyšetření rozhoduje radiolog.
Klíčová slova
náhlé příhody břišní, zobrazovací metody, prostý snímek břicha, ultrasonografie, výpočetní tomografieÚvod
Náhlé příhody břišní (NPB) jsou charakteristické náhlým vznikem (postihují většinou jedince z pocitu plného zdraví) a svým rychlým průběhem. Tito pacienti se mnohdy objevují na ambulancích v nočních, resp. pohotovostních hodinách. Pro radiologa, a tím i pro kvalitní diagnostiku je velice výhodné, ba přímo nutné znát základní klinické údaje. Pokud není v těchto případech jasná klinická otázka, omezuje se vyšetření většinou na hledání „nějaké patologie, která by vysvětlovala dané potíže“ v celé břišní dutině a retroperitoneu. Nelze též opomenout možnost propagace potíží do dutiny břišní z hrudníku při postižení pleury či plic. Mezi základní zobrazovací metody u pacientů s podezřením na NPB stále patří prostý snímek břicha, event. i hrudníku, a ultrasonografie (USG) břicha a malé pánve. V dnešní době je však stále více využíváno vyšetření výpočetní tomografií (CT – computed tomography).
Jak při traumatické, tak při netraumatické příčině NPB zajímají chirurga, resp. klinika některé zásadní skutečnosti, na které by radiolog měl být schopen odpovědět. Při těchto akutních stavech máme ze zobrazovacích metod k disposici rentgen (RTG), USG a CT. Volba optimální diagnostické metody by měla záviset na klinickém a laboratorním stavu pacienta. V některých případech správná indikace CT může nahradit jak RTG, tak USG. Nedochází k časové prodlevě a většinou je stanovena „finální“ diagnóza (např. střevní ischemie). Mezi základní otázky, na které se nejčastěji klinik ptá a které mají pro další léčebnou strategii zásadní důležitost, patří:
1. Je přítomen volný plyn v dutině břišní? – perforace gastrointestinálního traktu (GIT) ?
2. Je přítomna volná tekutina či ohraničené kolekce tekutiny? – hemoperitoneum, ascites, uroretroperitoneum, střevní obsah, ohraničené kolekce, absces, lokalizace?
3. Jsou známky poruchy střevní pasáže? Pokud ano, o jaký typ poruchy se jedná a zda je porucha mechanická či funkční. V případě obstrukčního ileu je důležité stanovení místa, popřípadě i charakter překážky.
4. Jsou zánětlivé změny na parenchymatózních orgánech či trávicí trubici?
Kvalitní předoperační diagnostika a moderní možnosti monitorování pacientů umožňují v některých případech postupovat méně razantně a pokud možno konzervativně. Tomu napomáhá i rozvoj nechirurgických terapeutických modalit (radiologické intervenční výkony, endoskopické výkony). Tyto techniky mohou modifikovat akutní péči o pacienta a samotný chirurgický výkon provést v odložené, příhodnější době (např. perkutánní drenáž abscesů, embolizace při poranění jater atd.).
Zobrazovací metody u náhlých příhod břišních
Prostý rentgenový snímek břicha
Prostý snímek břicha je stále využívaný při vyšetření nemocných s NPB. Chirurgy je oblíben a i v dnešní době na něj mnohdy pohlížejí jako na zlatý standard u NPB. Ne každá chirurgická ambulance má k dispozici CT, v některých zařízeních nemusí být neustále k dispozici USG, většina ambulancí má však RTG pracoviště. Prostý snímek břicha má význam při podezření na střevní obstrukci, perforaci trávicí trubice či fulminantní střevní zánět. Vyšetření je možné provést i u lůžka pacienta pojízdným RTG přístrojem. RTG snímek břicha má význam i pro hodnocení polohy drénů [1–3]. Využití prostého snímku břicha se s rozvojem a dostupností CT u některých stavů snižuje. Specificita prostého snímku břicha u pacientů s podezřením na NPB je ve srovnání s CT vyšetřením malá, byť je jeho senzitivita např. v případě většího množství volného vzduchu v dutině břišní velká. Pokud u nemocných s NPB provádíme prostý snímek břicha, pak k základním projekcím patří:
1. snímek břicha vleže na zádech;
2. zadopřední snímek hrudníku vestoje;
3. snímek břicha vestoje a v některých případech lze zhotovit i snímek horizontálně probíhajícím paprskem vleže na boku.
Snímek břicha vleže na zádech mnohdy poskytuje více informací než snímek vestoje. Přesněji můžeme posoudit šířku lumen tenkého i tlustého střeva. Vzduch tvoří negativní kontrast, který umožní částečně hodnotit i šíři střevní stěny i řas. Lépe než u snímku vestoje může být zhodnoceno rozložení plynaté náplně střev, a tím i stanovení lokalizace přechodové zóny.
Podezření na pneumoperitoneum bývá častou indikací k provedení prostého snímku břicha. Volný vzduch v peritoneální dutině je známkou patologické komunikace trávicí trubice s volnou dutinou břišní. Můžeme ho však pravidelně detekovat u nemocných po laparoskopii a po některých dalších chirurgických výkonech.
U prostého snímku břicha vestoje je centrální paprsek zaměřen do středu spojnice hřebenů lopat kyčelních, a subdiafragmatický prostor je tak zobrazen zespodu, šikmo a ne tangenciálně. Výsledek je jednak sumace této oblasti s masou celých jater a dále sumace především s dorzálním diafragmatickým recesem vyplněným vzdušnou plicní tkání. Větší diagnostický význam při detekci vzduchu pod bránicí má proto prostý snímek hrudníku vestoje (obr. 1) [1]. Snímek plic patří k základnímu vyšetření nemocných s NPB i proto, že u některých pacientů může být příčinou potíží patologický proces v dutině hrudní.
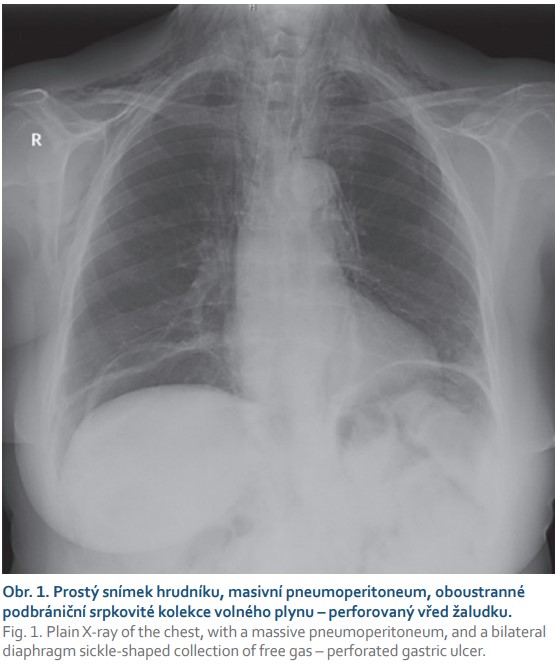
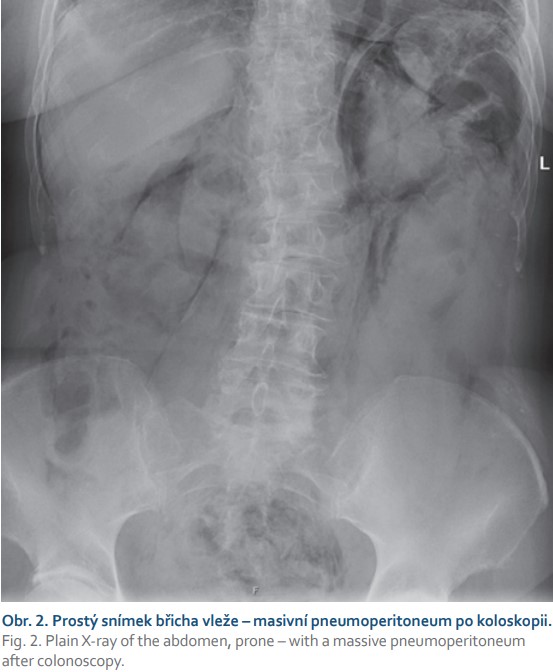
Volný plyn může být detekovatelný i na snímku břicha vleže na zádech (double wall sign) (obr. 2). Malé množství volného plynu v dutině břišní je však takto nezobrazitelné. Také srůsty mohou bránit migraci plynu do podbráničních prostor, a tím zvyšovat falešnou negativitu vyšetření. Kryté perforace prakticky detekovatelné nejsou. Nejčastějšími příčinami pneumoperitonea jsou perforující vřed gastroduodena a komplikovaná divertikulitida.
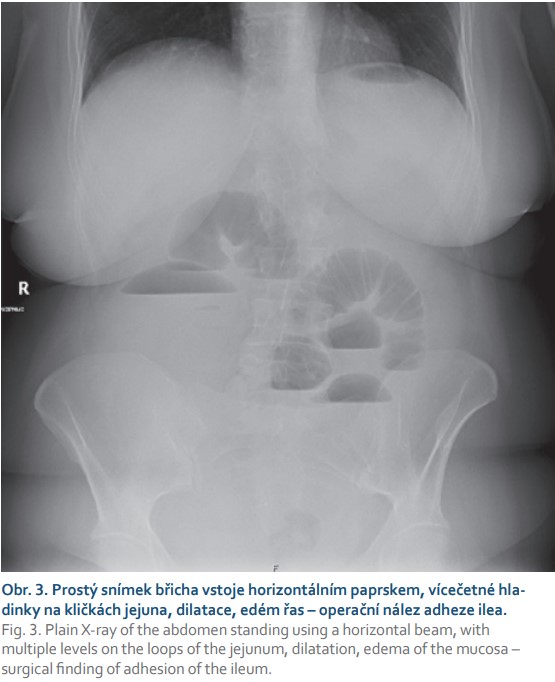
Dalším častým požadavkem klinika je hodnocení přítomnosti hladinek. Tzv. hydroérický fenomén neboli hranice tekutina/plyn můžeme vídat někdy i u zdravých jedinců, pacientů s malabsorpčním syndromem či u pacientů s paralytickým ileem. Snižováním aktivity střeva se tekutina a vzduch kumulují, dochází k distenzi trávicí trubice a na snímku vestoje se tvoří typický obraz hladinek (obr. 3). V některých případech, dle charakteru a lokalizace hladinek, lze z prostého snímku odhadnout předpokládané místo mechanické překážky.
Dále hodnotíme na prostém snímku břicha též struktury retroperitonea (přítomnost možné urolitiázy, kalcifikace v různých lokalizacích, kontury psoatů aj.) [4–6].
Při indikaci prostého snímku břicha je nutné z výše uvedeného vycházet. Indikující lékař si musí uvědomit, že CT a USG vyšetření změnila pohled na využití prostého RTG snímku břicha. Pokud se rozhodne indikovat prostý snímek břicha, nemělo by to být z důvodů, že je tato metoda nejvíce dostupná a „cesta nejmenšího odporu“, ale proto, že v dané situaci považuje provedení RTG snímku břicha za indikované. Typickým příkladem jsou subileózní pacienti, u kterých lze pomocí akutního RTG snímku břicha sledovat vývoj množství plynu v kličkách tenkého střeva. Stejně tak jsou indikací kontrolní snímky po zavedení drénů. U skutečně akutních pacientů má však prostý snímek břicha oproti možnostem CT malý význam. V případě pozitivního nálezu je obvykle nutné tak jako tak provést CT břicha, v případě negativního nálezu je pak vhodné provést buď USG břicha, nebo též CT vyšetření břicha. Obecně je uváděna senzitivita a specificita prostého snímku břicha u NPB 28 a 91 %, senzitivita se u obstrukcí tenkého střeva zvyšuje na 80 %. U USG se hodnoty pohybují kolem 62, resp. 98 %. Senzitivita u provedených CT vyšetření je 88 %, se specificitou 93 % [7]. Lze tedy shrnout – prostý RTG snímek břicha je v dnešní době v diagnostice NPB stále poměrně hojně využíván i přes jeho poměrně nízkou citlivost. V některých případech, na základě zhodnocení klinického či laboratorního stavu pacienta, je však racionální provést CT vyšetření jako zobrazovací metodu první volby.
Ultrasonografické vyšetření
USG je dnes v medicíně široce využívanou metodou. Je považována za metodu bezpečnou stran možných nežádoucích účinků, metodu rychlou, levnou a dostupnou. Vyšetření USG je u nemocných s NPB, spolu s prostým RTG snímkem břicha, často metodou první volby. Mezi základní indikace k urgentnímu vyšetření dutiny břišní patří podezření na postižení žlučníku a žlučových cest, parenchymu jater a sleziny, detekce volné tekutiny a kolekcí v dutině břišní. Dnes je již samozřejmostí vyšetření appendixu, ileocékální krajiny [3] a tlustého střeva. Posouzení dilatace střevních kliček patří spolu s RTG snímkem k základním metodám k hodnocení ileózního stavu. Je možno vyšetřit cévy a hodnotit jejich akutní uzávěr či stenózy.
Na střevních kličkách můžeme hodnotit šířku a echogenitu střevní stěny, postižení jejich jednotlivých vrstev, dilataci kliček, patologické změny v okolí střeva (změněné uzliny, postižení mezenteria, volnou tekutinu aj.) a komplikace zánětlivých procesů (absces, pseudotumor, píštěle, konvolut střevních kliček apod.). V dopplerovském záznamu můžeme posoudit vaskularizaci stěny střevní, uzlin aj. a tímto posoudit i aktivitu postižení. Sledování dynamiky procesu a opakované kontroly přitom pacienta nepoškozují radiační zátěží. Pacient nemusí být nijak speciálně připravován, nemusí být lačný a vyšetření lze libovolně opakovat [3]. Je třeba si uvědomit, že vzhledem k rušivým artefaktům, které vytváří přítomnost vzduchu v lumen, nelze dostatečně posoudit dorzální stěnu střevní kličky. Orientace v dutině břišní u nemocných s plynatou distenzí střev může být velice obtížná. Také orientace po resekčních výkonech na střevech s různým typem anastomóz je někdy problémem i pro zkušeného vyšetřujícího. Šířka stěny zdravé trávicí trubice se v USG obraze pohybuje od 2 do 3 mm. Každý patologický proces vede k rozšíření stěny střevní, jednotlivé procesy různou měrou. Dnes prakticky každý sonografista, který se věnuje abdominální sonografii, by měl umět zhodnotit appendix, ileocékální oblast, tlusté střevo, především esovitou kličku k posouzení divertikulitidy. Důležité je posouzení dalších, i nepřímých USG známek NPB.
Sonografie pacienta nezatěžuje zářením. I tak by ale mělo být USG vyšetření břicha u nemocných s NPB prováděno cíleně, s jasně formulovanou užší otázkou. Indikace „USG vyšetření břicha – bolesti břicha“ je naprosto nesmyslná. USG vyšetření břicha u nemocných s NPB je indikováno především k posouzení žlučníku (má větší přesnost než CT) [8], appendixu (k průkazu postižení, CT má smysl doplňovat jen při nejasném nálezu), u divertikulitidy (při pozitivním nálezu je většinou nutné doplnit CT k přesnému stanovení závažnosti divertikulitidy a jejím komplikacím), u podezření na kolitidu, Crohnovu chorobu (CD – Crohn’s disease), při ileu a při podezření na volnou tekutinu v dutině břišní. U pacientů s renální kolikou, při podezření na pankreatitidu nebo obstrukční ileus je vhodné provést CT vyšetření. Totéž se týká neurčitých bolestí břicha u klinicky či laboratorně jasně nemocných akutních pacientů.
Výpočetní tomografie
CT je u nemocných s NPB stále častěji metodou první volby. Vyšetření je standardizováno. Provádí se jako necílené vyšetření břicha a pánve anebo jako vyšetření cílené na určitou oblast či orgán (např. CT jater, pankreatu, střev). Samotný protokol vyšetření je určován stavem pacienta a mnohdy je závislý na položené klinické otázce. Známou nevýhodou CT vyšetření je radiační zátěž. Typická efektivní dávka pro CT vyšetření břicha se pohybuje kolem 7–10 mSv. Pro představu, dávka u RTG hrudníku je 0,02 mSv, RTG břicha asi 1,5 mSv. V posledních letech dochází obecně k nárůstu CT vyšetření, což však významně zvyšuje kolektivní dávku z lékařského ozáření v populaci. V indikaci k CT vyšetření musíme zohledňovat stav pacienta a možnosti ostatních vyšetřovacích modalit.
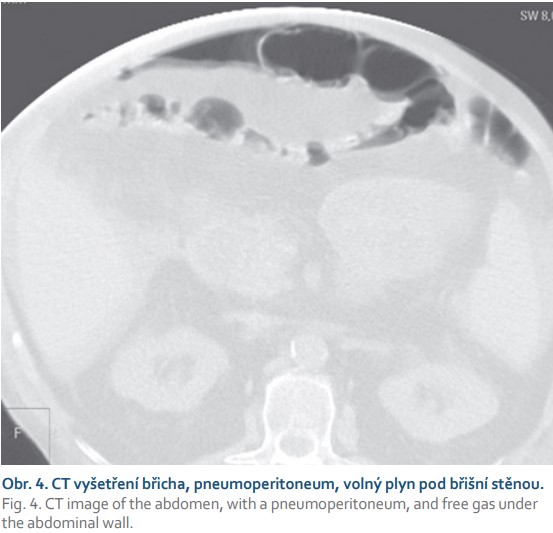
S ohledem na klinickou diagnózu a stav pacienta je samotné CT vyšetření prováděno podle různých protokolů. Ve většině případů je nutná nitrožilní aplikace kontrastní látky (k. l.). Pokud je však požadavkem vyloučení pneumoperitonea (např. při klinické suspekci na perforaci gastroduodenálního vředu), postačuje obvykle jen nativní vyšetření, prakticky se 100% senzitivitou i specificitou v detekci volného plynu (obr. 4) [1,9]. Obdobná situace může být v hodnocení kryté perforace. Jiný protokol je při podezření na střevní ischemii, kde je nutné provedení nativní, arteriální i portovenózní fáze. K prokázání krvácení do trávicí trubice využíváme i opožděnou fázi za 300 s. Při podezření na divertikulitidu colon sigmoideum obvykle stačí nativní CT břicha a malé pánve a postkontrastní fáze jen na oblast malé pánve. Z toho vyplývá opravdu potřeba kvalitních informací od klinika a i zohlednění výsledků předešlých vyšetření. Při aplikaci jodových k. l. intravenózně je nutné zohlednit renální parametry a alergie pacienta v souladu s Metodickým listem intravaskulárního podávání jodových k. l., vydaného Radiologickou společností.
Mimo hodnocení parenchymových orgánů a volné tekutiny v dutině břišní můžeme pomocí CT zobrazit postižení samotné střevní stěny a rovněž změny v okolí trávicí trubice (kolekce zánětlivé tekutiny – absces, zánětlivý infiltrát, postižení mezenteria, píštěle, fibrózní lipomatózu, desmoplastické reakce atd.). Hodnocení přechodové zóny a event. její příčiny je velkou předností CT vyšetření při ileózních stavech. Běžně je dnes využívána CT angiografie k hodnocení cév v dutině břišní, což je stěžejní při podezření na střevní ischemii.
Vyšetření CT znamená pro nemocného relativně velkou radiační zátěž. Ta je však kompenzována vysokou senzitivitou i specificitou pro řadu patologických stavů. To nic nemění na tom, že na žádance musí být především jasně formulovány otázky, na které má toto vyšetření najít odpovědi. Tyto odpovědi se pak musí objevit v popisu, resp. v závěru vyšetření. V některých případech u nemocných s NPB postačí nativní CT vyšetření bez perorálního či intravenózního podání k. l. Tak lze opět snížit radiační zátěž i riziko komplikací spojených s intravenózním podáním k. l. O protokolu vyšetření rozhoduje radiolog. Výhodná může být i kooperace s klinikem, podle očekávaného přínosu vyšetření.
Digitální subtrakční angiografie
Význam angiografického vyšetření jako diagnostické metody u nemocných s NPB ustoupil do pozadí. V naprosté většině při podezření na krvácení v dutině břišní je metodou první volby CT angiografie, jelikož má vysokou senzitivitu. Digitální subtrakční angiografii (DSA) dnes provádíme především u nemocných s krvácením do GIT jako součást intervenčního výkonu (např. embolizace pseudoaneuryzmat aj.). Před každou indikací k provedení angiografického výkonu je nezbytné si uvědomit, že se jedná o výkon invazivní, a tedy spojený s různě vysokými riziky pro nemocného. U diagnostických výkonů jej tedy zásadně volíme až po vyčerpání všech vhodných neinvazivních metod.
Magnetická rezonance
Díky technickým pokrokům se sice rozsah indikací pro magnetické rezonanční (MR) zobrazování břišní oblasti stále rozšiřuje, nicméně u urgentních stavů vystupují do popředí limitace tohoto vyšetření (dostupnost v dané chvíli, nutnost spolupráce pacienta u vyšetření, délka vyšetření atd.). U těhotných žen ve 2. a 3. trimestru těhotenství je vyšetření obecně považováno za bezpečné [10].
V 1. trimestru těhotenství se doporučuje provádět MR vyšetření se zvýšenou obezřetností a v tomto období pečlivě zvážit jeho diagnostický přínos [11]. Prakticky kontraindikováno je podání k. l. během celého těhotenství [12].
Využití MR u NPB je spíše raritní. Závisí většinou na zvyklostech jednotlivých pracovišť, klinickém stavu pacienta a výsledcích předešlých vyšetření.
Vybrané kapitoly z neúrazových náhlých příhod břišních u dospělých
Akutní appendicitida
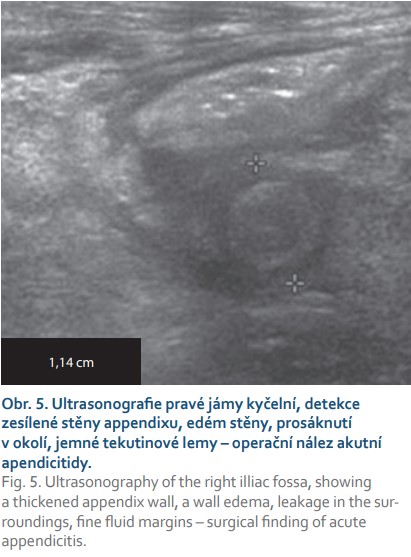
Akutní appendicitida je řazena mezi nejčastější příčiny urgentní abdominální chirurgie, a to jak u dětí, tak u dospělých. Správná a včasná diagnostika a léčba je pro osud nemocného rozhodující [1,13]. Klinická diagnóza je postavena na anamnéze, typických příznacích, fyzikálním nálezu a elevaci zánětlivých parametrů. Akutní appendicitidu však mohou svými symptomy napodobit rozličná onemocnění orgánů v okolí, vzácně i některé chorobné procesy v jiných lokalizacích dutiny břišní, event. i hrudníku. Zvláště v těchto případech, kdy i klinický obraz je atypický, je USG v rámci využití zobrazovacích metod jednoznačně metodou první volby [13,14]. Vyšetření umožňuje posouzení samotného appendixu, jeho uložení, délku, celkovou šířku, šířku stěny a charakter jednotlivých vrstev, přítomnost koprolitu. Je možné posoudit změny v okolí, a tím ozřejmit charakter zánětlivého procesu (katarální, flegmonózní, gangrenózní appendicitida) (obr. 5) [14]. Je možné diferencovat komplikace v podobě abscesu, píštělí, zánětlivého pseudotumoru. Samozřejmostí by mělo být i posouzení přilehlých střevních kliček, zvláště terminálního ilea a céka (CD). Senzitivita USG v diagnostice appendicitidy se pohybuje od 80 do 93 % a specificita dosahuje 94 % [13–17]. Při USG nálezu normálního appendixu (šíře stěny do 3 mm, celková šíře appendixu do 8 mm, normální rozvrstvení stěny, bez reaktivních změn v okolí) se můžeme pokusit o stanovení alternativní diagnózy – tedy vyloučit postižení okolních orgánů, nejčastěji gynekologických orgánů, urolitiázy, afekci žlučových cest, terminální ileitidu aj. [3,13,14].
Určení polohy appendixu
Určení polohy appendixu je výhodné u těch případů, kdy je bolestivost lokalizována do atypické oblasti. Uložení appendixu je určeno primárně lokalizací céka. Typická poloha céka je v pravé jámě kyčelní a při tomto uložení rozeznáváme několik základních poloh appendixu, vyskytujících se v populaci s určitou četností. Nejčastější poloha je pelvická (subcékální) (40 %), kdy se appendix při své určité délce dostává do blízkosti rekta, močového měchýře a gynekologických orgánů. Další častou polohou je mediocékální uložení (15 %). Appendix probíhá kolem terminálního ilea a končí opět dle své délky mezi tenkými kličkami mediálně od céka. Laterocékální uložení appendixu (2–15 %) odpovídá poloze mezi laterální stěnou céka a stěnou břišní. Dosti zrádná jak v USG diagnostice, tak i v klinickém hodnocení je retrocékální poloha (10–30 %), kdy appendix může být uložen částečně či úplně extraperitoneálně, a tím způsobovat poněkud atypický klinický obraz. Plyn obsažený v céku znemožňuje posoudit retrocékální prostor. Vzácná je poloha precékální [1]. Mimo typickou polohu céka v pravé jámě kyčelní je nutno zmínit ještě polohu při situs inversus intestini a zvláště kraniální dystopii céka uloženého v podjaterní krajině, který může svými klinickými projevy imitovat postižení žlučníku či duodena. Někdy tedy mohou být překvapivé nálezy akutní appendicitidy v subhepatální krajině při klinickém podezření na akutní cholecystitidu.
Při nejasném nálezu na USG či při komplikacích appendicitidy (zánětlivý pseudotumor, podezření na ab sces, ileus, aj.) bývá indikováno CT vyšetření [15,16,18]. Pro detekci samotného appendixu a zhodnocení, zda se jedná o zánětlivé změny, někdy postačuje nativní vyšetření. Pro aplikaci k. l. intravenózně (i.v.) se rozhodujeme, pokud je nativní obraz nejasný, či k ozřejmění komplikací. Oproti USG můžeme detekovat lépe zánětlivý pseudotumor, ab sces či perforaci. Detailní hodnocení komplikací může mít vliv na adekvátní terapii a event. i na načasování operačního výkonu. Při příznivých anatomických podmínkách lze perkutánně pod CT drénovat absces či provést aspiraci obsahu ke kultivaci, pokud to stav nemocného vyžaduje. Obecně platí, že význam CT vyšetření je u těchto nemocných především v případě komplikovaných USG nálezů, u obézních pacientů a v případě jasného klinického nálezu, když se na USG nepodaří appendix najít. Indikace k MR je především u těhotných.
Diferenciálně diagnosticky je především u nemocných s klinickým podezřením na akutní appendicitidu nutno zvažovat možný zánět appendices epiploicae. Tyto tukové výběžky lokalizované kolem tlustého střeva jsou dobře detekovatelné při CT vyšetření, nicméně je lze zachytit i při USG střeva. Metodou volby při hodnocení možné patologie appendices epiploicae je tedy CT či USG, s obdobným nálezem perifokálního zánětu jako při typické divertikulitidě.
Akutní cholecystitida
Akutní zánět žlučníku patří mezi další zánětlivé jednotky, které se mohou projevovat náhlou příhodou břišní. Až v 95 % bývá následkem obstrukce vývodu žlučníku konkrementem. Zbylá procenta jsou pod obrazem tzv. akalkulózní cholecystitidy, v rámci ischemie či sekundárního zánětu. Klinická diagnóza je zvykle postavena na anamnéze a většinou typických klinických příznacích. Pro potvrzení diagnózy je metodou první volby USG.
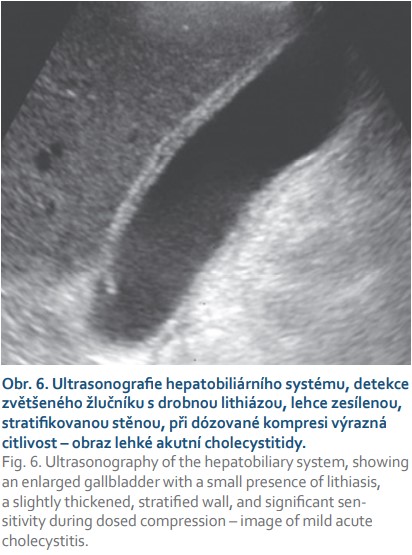
Při USG detekujeme u nekomplikovaného zánětu celkové zvětšení žlučníku, obvykle v příčném průmětu > 5 cm. Žlučník obsahuje zahuštěný obsah (zvláště při empyému) a můžeme detekovat hyperechogenní konkrementy ve žlučníku, v duktus cystikus, event. i v dalších partiích žlučových cest. Stěna žlučníku je zesílená na více než 4 mm, edém způsobuje tzv. vrstvení stěny, v lůžku žlučníku může být prosáknutí (obr. 6). Důležitou známkou je i výrazná palpační citlivost v krajině žlučníku (Murphyho znamení). Při komplikovaném průběhu akutní cholecystitidy se objevuje v lůžku žlučníku volná tekutina, někdy i drobné abscesy ve stěně či v lůžku. Při šíření zánětu do okolí je prosáklý okolní tuk, perihepaticky je přítomna volná tekutina a při propagaci zánětu do okolního jaterního parenchymu se může utvářet absces jater. Při podezření na tyto komplikace je někdy výhodné provést i dynamickou kontrastní ultrasonografii (CEUS – contrast enhanced ultrasonography), při které může být lépe vizualizován tvořící se absces v přilehlém parenchymu jater.
Vyšetření CT je většinou indikováno u komplikovaných forem zánětu, pro potvrzení diagnózy provedeného USG vyšetření a k vyloučení dalších možných komplikací [8]. Vyšetření je prováděno nativně a po aplikaci k. l. i.v. Detekovány jsou obdobné změny jako při USG vyšetření. Objemný žlučník, stratifikace rozšířené stěny žlučníku, její postkontrastní sycení, prosáknutí či volná tekutina v lůžku či perihepaticky. Na intramurální či pericholecystický absces můžeme usuzovat z asymetrického zesílení stěny žlučníku tak jako na USG vyšetření. Zde nesmíme opomenout i obdobný nález např. u tumoru žlučníku. Cholesterolové konkrementy žlučníku obvykle na CT nevidíme. Při nekróze stěny mohou být detekovány drobné bublinky plynu ve stěně či v lůžku žlučníku či v okolí. Při pokročilejších zánětlivých procesech detekujeme i perforaci žlučníku s možnou dislokací žlučníkového konkrementu do duodena, někdy se známkami kryté perforace, či detekujeme volný plyn v břišní dutině. Ve většině případů tedy platí, že význam CT vyšetření je u těchto nemocných minimální a v případě negativního nálezu na USG vyšetření nemá smysl CT vyšetření doplňovat.
V diferenciální diagnostice je nutno vyloučit procesy v oblasti hepatální flexury tlustého střeva (divertikulitida, segmentární záněty, komplikovaný tumor colon aj.), akutní pankreatitidu, absces jater, vředovou chorobu gastroduodena a její komplikace či appendicitidu při subhepatální lokalizaci appendixu.
Akutní divertikulitida tlustého střeva
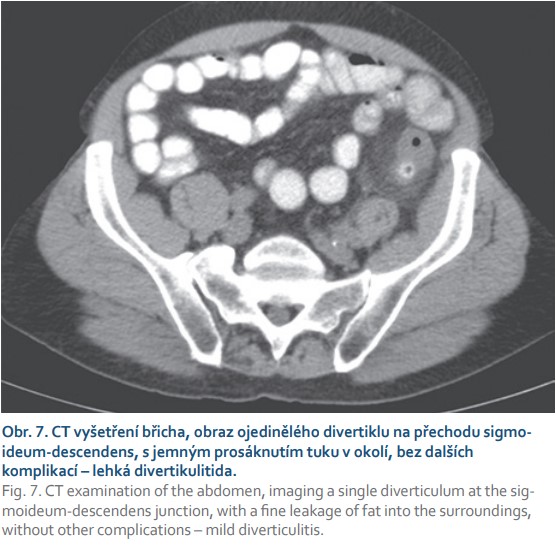
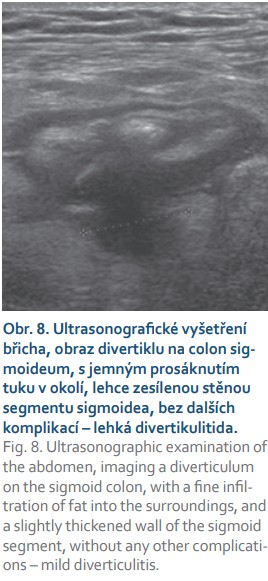
Divertikulóza tlustého střeva se definuje jako výskyt obvykle mnohočetných divertiklů v různých částech tlustého střeva. Nejčastěji se vyskytují divertikly v colon sigmoideum (95 %), až u třetiny pacientů se vyskytují divertikly i na jiné části tlustého střeva a asi u 7 % pacientů mluvíme o pankolickém postižení [19–21]. Jednou z možných komplikací divertikulární choroby tračníku jsou zánětlivé změny s různě rozsáhlou propagací do okolí (obr. 7). Jako komplikovaná divertikulitida se označuje vznik abscesu, píštěle či perforace. Další možnou komplikací je krvácení. Při klinickém podezření na akutní divertikulitidu je metodou první volby USG. Hlavními USG známkami jsou zesílení stěny postiženého segmentu tlustého střeva (> 4 mm) a edém stěny střevní. Samotné divertikly jsou se zneostřenou stěnou a okolní tuk je zvýrazněný a prosáklý (obr. 8). Lemy volné tekutiny v okolí, ohraničené kolekce v okolí, signalizují těžkou, komplikovanou formu divertikulitidy. Pacient obvykle při dózované kompresi sondou přesně topizuje místo zánětu, a tím „navádí“ vyšetřujícího na oblast zájmu. Samozřejmě je nutné si uvědomovat limitace USG (habitus pacienta, zkušenosti vyšetřujícího, nevhodné anatomické poměry, stav po střevních resekcích atd.). Citlivost USG v detekci abdominálních abscesů je udávána v rozmezí 81–100 %, se specificitou 90–100 % [22]. Pokud je tedy z USG vyšetření či dle klinického stavu a laboratorních hodnot podezření na těžkou, komplikovanou divertikulitidu, je indikováno vyšetření CT.
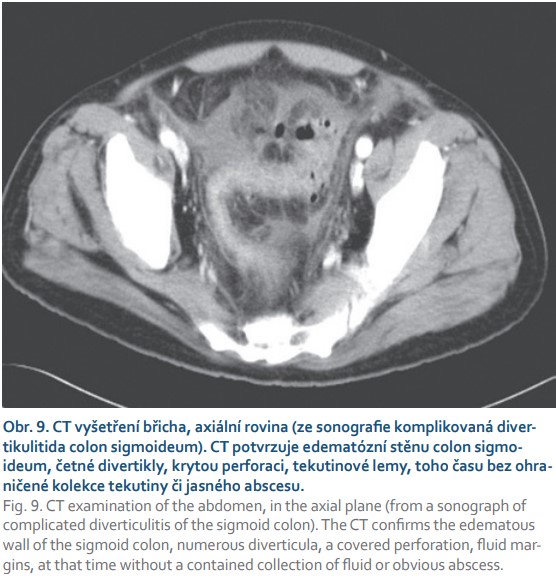
Vyšetření CT je prováděno nativně, v rozsahu base hrudníku až do malé pánve (vyloučení pneumoperitonea, detekce postiženého segmentu střeva). Dle nativního obrazu je většinou doplňováno vyšetření s k. l. i.v. Při příznivém, resp. jasném nativním obraze však není podmínkou. Vyšetření je schopné detekce výše uvedených změn tak jako na USG. Lépe však hodnotí komplikace zánětlivých změn, zvláště pak je suverénní v detekci volného plynu v dutině břišní (obr. 9). Senzitivita a specificita CT vyšetření pro komplikovanou divertikulitidu je uváděna v rozmezí 75–98 %, resp. 75–100 %. Problémem mohou být drobné kryté perforace [23]. Dobře je stanovitelná délka segmentu střevního, který má zesílenou stěnu, prosáknutí okolního tuku, volná tekutina, ohraničené kolekce tekutiny perikolicky a v malé pánvi či možné komunikace s okolními orgány při komplikované divertikulitidě. V indikovaných případech je možná i perkutánní drenáž perikolického abscesu pod CT kontrolou. Přesné morfologické změny při divertikulitidě, a tím i indikace adekvátní terapie dávají různé modifikované klasifikace dle Hinchey et al [24,25].
Ileózní stav
Porucha střevní pasáže patří mezi velmi závažná onemocnění a stav pacienta mnohdy vyžaduje urgentní chirurgický zákrok. V 60–80 % případů je postižení na tenkém střevě [1,26]. Vyšetření se většinou omezuje na snímek břicha vestoje horizontálním paprskem. Radiologický popis informuje indikujícího lékaře o počtu a lokalizaci hladinek, a pokud je distenze střevní, tak o kalibru dilatovaných kliček [5]. I když jsou možnosti hodnocení z prostého snímku břicha omezené, měl by dávat odpovědi na základní otázky: stran přítomnosti dilatace střev, charakter střevní poruchy (obstrukční/mechanický ileus nebo adynamický/paralytický/neobstrukční ileus), lokalizaci přechodové zóny a hodnocení dalších možných komplikací.
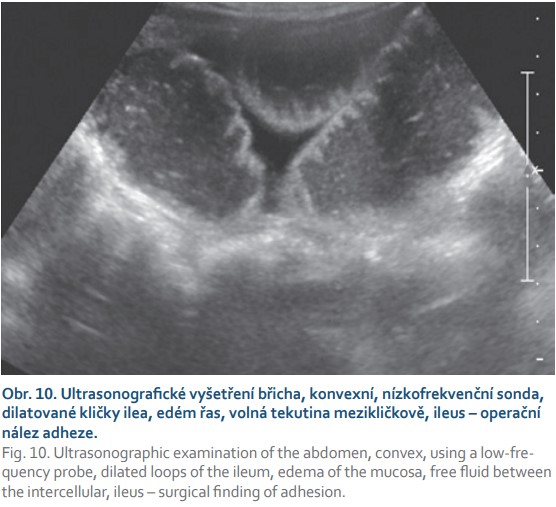
V diagnostice ileózního stavu se vedle nativního snímku břicha, který je diagnostický v 50–60 % případů [1,4,5], uplatňuje dále USG (obr. 10) a CT [27,28]. V indikovaných případech lze využít MR. Zcela vymizelo využití RTG kontrastních metod i aplikace k. l. při těchto akutních stavech. Je potřeba si uvědomit, že hypertonické jodové, ve vodě rozpustné látky zvětšují objem tekutiny v lumen střevním, zvyšují edém stěny a u mechanické obstrukce tímto mechanizmem zhoršují stav nemocného. Pro lokalizaci přechodové zóny, a tím zvýšení senzitivity i specificity všech těchto metod je výhodné, pokud se dělají ještě před event. zavedením nazogastrické sondy (aby nedošlo k dekompresi trávicí trubice a následnému zkreslení hodnocení přechodové zóny).
U cca 50 % nemocných s obstrukcí tenkého střeva jsou příčinou adheze. Bývají zpravidla důsledkem chirurgické intervence a mohou se objevit již do týdne po výkonu [3]. Dalšími příčinami jsou v 15 % tumory, metastázy, dalších 15 % tvoří hernie a zbylých 20 % je způsobeno jinými příčinami, jako jsou např. biliární konkrementy, zánětlivá střevní onemocnění, volvulus či invaginace [3,29–32].
Při chronické idiopatické pseudoobstrukci (CHIP) má tenké střevo oslabenou či vymizelou propulzní peristaltiku a rozšířené lumen bez definovatelné příčiny. CHIP se vyskytuje v každém věku a stejně často u obou pohlaví. Charakteristické jsou rekurentní ataky abdominální distenze, periumbilikální bolest, nauzea, zvracení, zácpa. CHIP provází dilatace jícnu s hypoperistaltikou dolní třetiny jícnu, dilatace duodena a proximálního tenkého střeva bez přítomnosti plynu v tenkém střevě. Příčinou obstrukce tlustého střeva je v 50 % tumor, nejčastěji v colon sigmoideum.
Při akutní pseudoobstrukci tlustého střeva (Ogilvieho syndrom) dochází k progresivní dilataci tlustého střeva bez přítomnosti mechanické obstrukce. Jako etiologický faktor se předpokládá porušení parasympatické inervace. Akutní abdominální distenze se objevuje během 10 dní po vyvolávajícím podnětu (trauma, rozsáhlé břišní a pánevní operace, intraabdominální zánět, alkoholizmus, choroby srdce, zvracení, retroperitoneální choroba, těhotenství či porod) [30,33].
Obecně při ileózním stavu dochází k postupnému snižování aktivity střeva. Tekutina a vzduch se akumulují v jeho lumen, které se tak rozšiřuje. K distenzi trávicí trubice dochází orálně od místa obstrukce. Rozložení plynu v tenkém střevě může být rozličné. U některých pacientů vytváří obraz štaflí, jindy se může většina vzduchu resorbovat, čímž vzniká obraz šňůry perel (malé kolekce vzduchu mezi řasami), znamení kávového zrna (uzávěr kličky tenkého střeva na dvou místech) či obraz pseudotumoru (klička tenkého střeva naplněná tekutinou, která se jeví jako měkká, oválná, intraabdominální masa).
Falešně pozitivní a negativní nálezy z prostého snímku břicha jsou při obstrukčním ileu až u 20 % nemocných. Ke zpřesnění diagnostiky přispívá především znalost kliniky, poslechového nálezu a kontrolní snímek za 12–24 hod či provedení akutního CT vyšetření (vše na základě vývoje klinického obrazu).
Vyšetření USG bývá u ileózních stavů další z metod volby. Nicméně je třeba si uvědomit, že jednou z nevýhod USG je, že neprochází plynem. Orientace v dutině břišní při plynaté distenzi střev může být ztížená. I tak je však možné posoudit míru dilatace tenkých kliček, které jsou vyplněné tekutinou, a posoudit, zda je přítomen edém řas či je přítomna volná tekutina v dutině břišní. To vše jsou nepřímé známky stavu, nicméně snahou vyšetření by mělo být i zjištění příčiny dilatace střevních kliček. USG je za příznivých podmínek schopna detekovat patologii, která dilataci střev způsobuje (např. postižení střevního segmentu u CD, postižení ileocékální při komplikované appendicitidě, zánětlivý pseudotumor, divertikulitidu colon sigmoideum, expanzi v dutině břišní aj.) [31,34].
Hlavní předností CT vyšetření je komplexní zhodnocení břišní dutiny a rychlost vyšetření. Vedle diagnózy střevní obstrukce a určení její lokalizace je to zejména i možnost zachycení porušené vitality střevní stěny. Toto vyšetření lze rovněž použít k odlišení pooperačního paralytického ileu od mechanické obstrukce [23]. Udávaná senzitivita CT u akutní střevní obstrukce je 90–96 %, specificita 96 % a přesnost 95 % [6,27,28], objasnit příčinu se při CT vyšetření podaří v 73–95 % případů [1].
Samotné CT vyšetření provádíme vzhledem k akutnosti stavu bez předchozí přípravy. Je však nutno zohlednit renální parametry, alergie a zda neužívá pacient metformin. Vyšetření, rozsahem nejčastěji od bránice až do malé pánve, provádíme iniciálně nativně a následně na ozřejmění vitality střevní stěny doplňujeme kontrastní vyšetření s aplikaci k. l. i.v. Stagnující tekutý obsah v kličkách střevních poskytuje dobrý negativní kontrast, perorální podání k. l. proto považujeme za neopodstatněné. Navíc podání k. l. zhoršuje hodnocení opacifikace střevní stěny.
Pro diagnózu střevní obstrukce je zásadní detekce tzv. přechodové zóny, tedy místa, ve kterém se náhle mění průsvit střevní z dilatovaného na normální či kolabovaný. V případě paralytického ileu přechodovou zónu nenalézáme, většinou je dilatováno jak tenké, tak tlusté střevo. O dilataci tenkého střeva při CT vyšetření uvažujeme, pokud průměr kliček přesahuje 2,5 cm [1,6]. K určení příčiny obstrukce je nezbytná pečlivá analýza skenů v oblasti přechodové zóny. Výhodné je využití multiplanárních zobrazení, v koronární a sagitální rovině. Diagnózu adhezivního ileu stanovíme nepřímo, vlastní srůsty totiž nebývají detekovatelné, a tak, pokud na CT skenech nezobrazíme přímo příčinu obstrukce, je velké podezření, že stav je způsoben právě adhezemi.
Ostatní příčiny lze přímo vizualizovat. Tumory se zobrazí jako solidní léze mající vztah k místu obstrukce. Polypoidní tumory mohou být příčinou invaginace [31]. Zánětlivé stenózy (nejčastěji u CD) a postiradiační stenózy mají obdobný vzhled zpravidla v delším úseku cirkulárně zesílené stěny způsobující těsnou stenózu s prestenotickou dilatací [3,29,35]. Zevní kýly jsou snadno detekovatelné, zatímco odhalení vnitřní hernie může být problematické [26]. Volvulus má typický vzhled víru, způsobený otočením mezenteria s radiálním uspořádáním střevních kliček [1].
Strangulace je komplikací mechanické obstrukce, nejčastěji se objevuje u adhezivního ilea, při uskřinutí v kýlní brance či při volvulu. Strangulaci představuje při CT vyšetření obraz closed loop, střevní klička tvaru U, C nebo tvaru zobáku, někdy se může objevit neobvyklý průběh mezenteriálních cév, kdy nacházíme obrácenou pozici horní mezenterické tepny a žíly, příznak víru nebo cévy konvergují do jednoho místa. Vlivem strangulace dochází nejprve k obstrukci žilní drenáže a posléze k přerušení toku i v přívodných mezenteriálních tepnách a ke vzniku ischemie střevní.
Střevní ischemie
Akutní střevní ischemie je závažný stav s vysokou mortalitou. Nejčastěji vzniká embolizací či akutní trombózou horní mezenterické tepny. Embolizace do viscerálních tepen může být sdružena i s embolizací jiných orgánů (slezina, ledviny, dolní končetiny). Trombóza mezenterických žil má většinou pomalejší klinický rozvoj vzhledem k bohatému kolaterálnímu řečišti. Další jednotkou je nonokluzivní ischemie střevní, bez prokazatelného uzávěru tepenného či žilního. Zde se jedná např. o pacienty v šokovém stavu spojeném s poklesem krevního tlaku v kombinaci s poklesem hematokritu po krevních ztrátách.
Při klinickém podezření na akutní střevní ischemii je metodou první volby provedení CT. Nicméně řada případů není typických a obvykle se vylučují i jiné možné příčiny NPB. I zde bývá indikován prostý snímek břicha, kde je možno detekovat ileózní stav s edémem řas tenkého střeva a v pokročilejších stadiích i obraz plynu ve stěně střevní (pneumatosis intestinalis). Doplnění USG vyšetření může zobrazit zesílení stěny, edém stěny, změny vaskularizace stěny střevní, prosáknutí mezenteriálního tuku a více či méně volné tekutiny. V dopplerovském záznamu můžeme vylučovat aneuryzma či disekci aorty a průchodnost odstupujících viscerálních tepen. Celkově je diagnostika ischemie střevní na USG dosti iluzorní i vzhledem k obvyklému habitu těchto pacientů.
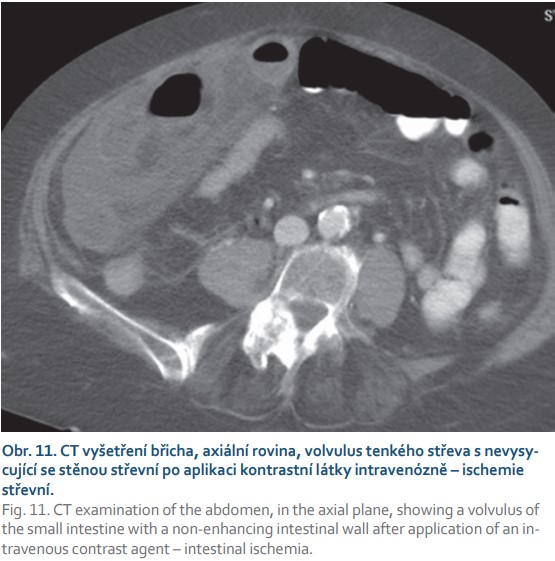
Vyšetření CT vykazuje vyšší senzitivitu i specificitu v hodnocení změn při akutní střevní ischemii. Detailně je možno hodnotit abdominální aortu a přítomnost disekce. Typickým nálezem bývá absence vysycení mezenterických tepen k. l., které se objevuje v jejich průběhu. Ischemická střevní stěna bývá cirkulárně edematózně zbytnělá, přičemž lze někdy diferencovat její vrstvy. Tento nález, spolu s tekutinovým obsahem v lumen, vytváří na příčném řezu obraz terče. Nepravidelné hyperdenzní zóny ve stěně střevní odpovídají krvácení.
Typické je i prosáknutí okolního mezenteria a lemy volné tekutiny (obr. 11) [36]. V pokročilých fázích je plyn ve stěně střeva nebo plyn v mezenteriálním a portálním řečišti, což představuje ireverzibilní změny a je projevem nekrózy střevní stěny. Postupně se rozvíjí paralytický ileus.
Chronická ischemie bývá spojena s hemodynamicky významnou stenózou alespoň dvou tepen podílejících se na zásobení střevních kliček (truncus celiacus, arteria mesenterika superior, arteria mesenterika inferior). Základní vyšetřovací metodou k potvrzení stenózy je dnes USG a CT angiografie.
Při správné indikaci je možné využít možností endovaskulárního řešení těchto okluzivních stavů. Při trombóze na podkladě přítomnosti aterosklerotického plátu je možné provedení angioplastiky, většinou s implantací stentu. Při embolizacích je možné se pokusit o aspiraci, mechanickou trombektomii či farmakologickou intrarteriální trombolýzu mezenterického řečiště.
Krvácení do trávicí trubice
Základní diagnostickou metodou v případě krvácení z horní i dolní části trávicí trubice, a to jak u akutního, tak chronického krvácení, je endoskopie. Pokud jsou v detekci zdroje krvácení endoskopické metody neúspěšné, je indikováno CT vyšetření nebo chirurgická intervence [37]. Vyšetření je vhodné provést vč. tzv. odložené fáze. Zde je větší šance na detekci i.v. podané k. l. intraluminálně, což potvrzuje krvácení. Někdy detekujeme přímo leak k. l. při arteriální fázi vyšetření. CT vyšetření může detekovat možný zdroj tohoto krvácení (např. nádory, ischemie střevní, divertikly, aortoduodenální píštěl atd.).
DSA provádíme spíše jen na podkladě pozitivního CT nálezu v rámci event. endovaskulárního řešení (embolizace) či při nejasném CT obraze a neutěšeném klinickém stavu pacienta. DSA provádíme přehledným nástřikem abdominální aorty a selektivním nástřikem truncus celiacus a mezenterických větví. Alternativou standardně provedené angiografie s pozitivní jodovou k. l. je využití negativního kontrastu, kterým je oxid uhličitý. Jeho nízká viskozita usnadňuje únik k. l. mimo cévní systém a jeho následné rozpínání zvýrazňuje nález. Samotné hodnocení může být obtížnější a vyžaduje zkušenost vyšetřujícího s touto technikou.
Akutní pankreatitida
Jedná se o závažné onemocnění s akutním průběhem, které může probíhat pod obrazem NPB. Tito pacienti mohou být v počátcích diagnosticky a diferenciálně diagnosticky problémem. Radiologie má nezastupitelnou roli jak v diagnostice a sledování průběhu léčby, tak i v řešení možných urgentních komplikací akutní pankreatitidy (např. embolizace pseudoaneuryzmat aj.).
Při provedeném prostém snímku břicha můžeme na akutní pankreatitidu pomýšlet při příznaku tzv. strážní kličky. Jedná se o plynem distendovanou kličku jejuna v oblasti středního či levého mezogastria, s hydroérickým fenoménem a edémem řas. Někdy můžeme zachytit neostrou levou bránici nebo i drobný pleurální výpotek vlevo. Pozorujeme též chudou pneumatózu střevních kliček.
Další indikovanou metodou bývá USG. Je nutné posoudit především žlučové cesty na přítomnost konkrementů k vyloučení biliární etiologie. Samotný pankreas a peripankreatická oblast nemusí být na sonografii dostatečně přehledné. V závislosti na vývoji zánětlivých změn detekujeme edematózně zvětšenou žlázu, prosáknutí či kolekce v okolí.
Základní význam má CT, které je vedle vlastní diagnostiky považováno za metodu nejlepšího skórovacího systému těchto nemocných (např. CT severity index (CTSI) či jiné modifikované indexy) [38,39]. Na základě CT vyšetření po i.v. podání k. l. můžeme hodnotit zvětšení a edém žlázy, přítomnost nekrózy a její rozsah a charakterizovat přítomnost, rozsah, homogenitu a lokalizaci peripankreatických či pankreatických kolekcí tekutiny. K určení tíže akutní pankreatitidy a k vyloučení komplikací je tedy ideální odstup 48–72 hod od začátku onemocnění [40]. Akutní CT vyšetření provádíme ihned v případě, pokud pomýšlíme na jinou NPB, např. perforaci, která vyžaduje chirurgické řešení.
Z CT vyšetření lze posoudit ev. extrapankreatický nález (cholecystolitiáza, choledocholitiáza, trombóza žil, pseudoaneuryzmata, ascites atd.) či další abnormality v dutině břišní.
Závěr
NPB vyžadují rychlou a správnou diagnostiku. Využití a možnosti jednotlivých zobrazovacích metod závisí mnohdy na zvyklostech jednotlivých pracovišť. Zřejmý je v dnešní době nárůst CT vyšetření. Dnešní možnosti zobrazovacích metod umožňují nejen zodpovězení základních otázek, se kterými chirurg k vyšetření přistupuje (pneumoperitoneum, ileózní stav, volná tekutina v dutině břišní, postižení parenchymatózních orgánů aj.), ale zvláště CT je schopno detailnější charakteristiky jednotlivých patologických stavů (předpokládané místo perforace, lokalizace a povaha překážky, lokalizace krvácení atd.). V některých akutních stavech je dnes také možné využít výkonů v rámci intervenční radiologie.
Doručeno/Submitted: 20. 3. 2020
Přijato/Accepted: 15. 7. 2020
MUDr. Lumír Kunovský, Ph.D.
Chirurgická klinika LF MU a FN Brno
Jihlavská 20
625 00 Brno
kunovsky.lumir@fnbrno.cz
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Gore RM, Levine MS. Textbook of gastrointestinal radiology. Volume 2. 4th ed. Philadelphia: Elsevier Saunders 1994.
2. Válek V, Prokeš B, Benda K et al. Moderní dia gnostické metody. I. díl. Kontrastní vyšetření trávicí trubice. 1. vyd. Brno: Institut pro další vzdělávání pracovníků ve zdravotnictví 1996.
3. Válek V, Zbořil V, Hep A et al. Tenké střevo – radiologická dia gnostika patologických stavů. 1. vyd. Brno: NCONZO: Národní centrum ošetřovatelství a nelékařských oborů 2003.
4. Friemann-Dahl J. Roentgen examination in acute abdominal diseases. 3rd ed. Springfield: Charles C Thomas Publisher 1974.
5. Mirvis SE, Young JW, Keramati B et al. Plain film evaluation of patients with abdominal pain: are three radiographs necessary? AJR Am J Roentgenol 1986; 147 (3): 501–503. doi: 10.2214/ajr.147.3.501.
6. Maglinte DD, Reyes BL, Harmon BH et al. Reliability and role of plain film radiography and CT in the dia gnosis of small-bowel obstruction. AJR Am J Roentgenol 1996; 167 (6): 1451–1455. doi: 10.2214/ajr.167.6.8956576.
7. Maasco G, Verardi FM, Eusebi LH et al. Dia gnostic imaging for acute abdominal pain an Emergency Department in Italy. Intern Emerg Med 2019; 14 (7): 1147–1153. doi: 10.1007/s11739-019-02189-y.
8. Kopf H, Schima W, Meng S. Differential dia gnosis of gallbladder abnormalities: ultrasound, computed tomography, and magnetic resonance imaging. Radiologe 2019; 59 (4): 328–337. doi: 10.1007/s00117-019-0504-y.
9. Megibow AJ, Balthazar EJ, Cho KC et al. Bowel obstruction: evaluation with CT. Radiology 1991; 180 (2): 313–318. doi: 10.1148/radiology. 180.2.2068291.
10. Jaffe TA, Miller CM, Merkle EM. Practice pat terns in imaging of the pregnant patient with abdominal pain: a survey of academic centers. AJR Am J Roentgenol 2007; 189 (5): 1128–1134. doi: 10.2214/AJR.07.2277.
11. Patenaude Y, Pugash D, Lim K et al. The use of magnetic resonance imaging in the obstetric patient. J Obstet Gynaecol Can 2014; 36 (4): 349–363. doi: 10.1016/s1701-2163.
12. Ray JG, Vermeulen MJ, Bharatha A et al. Association between MRI exposure during pregnancy and fetal and childhood outcomes. JAMA 2016; 316 (9): 952–961. doi: 10.1001/jama.2016. 12126.
13. Puylaert JB, Rijke AM. An Inflamed appendix at sonography when symptoms are improv ing: to operate or not to operate? Radiology 1997; 205 (1): 41–42. doi: 10.1148/radiology. 205.1.9314958.
14. Cha SH, Kim SH, Lee ES et al. Saline-filled appendiceal ultrasonography in clinically equivocal acute appendicitis. Abdom Imaging 1997; 21 (6): 525–529. doi: 10.1007/s002619900 119.
15. Lane MJ, Katz DS, Ross BA et al. Unenhanced helical CT for suspected acute appendicitis. AJR Am J Roentgenol 1997; 168 (2): 405–409. doi: 10.2214/ajr.168.2.9016216.
16. Rao PM. Cecal apical changes with appendicitis: dia gnosing appendicitis when the appendix is borderline abnormal or not seen. J Comput Assist Tomogr 1999; 23 (1): 55–59. doi: 10.1097/00004728-199901000- 00012.
17. Incesu L, Coskun A, Selcuk MB et al. Acute appendicitis: MR imaging and sonographic cor relation. AJR Am J Roentgenol 1997; 168 (3): 669–674. doi: 10.2214/ajr.168.3.9057512.
18. Kadlčík T, Straka L. Akutní apendicitida – vzácná komplikace koloskopie. Gastroent Hepatol 2017; 71 (4): 337–340. doi: 10.14735/amgh 2017337.
19. Kunovsky L, Kala Z, Mitas L et al. Rare cases imitating acute appendicitis: three case reports and a review of literature. Rozhl Chir 2017; 96 (2): 82–87.
20. Young-Fadok TM, Roberts PL, Spencer MP et al. Colonic diverticular disease. Curr Probl Surg 2000; 37 (7): 457–514. doi: 10.1016/s0011-3840 (00) 80011-8.
21. Lukáš M. Divertikulární choroba tlustého střeva – nový pohled na klasifikaci a léčbu. Gastroent Hepatol 2019; 73 (5): 413–417. doi: 10.14735/amgh2019413.
22. Panes J, Bouhnik Y, Reinisch W et al. Ima - g ing techniques for assessment of inflammatory bowel disease: joint ECCO and ESGAR evidence-based consensus guidelines. J Crohns Colitis 2013; 7 (7): 556–585. doi: 10.1016/j.crohns.2013.02.020.
23. Ritz JP, Lehmann KS, Loddenkemper C et al. Preoperative CT staging in sigmoid diverticulitis – does it correlate with intraoperative and histological findings? Langenbecks Arch Surg 2010; 395 (8): 1009–1015. doi: 10.1007/ /s00423-010-0609-2.
24. Hinchey EJ, Schaal PG, Richards GK. Treatment of perforated diverticular disease of the colon. Adv Surg 1978; 12: 85–109.
25. Wasvary H, Turfah F, Kadro O et al. Same hospitalization resection for acute diverticulitis. Am Surg 1999; 65 (7): 632–635.
26. Nolan DJ. The small intestine. In: Grainger RG, Allison DJ (eds). Grainger & Allison’s dia gnostic radiology: a textbook of medical imaging. Michigan: Churchill Livingstone 1997: 985–1008.
27. Maglinte DD, Balthazar EJ, Kelvin FM et al. The role of radiology in the dia gnosis of small-bowel obstruction. AJR Am J Roentgenol 1997; 168 (5): 1171–1180. doi: 10.2214/ajr.168.5.9129 407.
28. Maglinte DD, Gage SN, Harmon BH et al. Obstruction of the small intestine: accuracy and role of CT in dia gnosis. Radiology 1993; 188 (1): 61–64. doi: 10.1148/radiology.188.1.8511 318.
29. Madsen SM, Thomsen HS, Schlichting P et al. Evaluation of treatment response in active Crohn’s disease by low-field magnetic resonance imaging. Abdom Imaging 1999; 24 (3): 232–239. doi: 10.1007/s002619900487.
30. Ogilvie H. Large-intestine colic due to sympathetic deprivation; a new clinical syndrome. Br Med J 1948; 2 (4579): 671–673. doi: 10.1136/bmj.2.4579.671.
31. Cerro P, Magrini L, Porcari P et al. Sonographic dia gnosis of intussusceptions in adults. Abdom Imaging 2000; 25 (1): 45–47. doi: 10.1007/s002619910008.
32. Hadač J, Novotná B, Kasalický M. Neobvyklý případ biliárního ileu. Gastroent Hepatol 2017; 71 (5): 439–444. doi: 10.14735/amgh2017439.
33. Mikoviny Kajzrlíková I, Vítek P, Chalupa J et al. Kolonické dekomprese v běžné praxi. Gastroent Hepatol 2017; 71 (3): 215–219. doi: 10.14735/amgh2017215.
34. Kunovsky L, Hemmelova B, Kala Z et al. Crohn disease and pregnancy: a case report of an acute abdomen. Int J Colorectal Dis 2016; 31 (8): 1493–1494. doi: 10.1007/s00384-016-25 54-1.
35. Kettritz U, Isaacs K, Warshauer DM et al. Crohn’s disease. Pilot study comparing MRI of the abdomen with clinical evaluation. J Clin Gastroenterol 1995; 21 (3): 249–253.
36. Chou CK. CT manifestations of bowel ischemia. AJR Am J Roentgenol 2002; 178 (1): 87–89. doi: 10.2214/ajr.178.1.1780087.
37. Gralnek IM, Dumonceau JM, Kuipers EJ et al. Dia gnosis and management of nonvariceal upper gastrointestinal hemorrhage: European Society of Gastrointestinal Endoscopy (ESGE) Guideline. Endoscopy 2015; 47 (10): a1–6. doi: 10.1055/s-0034-1393172.
38. Mortele KJ, Wiesner W, Intriere L et al. A modified CT severity index for evaluating acute pancreatitis: improved correlation with patient outcome. AJR Am J Roentgenol 2004; 183 (5): 1261–1265. doi: 10.2214/ajr.183.5.1831 261.
39. Balthazar EJ. Acute pancreatitis: assessment of severity with clinical and CT evaluation. Radiology 2002; 223 (3): 603–613. doi: 10.1148/radiol.2233010680.
40. Banks PA, Bollen TL, Dervenis C et al. Classification of acute pancreatitis 2012: revision of the Atlanta classification and definitions by international consensus. Gut 2013; 62 (1): 102–111. doi: 10.1136/gutjnl-2012-302779.