Robotická chirurgie slinivky břišní v pankreatochirurgickém high-volume centru – první zkušenosti
Martin Loveček Orcid.org 1, Pavel Skalický1, Dušan Klos1
+ Pracoviště
Souhrn
Úvod: Robotická chirurgie slinivky břišní dosud není v České republice výrazně rozšířena. V celosvětovém měřítku je postupně, zejména v high-volume centrech, systematicky implementována. Studie prezentuje první zkušenosti s robotickou operativou slinivky břišní v pankreatochirurgickém high-volume centru v ČR. Metody: Srovnávací analýza první desítky pacientů operovaných roboticky pro patologii na slinivce břišní se srovnatelným souborem operovaných otevřeně (výkony menšího rozsahu: levostranná pankreatektomie s/bez splenektomie, enukleace, centrální resekce) hodnotí věk, délku hospitalizace, pobyt na JIP, krevní ztráty a operační čas pomocí neparametrického Mann-Whitneyova U-testu, a komplikace a rehospitalizace pomocí deskriptivní statistiky. Výsledky: Srovnávané soubory tvoří 10 pacientů (5 žen) s provedeným robotickým výkonem (5× enukleace, 4× distální pankreatektomie a centrální resekce – medián věku 65,3 [46–76] let) a 10 pacientů (5 žen) se srovnatelnými otevřenými výkony (5× enukleace, 4× distální resekce a centrální resekce – medián věku 65,5 [52–78] let). Délka hospitalizace 4,5 vs. 9 dnů (p = 0,0003) a délka operace 275 vs. 142 min (p = 0,004) byly statisticky rozdílné u robotické vs. otevřené skupiny. Pobyt na JIP a krevní ztráty byly nižší ve skupině robotické, ale ne statisticky významné, věk byl srovnatelný. Komplikace podle Clavien-Dindovy klasifikace ve skupině otevřené: 3× typ II, 1× typ IIIa, 1× typ IIIb, ve skupině robotické 1× typ II a 1× typ IIIa. Rehospitalizace v souboru otevřených byla 2×, v souboru robotických 1×, vždy pro pozdní pooperační komplikaci. Závěr: Robotická chirurgie slinivky břišní je v současnosti v ČR v úplných začátcích. Dosavadní zkušenost s první desítkou nemocných operovaných prostřednictvím robotického systému DaVinci Xi přinášejí slibné výsledky v podobě zkrácení hospitalizace, ale za cenu delšího operačního času.
Klíčová slova
pankreatektomie, enukleace, slinivka břišní, robotika, minimální invazivita, délka hospitalizace, ERAS

Úvod
Robotická chirurgie v České republice nachází svoje uplatnění v určitých oprávněných indikacích (rektum, plíce) a rozšiřuje se i do ostatních oblastí břišní chirurgie. Robotická chirurgie slinivky břišní v rámci České republiky není běžně prováděna, ale v celosvětovém měřítku dochází k její postupné systematické implementaci zejména v high volume centrech [1,2]. Minimální invazivita obecně a šetrnost operací vedených robotickým systémem vede díky optickému zvětšení k významně přehlednějšímu a přesnějšímu operování, k menšímu zásahu do integrity nemocného, k nižší míře operačního stresu a reakce organizmu na něj, k významnému zrychlení obnovení činnosti zažívacího traktu v pooperačním období, k menší pooperační bolesti, tedy i nižší potřebě analgoterapie, ke zkrácení či eliminaci nutnosti pobytu na JIP a zkrácení celkové doby hospitalizace a k urychlení návratu pacienta do plnohodnotného života [3,4]. Nevýhodou je pak delší čas osvojování si a učení techniky operatérem, tzv. learning curve, a u chirurgie slinivky pak delší operační čas [5]. Program robotické pankreatické chirurgie je v ČR v úplných začátcích. Roboticky byli pacienti pro patologii na slinivce břišní operováni zatím jen na dvou pracovištích (FN v Motole a FN Olomouc) [1]. Cílem práce je porovnat základní operační a hospitalizační parametry srovnatelných skupin nemocných operovaných otevřeným a robotickým přístupem v pankreatochirurgickém high-volume centru v rámci prvotní zkušenosti s robotickou chirurgií slinivky břišní v počátku její implementace v ČR.
Materiál a metoda
Soubor pacientů tvoří dvě skupiny nemocných operovaných na I. chirurgické klinice FN Olomouc v letech 2021–2023 pro patologii na slinivce břišní. První skupinu tvoří 10 pacientů, kteří podstoupili menší výkony roboticky (centrální resekce, enukleace a distální pankreatektomie se splenektomií, nebo bez ní – listopad 2022–červen 2023). Srovnávací skupinu pak tvoří soubor 10 pacientů operovaných otevřenou technikou před implementací robotického přístupu. Ve skupině jsou zastoupeni po sobě jdoucí retrospektivně pacienti se srovnatelnými výkony – centrální resekce, enukleace, distální pankreatektomie. V obou skupinách byly hodnoceny: věk, délka pobytu na JIP, celková délka hospitalizace, operační čas, krevní ztráta, komplikace podle Clavien-Dindovy klasifikace a rehospitalizace. K robotické operativě byl využit systém DaVinci Xi s perioperačním ultrazvukem (obr. 1–3). Výkony prováděl operatér se zkušeností s otevřenou a laparoskopickou hepatopankreatobiliární (HPB) operativou, s certifikací konzolového chirurga, první výkony pod vedením proktora pro robotickou HPB chirurgii. Technika robotických výkonů byla adoptována podle zkušeností z otevřené a laparoskopické operativy a implementována v robotickém prostředí [6]. Vzhledem k malému počtu pacientů byly soubory operovaných porovnány pomocí neparametrického Mann-Whitneyova U-testu.

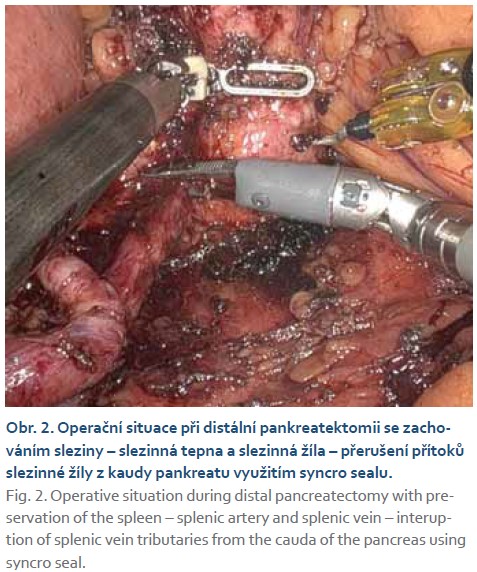
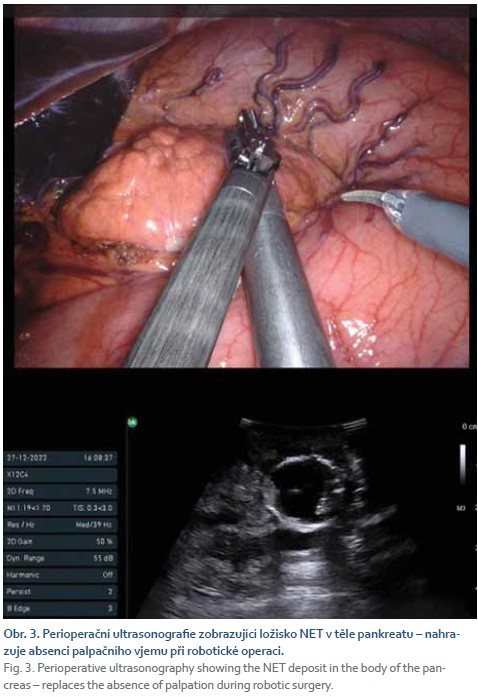
Výsledky
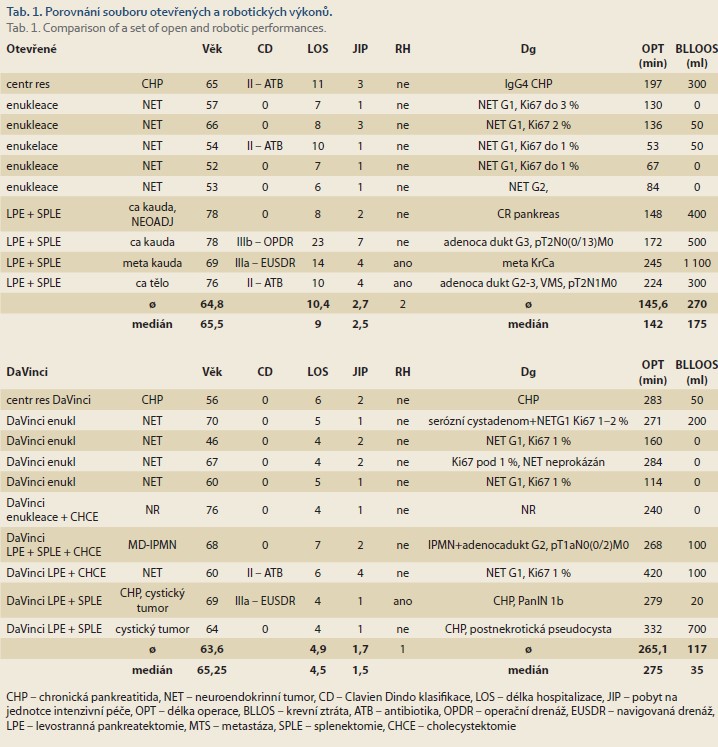
Skupina otevřených operací zahrnovala 1× centrální resekci, 5× enukleaci a 4× levostrannou pankreatektomii se splenektomií. Medián věku byl 65,5 let (52–78), průměr 64,8 let.
Skupina operací robotických zahrnovala srovnatelně 1× centrální resekci, 5× enukleaci a 4× levostrannou pankreatektomii (1× slezinu zachovávající). Medián věku byl 65,3 let (46–76), průměr 63,6 let (tab. 1, 2, grafy 1, 2).
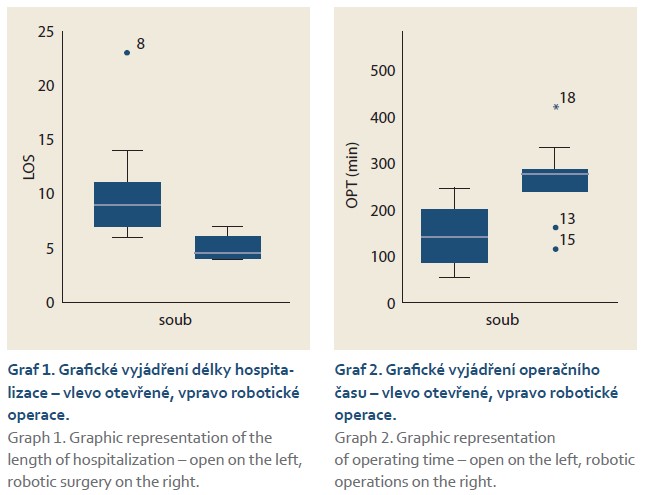
Statisticky významné jsou kratší délka hospitalizace a delší operační čas ve skupině robotických výkonů. Kratší pobyt na JIP a nižší krevní ztráta ve skupině robotických operací však statistické významnosti nedosáhly. Ve skupině robotických operací se vyskytly pouze komplikace klinicky nezávažné – 1× nutnost podání ATB nad rámec profylaxe (C-D typ II) a 1× pooperační pankreatická píštěl v podobě symptomatické kolekce s nutností endosonograficky navigované drenáže vyžadující rehospitalizaci (C-D typ IIIa). Ve skupině otevřených operací bylo nutné podat ATB nad rámec profylaxe u tří pacientů (C-D typ II), u jednoho byla nutná endosonograficky navigovaná transgastrická drenáž kolekce jako důsledek postpankreatektomické píštele (C-D typ IIIa) a u jednoho nemocného byla nutná v pooperačním období operační revize s drenáží infikovaného hematomu peripankreaticky (C-D typ IIIb). Rehospitalizace v robotické skupině byla nutná 1× (10 %), zatímco ve skupině otevřených výkonů pak 2× (20 %).
Diskuze
Chirurgie pankreatu je velmi komplexní operativa zatížená nezanedbatelnou morbiditou a nenulovou mortalitou. V ČR podle údajů Kanceláře zdravotního pojištění (KZP) je 90denní standardizovaná mortalita resekčních výkonů na slinivce břišní v segmentu high-volume center 7,09 % (rozmezí 2–12,5 %). Ostatní pracoviště vykazují 10–11 % (rozmezí 0–100 %!) [7]. V problematice maligních onemocnění slinivky břišní je pak chirurgická léčba jen jednou ze součástí komplexní onkologické léčby. U některých nemocných se zhoubným nádorem slinivky břišní operaci předchází neoadjuvantní onkologická léčba, u většiny ji pak následuje adjuvantní chemoterapie. Pro zahájení a dokončení adjuvantní onkologické léčby je nutná minimalizace komplikací chirurgické léčby, které mohou zahájení adjuvantní léčby oddálit nebo zcela znemožnit. Chirurgie slinivky břišní pro nezhoubné nebo prekancerózní stavy pak přinášejí nemocnému zamezení vzniku zhoubného nádoru slinivky břišní. Pokud je možné zmenšit operační trauma, zkrátit pobyt operovaného v nemocnici, urychlit návrat fyziologických funkcí, snížit míru pooperačních komplikací – specifických i obecných – využitím minimálně invazivních metod, jeví se jejich využití jako smysluplné [4]. Aktuální trend nejen v chirurgii slinivky břišní klade stále větší důraz na snižování míry operačního stresu a celkové odezvy organizmu na invazivní zásah v podobě operace. Standardizace chirurgických postupů, implementace racionálních postupů v podobě předoperační nutriční přípravy, prehabilitace a pooperačních postupů vycházejících z principů ERAS (enhanced recovery after surgery), selekce pacientů pro miniinvazivní operační přístup, a zvažování všech hledisek, které potenciálně ovlivňují ne/dosažení očekávaných výsledků, jsou pak aktuální nástroje ke zvýšení efektivity a bezpečnosti pankreatické chirurgie. Snaha o redukci operačního rizika, využití benchmarkingu kvality péče, hodnocení frailty indexů nemocných, uplatnění principů ability to rescue – schopnost vyhnout se komplikacím, využití tzv. roadmapy operací na slinivce břišní včetně aplikace právě miniinvazivních postupů (laparoskopie, robotika) a principů rychlé rekonvalescence po operaci by měly vést i k širší smysluplné implementaci minimálně invazivních postupů a metod do managementu nemocných vyžadujících operaci na pankreatu [4,5]. Implementace miniinvazivních metod, zejména robotiky, má však svá úskalí v podobě omezeného počtu robotických systémů, omezeného přístupu k těmto systémům pro nové programy, důležitý je požadavek na erudici a nutný proces přípravy a tzv. learning curve, přístup k dostatečnému množství vhodných pacientů nejen v počátečních fázích implementace, ale i již v rutinní praxi, a samozřejmě i cena těchto výkonů [8]. Operační náklady a jejich hodnocení však nebyly součástí studie.
Minimálně invazivní chirurgie slinivky břišní v současnosti zahrnuje enukleace lokalizovaných ložiskových lézí jak laparoskopickým, tak robotickým přístupem, které jsou upřednostňovány před otevřeným přístupem pro kratší operační čas, nižší riziko komplikací a kratší hospitalizaci [9].
Miniinvazivní centrální resekce pankreatu včetně robotické je výkon velmi málo frekventní, při dodržení indikačních kritérií je proveditelný a bezpečný, výhody oproti otevřeným výkonům však prozatím prokázány nebyly [9,10].
Miniinvazivní distální pankreatektomie je v případě benigních a low-grade maligních nádorů preferovanou metodou oproti otevřené distální pankreatektomii, a to i z pohledu ekonomické nákladnosti, kdy dokončené miniinvazivní distální pankreatektomie mohou být díky kratší hospitalizaci méně nákladné [9]. Robotická distální pankreatektomie je považována za bezpečnou metodu u pacientů s karcinomem pankreatu se stejným rizikem pooperační pankreatické píštěle, jako je u otevřené distální pankreatektomie [11]. Srovnáním laparoskopické s robotickou distální pankreatektomií na základě multicentrické analýzy je závažná morbidita srovnatelná, robotická vykazuje nižší procento konverzí, rehospitalizací, vyšší procento zachování sleziny při delším operačním čase a překvapivě delší hospitalizaci [12]. Robotický přístup lépe umožňuje zachování sleziny [9,12].
Pankreatoduodenektomie v miniinvazivním provedení zcela jistě prozatím nesplňuje kritéria pro doporučený postup. Technická náročnost, dlouhá learning curve, požadavek na dostatečný objem výkonů na centrum vedou k tomu, že rutinně tento výkon laparoskopicky v ČR nikdo dosud neprovádí. I rozporuplné výsledky některých nedávných studií a neprůkaznost výhod laparoskopického přístupu k pankreatoduodenektomii obecně zřejmě stojí za významně menším rozšířením těchto výkonů ve srovnání s jinými laparoskopickými výkony (např. v kolorektální oblasti) [9,13,14]. Robotická pankreatoduodenektomie je aktuálně předmětem rozvoje a širší implementace za využití tréninkových programů, proktoringu a evidence výkonů a jejich výsledků. Existují studie ukazující, že robotická pankreatoduodenektomie je přinejmenším rovnocenná otevřené i laparoskopické pankreatoduodenektomii s ohledem na pooperační morbiditu, mortalitu a incidenci a závažnost pooperační pankreatické píštěle [15–20].
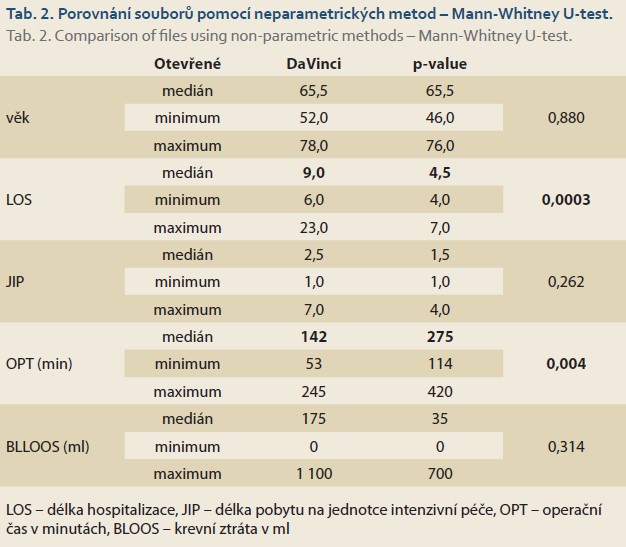
Prezentovaný iniciální a zatím velmi malý soubor nemocných operovaných roboticky pro patologie slinivky vykazuje při analýze dostupných dat a srovnání se souborem otevřených operací stejného rozsahu potřebu kratší hospitalizace (medián 4,5 vs. 9 dnů; p = 0,0003) a statisticky nevýznamné zkrácení pobytu na JIP o 1 den (medián 1,5 vs. 2,5 dne). Narůstající zkušenosti ukazují, že pobyt na JIP u nemocných po robotických výkonech menšího rozsahu nemusí být nutný z důvodu operačního výkonu, ale spíše jen z důvodu komorbidit. Nevýhodou robotických výkonů na slinivce břišní je prozatím delší operační čas s mediánem 275 min oproti 142 min u otevřených výkonů (p = 0,004). Naopak menší krevní ztráta s mediánem 35 ml u robotických výkonů oproti 175 ml u srovnatelných otevřených výkonů se jeví jako výhoda, ale statisticky nevýznamná. Transfuze krve nikdo z roboticky operovaných nemocných nevyžadoval. Tyto výsledky je však nutné interpretovat velmi opatrně, s vědomím velmi malého souboru a zcela jistě existujícího selekčního bias při výběru nemocných pro první robotické výkony.
Evropské konsorcium pro miniinvazivní chirurgii slinivky (e-MIPS) ve své velmi aktuální studii provedené v high-volume centrech pankreatické miniinvazivní chirurgie a zaměřené na hodnocené délky learning curve u miniinvazivně provedené distální pankreatektomie uvádí ustálení míry konverzí na otevřenou operaci po 40 provedených miniinvazivních výkonech, ustálení operačního času nastává po 56 výkonech a ustálení intraoperační krevní ztráty po 71 výkonech. Pro dosažení tzv. textbook outcomes je pak třeba provést 85 výkonů [21].
Zahájení mininvazivního programu pankreatické chirurgie díky své specifičnosti vyžaduje určitou míru zkušenosti jak v otevřené operativě slinivky břišní, tak v minimálně invazivní operativě. Z podstaty problematiky vyplývá, že smysluplná minimálně invazivní operativa na slinivce břišní by měla být prováděna na pracovištích disponujících potřebným vybavením, dostatečným počtem pacientů, dostatečným počtem erudovaných chirurgů a adekvátním zázemím – pooperační péče, dostupnost metod a odborníků k řešení komplikací – intervenční endoskopie a intervenční radiologie v režimu 24/7. Se zavedením těchto metod souvisí i proces získávání zkušeností, výcvik, learning curve, mentorship, proctoring [11]. Aby se metody staly standardními, je nutný jejich minimální roční počet. Pro označení pracoviště jako centra vysoce specializované péče je kromě jiných potřebný minimální počet 17 velkých resekcí za rok (věstník MZdČR, centra vysoce specializované péče v HPB chirurgii, KZP). Kompletní onkologické centrum FN Olomouc a I. chirurgická klinika FN Olomouc disponují zkušeností s více než 1 000 resekčními výkony na pankreatu od roku 2006 a se standardizovanou 90denní mortalitou 3,62 % [7].
Smysluplná implementace miniinvaziních metod i do tak složité operativy, jakou pankreatická chirurgie bezesporu je, musí být sledována dalšími logickými kroky a opatřeními, které povedou ke zvýšení bezpečnosti pankreatické chirurgie, rychlejšímu návratu operovaných do odpovídající kondice a do kvalitního života nejen za účelem dokončení léčebného plánu (adjuvantní chemoterapie po primární operaci pro malignitu), ale i urychlení návratu nemocného do plnohodnotného života v co možná nejméně snížené kvalitě (zejména u benigních či premaligních lézí). Miniinvazivní chirurgie i v segmentu pankreatické chirurgie by tomu měla napomoci, a tím by měly být vyváženy zřejmé vyšší náklady na miniinvazivní operace.
Závěr
Robotická chirurgie slinivky břišní v ČR v současné podobě zahrnuje prvotní zkušenosti s menšími výkony (enukleace, centrální resekce, distální pankreatektomie). Stává se klinickou realitou, jeví se jako bezpečná, vykazuje menší krevní ztráty, naproti tomu však delší operační čas. Může vést ke zkrácení doby hospitalizace a pobytu na JIP. Posouzení skutečného přínosu robotické chirurgie slinivky břišní pak bude vyžadovat delší čas a analýzu větší kohorty nemocných operovaných robotickým přístupem v prostředí českého zdravotnictví.
ORCID autorů
M. Loveček ORCID 0000-0001-9775-9643,
P. Skalický ORCID 0000-0002-0960-8616,
D. Klos ORCID 0000-0002-3097-4418.
Doručeno/Submitted: 7. 7. 2023
Přijato/Accepted: 7. 8. 2023
doc. MUDr. Martin Loveček, Ph.D.
I. chirurgická klinika
LF UP a FN Olomouc
Zdravotníků 248/7
779 00 Olomouc
martin.lovecek@fnol.cz
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Jaroščiaková S, Tvrdoň J, Hladík P et al. Robotic distal pancreatectomy – the first experience. Rozhl Chir 2023; 102(3): 125–129. doi: 10.33699/PIS.2023.102.3.125-129.
2. Nickel F, Wise P, Müller PC et al. Short-term Outcomes of Robotic Versus Open Pancreatoduodenectomy – Propensity Score-matched Analysis. Ann Surg 2023; Jul 3. doi: 10.1097/SLA.0000000000005981.
3. Roesel R, Bernardi L, Bonino MA et al. Minimally-invasive versus open pancreatic enucleation: systematic review and metanalysis of short-term outcomes. HPB (Oxford) 2023; 25(6): 603–613. doi: 10.1016/j.hpb.2023.02.014.
4. Giuliani T, Perri G, Kang R et al. Current perioperative care in pancreatoduodenectomy: a step-by-step surgical roadmap from firts visit to discharge. Cancers 2023; 15(9): 2499. doi: 10.3390/cancers15092499.
5. Melloul E, Lassen K, Roulin D et al. Guidelines for Perioperative Care for Pancreatoduodenectomy: Enhanced Recovery After Surgery (ERAS) Recommendations 2019. World J Surg 2020; 44(7): 2056–2084 (2020). doi: 10.1007/s00268-020-05462-w.
6. Royall NA, Walsh RM. Robotic distal pancreatectomy and splenectomy: rationale and technical considerations. J Vis Surg 2017; 3: 135. doi: 10.21037/jovs.2017.08.01.
7. Portál ukazatelů kvality zdravotních služeb hrazených ze zdravotního pojištění. 2022 [online]. Dostupné z: https: //puk.kzp.cz.
8. Glatz T, Brinkmann S, Thaher O et al. Robotic pancreatic surgery – learning curve and implementation. Zentralbl Chir 2022; 147(2): 188–195. doi: 10.1055/a-1750-9779.
9. Nikov A, Záruba P, Ryska M et al. Miniinvazivní pankreatická resekce ve světle důkazů – state of the art. Rozhl Chir 2021; 100: 213–217. doi: 10.33699/PIS.2021.100.5.213–217.
10. Rompianesi G, Montalti R, Giglio MC et al. Robotic central pancreatexctomy: a systematic review and meta-analysis. HPB 2022; 24(2): 143–151. doi: 10.1016/j.hpb.2021.09.014.
11. Magistri P, Bobbi U, Esposito A et al. Robotic vs open distal pancreatectomy: A multi-instutional matched comparison analysis. J Hepatobiliary Pancreat Sci 2021; 28(12): 1098–1106. doi: 10.1002/jhbp.881.
12. Lof S, van der Heijde N, Abuawwad M et al. Robotic versus laparoscopic distal pancreatectomy: multicenter analysis. Br J Surg 2021; 108(2): 188–195. doi: 10.1093/bjs/znaa039.
13. van Hilst J, de Rooij T, Bosscha K et al. Laparoscopic versus open pancreatoduodenectomy for pancreatic or periampullary tumours (LEOPARD-2): a multicentre, patient-blinded, randomised controlled phase 2/3 trial. Lancet Gastroenterol Hepatol 2019; 4: 199–207. doi: 10.1016/S2468-1253(19)30004-4.
14. Strobel O, Buchler MW. Laparoscopic pancreatoduodenectomy: safety concerns and no benefits. Lancet Gastroenterol Hepatol 2019; 4(3): 186–187. doi: 10.1016/S2468-1253(19)30006-8.
15. Napoli N, kauffmann EK, Vistoli F et al. State of the art of robotic pancreatoduodenectomy. Updates in Surgery 2021; 73(3): 873–880. doi: 10.1007/s13304-021-01058-8.
16. Xourafas D, Pawlik TM, Cloyd JM. Independent predictors of increased operative time and hospital length of stay are consistent across diferent surgical approaches to pancreatoduodenectomy. J GastrointestSurg 2018; 22(11): 1911–1919. doi: 10.1007/s11605-018-3834-6.
17. Liu R, Zhang T, Zhao ZM et al. The surgical outcomes of robot-assisted laparoscopic pancreaticoduodenectomy versus laparoscopic pancreaticoduodenectomy for periampullary neoplasms: a comparative study of a single center. Surg Endosc 2017; 31(6): 2380–2386. doi: 10.1007/s00464-016-5238-6.
18. Nassour I, Wang SC, Porembka MR et al. Robotic versus laparoscopic pancreaticoduodenectomy: a NSQIP analysis. J Gastrointest Surg 2017; 21(11): 1784–1792. doi: 10.1007/s11605-017-3543-6.
19. Nassour I, Choti MA, Porembka MR et al. Robotic-assisted versus laparoscopic pancreaticoduodenectomy: oncological outcomes. Surg Endosc 2018; 32(6): 2907– 2913. doi: 10.1007/s00 464-017-6002-2.'
20. Zimmerman AM, Roye DG, Charpentier KP. A comparison of outcomes between open, laparoscopic and robotic pancreaticoduodenectomy. HPB (Oxford) 2018; 20(4): 364–369. doi: 10.1016/j.hpb.2017.10.008.
21. Lof S, Claassen L, Hannink G et al. Learning curves of minimally invasive distal pancreatectomy in experienced pancreatic centers. JAMA Surg 2023; e232279. doi: 10.1001/jamasurg. 2023.2279.