Krvácení z duodenálních varixů jako neobvyklá komplikace portální hypertenze
Ivana Rücklová1, Filip Shon1, Zuzana Mandátová1, Roman Klus2
+ Pracoviště
Souhrn
Varikózní krvácení je nejzávažnější a často smrtící komplikace portální hypertenze. V tomto článku popisujeme případ krvácení z duodenálních varixů, neobvyklou komplikaci portální hypertenze, u kterého zatím nejsou jasné pokyny endoskopického ošetření. U krvácení z duodenálních varixů volíme jako primární endoskopické ošetření – endoskopickou okluzi tkáňovým lepidlem (syntetickým N-butyl-2--cyanoakrylátem [Histoacryl®]) či duodenální varix ligovat. Pokud primární endoskopické ošetření není dostačující k zástavě varikózního krvácení či dominuje vysoké riziko recidivy krvácení a pacient je klinicky schopen další terapie, přistoupíme k sekundární intervenční terapii – TIPS či chirurgické operaci. U prezentovaného pacienta jsme neobvykle použili v první době ošetření klipy namísto ligace. Poté ve druhé době doporučenou okluzi tkáňovým lepidlem. Naše řešení bylo konečné vzhledem k tomu, že u pacienta byla v průběhu hospitalizace zjištěna suspekce na generalizovaný hepatocelulární karcinom.
Klíčová slova
duodenální varixy, portální hypertenze, endoskopie, varikózní krvácení
Úvod
Duodenální varixy byly poprvé popsány rentgenologem Albertim [1] a endoskopicky vizualizovány v roce 1973 Kunisakim et al [2]. Tento druh varixů je poměrně vzácným projevem portální hypertenze. Nejčastějším etiologickým faktorem jsou chronická jaterní onemocnění, zejména cirhóza, ale také se často objevují u trombózy portální žíly. Nejvíce se vyskytují v bulbu duodena a v descendentní části duodena. V 1/4 případů jsou přidružené také jícnové varixy. Prognóza u pacientů s nálezem duodenálních varixů je nepříznivá, je zde vysoká smrtnost, až 40 % [3].
Popis případu
Jednasedmdesátiletý pacient byl přijat v prosinci roku 2022 na interní oddělení spádové nemocnice pro týden trvající melénu, slabost a dušnost. V anamnéze dominuje údaj denního abúzu alkoholu a opakované trauma hlavy v ebrietě bez nitrolebních komplikací, v roce 2000 byl léčen pro vředovou chorobu žaludku, v roce 2011 byl hospitalizován pro akutní nekrotizující pankreatitidu se vznikem pseudocysty. Nově byla diagnostikována fibrilace síní a internistou nasazen rivaroxaban, které pacient neužíval. Vstupně na urgentním příjmu byla provedena gastroskopie s nálezem skluzné hiátové hernie, také byly v oblasti antra a duodena pozorovány povlaky čerstvé krve, po oplachu krve a dosažení descendentní části duodena nebyl nalezen jasný zdroj krvácení. Vstupně byla v laboratorním vyšetření hodnota hemoglobinu 82 g/l, zvýšené jaterní testy s převahou gama-glutamyltransferázy (GGT 6,50 µkat/l) a alkalické fosfatázy (ALP 2,96 µkat/l). K diagnostice byla doplněna sonografie břicha, ale pro špatný přehled a výraznou plynatost byl nález pouze orientační se závěrem suspekce na steatózu jater, nebyly viditelné jasné známky jaterní cirhózy či malignity. Jako vedlejší nález byla popsána splenomegalie s velikostí sleziny 15 × 8 cm. Pacient jako další etapu diagnostiky krvácení podstoupil koloskopii, ta také neukázala jasný zdroj krvácení. Pro dobrý zdravotní stav a nepokračující známky krvácení byl propuštěn do domácí péče. Při dimisi byl ambulantně objednán k CT enterografii a do medikace byly zařazeny betablokátory v doporučeném dávkování (Karvedilol 6,25 mg 1-0-1 tbl.).
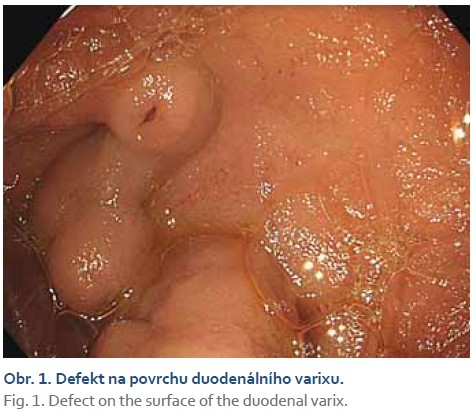
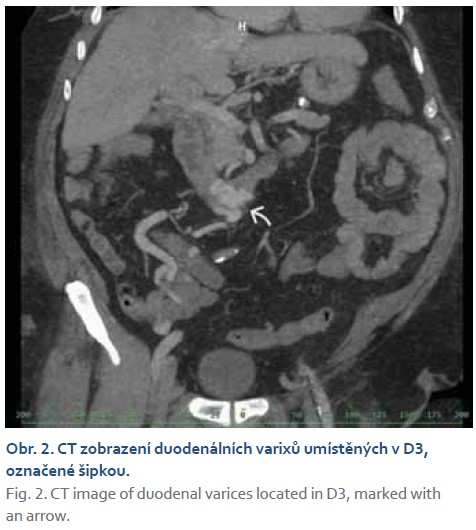
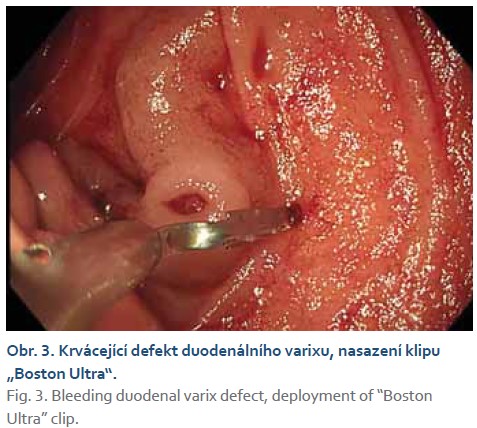
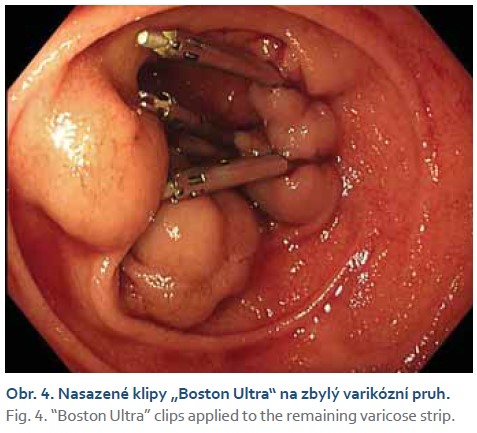
V lednu 2023 se pacient vrací do zdravotnického zařízení pro enteroragii, vstupní CT enterografie neprokázala žádný jasný zdroj krvácení v tenkých kličkách, pro vyčerpanost diagnostiky ve spádové nemocnici byl pacient přeložen na vyšší pracoviště do krajské nemocnice k dovyšetření. Po převozu byl hemodynamicky stabilní, laboratorně s hodnotou hemoglobinu 79 g/l. V urgentním režimu byla znovu provedena gastroskopie s nálezem varikózních nodulů v blízkosti Vaterovy papily se známkou neklidu a drobným krevním koagulem na jednom z varixů (obr. 1), toho času krvácení nepokračovalo, endoskopujícím lékařem byla zvolena konzervativní léčba terlipresinem (Remestyp) spolu s antibiotickou léčbou (Ciprofloxacin). K zobrazení oblasti bylo doplněno CT břicha s kontrastní látkou a CT angiografie. Na CT vyšetření byl popisován obraz jaterní cirhózy s vaskulární pseudolézí jater při uzávěru pravé větve portální žíly, portokavální anastomózy v oblasti descendentního duodena s výraznými žilními varixy ve stěně duodena (obr. 2) a v portální fázi dilatovaná vena mesenterica superior s patrnými kolaterálami do retroperitonea v oblasti pravé jámy kyčelní, arteriovenózní zkrat mezi arteria hepatica propria a portální žílou. Pacient byl ponechán na monitorovaném lůžku. V noci téhož dne se opět objevuje ataka významného krvácení a je přivolána endoskopická pohotovost. Při endoskopii byly nalezeny známé duodenální varixy s defektem na jednom z nich. Po předchozí diskuzi byl cíleně na defekt nasazen klip „Resolution 360™ ULTRA Clip“ od firmy Boston (obr. 3), poté byly nasazeny další 3 klipy zmiňovaného typu na zbylý varikózní pruh (obr. 4). V okolí se nacházel další objemný varix, který byl klidný a pro nasazení klipu hůře dostupný. Varix bez známek neklidu byl tedy ponechán k ošetření ve druhé době. Pacientovi byl při sonografické kontrole diagnostikován maligní proces jater nejasného origa. Laboratorně nám vyšly vysoké hodnoty alfa-1fetoproteinu – 2 200 IU/ml, vzbuzující suspekci na hepatocelulární karcinom. Konečné řešení a sekundární léčba duodenálních varixů byly konzultovány na angio-intervenčním oddělení RDG kliniky v Hradci Králové, kde byl nález zhodnocen jako obraz nádorového trombu pravé větve portální žíly, hepatiko-portální zkrat se jeví objemově nevýznamný, sporně také obraz maligní infiltrace pravého laloku jater. Nebyla indikována rozšířená terapie – transplantace ani resekce jater, tedy ani sekundární ošetření duodenálních varixů – TIPS (transjugulární intrahepatický portosystémový shunt). Jako konečné, paliativní ošetření bylo zvoleno ošetření zbylých duodenálních varixů okluzí tkáňovým lepidlem (syntetického N-butyl-2-cyanoakrylátu [Histoacryl®]). Výkon proběhl bez komplikací a pacienta jsme k symptomatické terapii přeložili zpět na interní oddělení spádové nemocnice.
Diskuze
Varixy dělíme na jícnové, gastrické a gastroezofageální. Sarinova klasifikace gastrických varixů rozlišuje varixy gastroezofageální (GOV) a izolované gastrické (IGV). Gastrické varixy se objevují jen asi u 20 % pacientů s jaterní cirhózou, nejčastěji ve formě GOV1 [18]. Krvácení při portální hypertenzi je nejčastější u jícnových varixů, které je způsobeno až v 70 % případů. Žaludeční varixy jsou zodpovědné za 5–10 % krvácivých epizod [4]. Nejvyšší riziko krvácení však nesou varixy ve fundu typu IGV1 (78 %) a GOV2 (55 %) [5].
Hlavní manifestací varikózního krvácení je hemateméza, meléna a enteroragie, které bývají doprovázeny hypovolemickým šokem. Za známky akutního krvácení se považují nálezy jako krev vystřikující či vytékající z varixu, defekt, koagulum nebo bělavá fibrinová „čepička“ na varixu [4].
Žaludeční varixy jsou časté u pacientů s prehepatální portální hypertenzí. Dvě třetiny duodenálních varixů jsou výsledkem portální hypertenze způsobené jaterní cirhózou a zbývající třetina je způsobena extrahepatální portální hypertenzí, např. trombózou portální žíly [6]. Pokud dojde k portosystémové komunikaci mezi pankreatiko-duodenálními žilami a systémovými žilami prostřednictvím retroperitoneálních žil, dojde k žilní dilataci ve dvanáctníku a ke vzniku duodenálních varixů [7–10]. U našeho pacienta došlo ke vzniku duodenálních varixů nejspíše kombinací – maligní trombózy portální žíly, vzniku výše zmíněné portokavální anastomózy v oblasti descendentního duodena a vzniku kolaterál vena mesenterica superior do retroperitonea pravé jámy kyčelní. Jako popisuje nález na CT angiografii.
V anglicky psané literatuře jsou dostupné příklady ošetření a léčby duodenálních varixů, avšak ESGE guidelines zatím k dispozici nejsou z důvodu raritnosti nálezu s nutností individuálního přístupu. Nejlépe, systematicky a přehledně popisuje klinické výsledky při endoskopické léčbě článek Yipeng Wana et al z roku 2020 [11], který shrnul všechny dostupné články a kazuistiky na toto téma. Autoři vše popsali v několika tabulkách, z nichž vyplývá nejlepší postup pro terapii krvácení z duodenálních varixů (tab. 1).
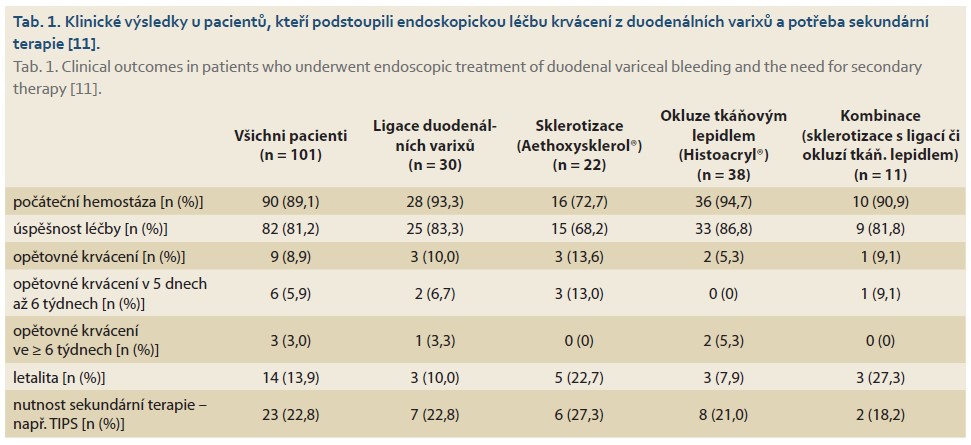
V tab. 1 jsou zaznamenány případy pacientů, u nichž vznikly duodenální varixy nejčastěji portální hypertenzí související s cirhózou jater (77 pacientů), zahrnující i hepatocelulární karcinom a Buddův-Chiariho syndrom. Dvacet dva pacientů cirhózu nemělo, byli zde zahrnuti čtyři pacienti s kavernózní transformací portální žíly, pět pacientů s trombózou portální žíly a tři pacienti s nádorovou trombózou portální žíly, čtyři pacienti měli vaskulární abnormalitu způsobenou operací břicha [11].
Ze srovnávaných údajů se domníváme, že nejvhodnější primární léčbou krvácení z duodenálních varixů je okluze varixu tkáňovým lepidlem, a to na základě následujících důvodů. Za prvé, protože duodenální varixy mohou způsobit masivní krvácení, byla okluze varixu považována za vhodnější, bezpečnější, jednodušší a rychlejší terapii. Endoskopická intervence je účinná, méně invazivní a snadněji proveditelná ve srovnání s intervenční radiologií či chirurgickými výkony. Za druhé, vzhledem k anatomickým charakteristikám varixů duodena, které se často nacházejí hluboko v serózní vrstvě duodena, je obtížné dosáhnout jejich dlouhodobé eradikaci pouze ligací [11,12]. Ta nemá dostatečný rozsah ošetřit většinu kolaterálních cév vzhledem k jejich anatomii a často varixy opět krvácí [13]. Sklerotizující látky a tkáňová lepidla mají výhodu, že mohou být cíleně aplikovány do vnitřních varixů a přitékajících kolaterálních cév, aby se dosáhlo nejlepší eradikace varixů. Za třetí, v publikovaných studiích sklerotizanty (u nás polidocanolum – Aethoxysklerol®) interferuje s endoteliálními buňkami, způsobuje koagulaci a nekrózu, přímo podporuje tvorbu trombů, což způsobuje penetraci nebo perforaci tenké duodenální stěny. Za to kyanoakrylát (Histoacryl®) se rychle polymeruje při kontaktu s krví a embolizuje varix [3,14]. Proto většina endoskopujících lékařů zvolila léčbu kyanoakrylátem, jak ukazuje i tabulka.
U krvácení z duodenálních varixů se řídíme stejným managmentem akutní farmakologické léčby jako u krvácení ze žaludečních varixů. To je léčba terlipresinem či somatostatinem doprovázená antibiotickou terapií [15,16]. Mezi primární endoskopické metody léčby duodenálních varixů bychom jako první volili okluzi tkáňovým lepidlem (Histoacryl®) či ligaci varixů, sklerotizaci bychom, dle všech zdrojů a nežádoucích účinků popisovaných výše, spíše nedoporučovali. Ošetření okluzí by bylo možné aplikovat dle schématu U. K. guidelines 2000 [17] – aplikací tkáňového lepidla v akutní fázi ošetření varixu, pokud by krvácení nepokračovalo, znovu aplikaci opakovat po pěti dnech. Nesmíme však zapomínat, že tato metoda endoskopické léčby má svá rizika, mezi něž patří embolie do plic, břicha a pánve, sepse, píštěl a přilnutí jehly k lepidlu uvnitř varixu [18,19].
Při nálezu velkých, mnohočetných varixů či nedostatečnému ošetření při první aplikaci bychom pacienta doporučili k sekundární terapii – TIPS [3,6].
Současný přehled literatury podporuje použití sekundárních intervenčních postupů, jako je transjugulární intrahepatický portosystémový shunting (TIPS) a balonková okludovaná retrográdní transvenózní obliterační bandáž (B-RTO) [20], která se nyní používá převážně v Asii. V České republice je tato metoda nedostupná. Samotný TIPS se jeví jako nejlepší prevence opětovného krvácení zejména z jícnových varixů [6]. Dle amerických studií je ale prokázána zvýšená letalita pacientů po samotném TIPS, pokud se u nich znovu objeví varikózní krvácení. Proto je lepší jako prevence opětovného varikózního krvácení zvolit kombinaci embolizace varixu a provedení TIPS [21–23]. Na časnou angiografickou identifikaci a intervenci (embolizaci) bychom se ale neměli spoléhat dříve, než identifikujeme místo endoskopicky a pokusíme se ho ošetřit [24].
Chirurgické výkony, jako jsou duodenektomie a gastroduodenektomie, jsou indikovány tehdy, pokud všechny ostatní způsoby léčby selhaly.
V uvedené kazuistice jsme neobvykle použili, jako primární endoskopické ošetření duodenálního varixu, nasazení hemoklipu na defekt varikózního uzlu a k prevenci snížení tlaku „zaškrcení“ varixu dalšími hemoklipy. Poté jako ošetření ve druhé době jsme zvolili okluzi varixu tkáňovým lepidlem. Sekundární léčba nebyla u pacienta vzhledem k nálezu malignity a klinickému stavu indikována. V našem případě bychom mohli zvolit namísto ošetření hemoklipy, již zmiňovanou ligaci varixů, která má stejný efekt. Pokud bychom zvolili ošetření okluzí varixu tkáňovým lepidlem duodenálního varixu namísto konzervativní terapie, a již při první endoskopii duodenální varixy eradikovali, zcela jistě bychom se vyvarovali další atace krvácení a nutnosti dalšího ošetření. Ale vzhledem k raritnosti případu jsme zvolili metodu, která byla pro endoskopujícího lékaře snadnější a již měl s touto metodou zkušenosti. Po stabilizaci pacienta a prostudování kazuistik jsme již duodenální varixy ve druhé době ošetřili dle většiny doporučení.
Také v kazuistice není zcela jasné, proč duodenální varixy nebyly v první gastroskopii na urgentním příjmu patrné. Za prvé to mohlo být tím, že se varixy nacházely dále v descendentním duodenu, již na hranici dosažitelnosti endoskopu, nebo za druhé, nepřehledností lokalizace krvácením či neklidem pacienta.
Ve spádové nemocnici také, i přes nepotvrzenou portální hypertenzi, byly pacientovi profylakticky nasazeny neselektivní betablokátory (karvedilol). Jeho nasazení mohlo být způsobeno suspekcí na neprokázanou portální hypertenzi a byly tedy nasazeny jako preprimární prevence, která ale v současné době doporučena není [25,26]. Karvedilol se považuje za nejúčinnější neselektivní betablokátor na snížení portálního tlaku. Jako další prospěšný efekt karvedilolu je popisován jeho antioxidační, antifibrotický a protizánětlivý účinek [27,28]. V klinické praxi se v indikaci betablokátoru řídíme jak pokročilostí jaterního onemocnění, přidruženými chorobami, snášenlivostí, tak i aktuálním endoskopickým nálezem [29].
Závěr
Tato kazuistika popisuje neobvyklý nález varikózního krvácení při portální hypertenzi a zvolenou metodu jeho ošetření. Jsou zde shrnuty možnosti jejich ošetření a klinické výsledky léčených pacientů. Popsaných případů je počtem pouze okolo sta, ale dle veřejných studií se jeví jako nejlepší ošetření krvácení z duodenálních varixů či jejich eradikace – kombinace okluze tkáňovým lepidlem a následně sekundární intervenční terapie – TIPS či chirurgická operace.
ORCID autorky
I. Rücklová ORCID 0009-0006-8341-7478.
Doručeno/Submitted: 27. 4. 2023
Přijato/Accepted: 27. 5. 2023
MUDr. Ivana Rücklová
Gastroenterologické oddělení
Nemocnice České Budějovice a. s.
B. Němcové 585/54
370 01 České Budějovice
ivana.rucklova@seznam.cz
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Alberti W. Uber den roentgenologischen Nach- weis von Varizen im Bulbus duodeni. Fortschr Geb Roentgenstr Nuklearmed Erganqungsband 1931; 43: 60–65.
2. Kunisaki T, Someya N, Shimokawa Y et al. Varices in the distal duodenum seen with a fiber-duodenoscope. Endoscopy 1973; 5(2): 101–104. doi: 10.1055/s-0028-1098222.
3. Malik A, Aleem A, Nellis E et al. Duodenal Varices: A Rare Cause of Gastrointestinal Bleeding: 1876. Am J Gastroenterol 2017; 112: S1032–S1034.
4. Zavoral M et al. Mařatkova gastroenterologie: patofyziologie, diagnostika, léčba. Praha: Univerzita Karlova, nakladatelství Karolinum 2021: 1026.
5. Sarin SK, Lahoti D, Saxena SP et al. Prevalence, classification and natural history of gastric varices: a long-term follow-up study in 568 portal hypertension patients. Hepatology 1992; 16(6): 1343–1349. doi: 10.1002/hep.1840160607.
6. Park SB, Lee SH, Kim JH et al. Successful treatment of duodenal variceal bleeding by endoscopic clipping. Clin Endosc 2013; 46(4): 403–406. doi: 10.5946/ce.2013.46.4.403.
7. Larson JV, Steensma EA, Burke LH et al. Fatal upper gastrointestinal bleed arising from duodenal varices secondary to undiagnosed portal hypertension. Case Rep 2013; 2013: bcr2013200194. doi: 10.1136/bcr-2013-200194.
8. McChesney L, Jensen D, Matalon T et al. Duodenal varices: a case report and review of the literature. HPB Surg 1995; 9(1): 31–35. doi: 10.1155/1995/97496.
9. Kang HY, Lee WK, Kim YH et al. Ruptured duodenal varices arising from the main portal vein successfully treated with endoscopic injection sclerotherapy: a case report. Korean J Hepatol 2011; 17(2): 152–156. doi: 10.3350/kjhep. 2011.17.2.152.
10. Bosch A, Marsano L, Varilek GW. Successful obliteration of duodenal varices after endoscopic ligation. Dig Dis Sci 2003; 48(9): 1809–1812. doi: 10.1023/a: 1025402411557.
11. Yipeng W, Cong L, Sizhe W et al. Effectiveness and safety of endoscopic treatment for duodenal variceal bleeding: a systematic review. Eur J Gastroenterol Hepatol 2021; 33(4): 461–469. doi: 10.1097/MEG.0000000000001819.
12. Hashimoto R, Sofue K, Takeuchi Y et al. Successful balloon-ocluded retrograde transvenous obliteration for bleeding duodenal varices using cyanoacrylate. World J Gastroenterol 2013; 19: 951–954. doi: 10.3748/wjg.v19.i6. 951.
13. Gunnerson AC, Diehl DL, Nguyen VN et al. Endoscopic duodenal variceal ligation: a series of 4 cases and review of the literature (with video). Gastrointest Endosc 2012; 76(4): 900–904. doi: 10.1016/j.gie.2012.05.020.
14. Attila T, Kolbeck KJ, Bland ZM et al. Duodenal variceal bleeding successfully treated with transjugular intrahepatic portosystemic shunt: a case report and review of the literature. Turk J Gastroenterol 2008; 19(4): 284–290.
15. Jalan R, Hayes PC. UK guidelines on the management of variceal haemorrhage in cirrhotic patients. British Society of Gastroenterology. Gut 2000; 46(3–4)(Suppl 3): III1–III15. doi: 10.1136/gut.46.suppl_3.iii.
16. Brůha R, Mareček Z, Procházka V et al. Double-blind randomized multicenter study comparing the efficacy and safety of 10-day to 5-day terlipressin treatment of bleeding esophageal varices. Hepatogastroenterology 2009; 56(90): 390–394.
17. Tripathi D, Stanley AJ, Hayes PC et al. U.K. guidelines on the management of variceal haemorrhage in cirrhotic patients. Gut 2015; 64: 1680.
18. Singer AD, Fananapazir G, Maufa F et al. Pulmonary embolism following 2-octyl-cyanoacrylate/lipiodol injection for obliteration of gastric varices: an imaging perspective. J Radiol Case Rep 2012; 6(2): 17–22. doi: 10.3941/jrcr.v6i2.845.
19. Chew JR, Balan A, Griffiths W et al. Delayed onset pulmonary glue emboli in a ventilated patient: a rare complication following endoscopic cyanoacrylate injection for gastric variceal haemorrhage. BMJ Case Rep 2014; 2014: bcr2014206461. doi: 10.1136/bcr-2014-206 461.
20. Gilcrease-Garcia B, Smith H. Balloon-occluded retrograde transvenous obliteration. 2018 [online]. Available from: https: //doi.org/10.53347/rID-63906.
21. Saad WE, Lippert A, Saad NE et al. Ectopic varices: anatomical classification, hemodynamic classification, and hemodynamic-based management. Tech Vasc Interv Radiol 2013; 16(2): 158–175. doi: 10.1053/j.tvir.2013.02.004.
22. Gaba RC, Bui JT, Cotler SJ et al. Rebleeding rate following TIPS for variceal hemorrhage in the Viatorr era: TIPS alone versus TIPS with variceal embolization. Hepatol Int 2010; 4(4): 749–756. doi: 10.1007/s12072-010-92 06-2.
23. Vangeli M, Patch D, Terreni N et al: Bleeding ectopic varices – treatment with transjugular intrahepatic porto-systemic shunt (TIPS) and embolisation. J Hepatol 2004; 41(4): 560–566. doi: 10.1016/j.jhep.2004.06.024.
24. House T, Webb P, Baarson C. Massive Hemorrhage from Ectopic Duodenal Varices: Importance of a Multidisciplinary Approach. Case Rep Gastroenterol 2017; 11(1): 36–41. doi: 10.1159/000455184.
25. European Association for the Study of the Liver. EASL Clinical Practice Guidelines for the management of patients with decompensated cirrhosis. J Hepatol 2018; 69(2): 406–460. doi: 10.1016/j.jhep.2018.03.024.
26. Fejfar T, Vaňásek T, Brůha R et al. Léčba krvácení v důsledku portální hypertenze při jaterní cirhóze – aktualizace doporučených postupů ČHS ČLS JEP. Gastroent Hepatol 2017; 71(2): 105–116. doi: 10.14735/amgh2017105.
27. Tripathi D, Hayes PC. Beta-blockers in portal hypertension: new developments and controversies. Liv Intern 2014; 34(5): 655–667. doi: 10.1111/liv.12360.
28. Sinagra E, Perricone G, D’Amico M et. al. Systematic review with meta-analysis: the haemodynamic effects of carvedilol compared with propranolol for portal hypertension in cirrhosis. Aliment Pharmacol Ther 2014; 39(6): 557–568. doi: 10.1111/apt.12634.
29. Fejfar T, Jirkovský V et al. Krvácení z varixů – pohled na terapii po Bavenu VI. Gastroent Hepatol 2016; 70(2): 125–132. doi: 10.14735/ amgh2016125.