Komentář k článku [Je biologická léčba idiopatických střevních zánětů definitivním řešením? Aneb deset poznámek k biologické léčbě]
Milan Lukáš Orcid.org 1, Martin Bortlík Orcid.org 1,2,3
+ Pracoviště
V úvodu toho čísla České a slovenské gastroenterologie a hepatologie dostal čtenář podrobnou informaci o biologické terapii jako nejmodernějším přístupu v medikamentózní léčbě Crohnovy nemoci a uleerózní kolitidy(1). Ačkoli přínos biologických preparátů je v současné době nezpochybnitelný, některé aspekty této terapie jsou stále zahaleny určitou rouškou tajemství a zaslouží si bližší komentář.
1. Prvním problémem, se kterým se můžeme setkat, je již vlastní definice léčiv této skupiny. Autor článku a také většina zahraničních i domácích autorů (včetně pisatelů tohoto příspěvku) se omezuje pouze na vyjmenování jednotlivých podskupin látek s odkazem na místo léčebného zásahu v zánětlivé reakci, nebo jinou významnou vlastnost látky, případně ojedinělý způsob léčby (např. genová terapie)(2). Jestliže bychom se zeptali studenta medicíny nebo dokonce odborníka na definici biologické léčby, bezpochyby by měli velké problémy. Tato léčiva nemají podobnou strukturu ani jednotný mechanizmus účinku; jejich společným znakem je fakt, že známe (nebo spíše předpokládáme) mechanizmus jejich protizánětlivého působení ve střevě. V tom se molekuly biologické léčby odlišují od starších léků (např. aminosalicylátů, kortikosteroidů, imunosupresiv), které klasifikujeme na základě struktury léčiva, ale přesný mechanizmus jejich protizánětlivého efektu neznáme. Biologická terapie tak do určité míry předběhla naše poznání a podle našeho názoru její rozumná (a srozumitelná) definice v současné době neexistuje. Domníváme se, že jediným společným klasifikačním znakem biologických preparátů je fakt, že jsou cíleně syntetizovány k tomu, aby přerušily určité konkrétní místo zánětlivé kaskády; tím se také odlišují od starších a standardních léků.
2. Biologická léčba by neměla být v širším pojetí vnímána pouze jako zablokování prozánětlivého cytokinu TNF-α, nebo» její mechanizmy jsou podstatně širší. Představíme-li si kaskádu aktivace T-buněk, pak působení anti-TNFα zasahuje do distální (konečné) části aktivace T-buněk, tj. potlačuje tvorbu, uvolnění a biologické účinky TNFα v cílové tkáni.
K aktivaci T-buněk dochází tak, že dendritické buňky po stimulaci různými, především ale mikrobiálními antigeny, produkují interleukin-12 (IL-12) nebo interleukin-23 (IL-23), které aktivizují nezadaný, klidový pool T-buněk a diferencují je na Th1 nebo Thl7 klon. Tyto klony buněk jsou charakterizovány právě produkcí TNF-α a INF-γ nebo IL17. Klíčová otázka zní, proč u některých pacientů vytváří dendritické střevní buňky tolik IL-12 nebo IL-23, že většina zmnožené sub-populace T-lymfocytů je diferencována na Thl resp. Thl7 populaci (u Crohnovy nemoci), které pak ničí vlastní tkáň. U nemocných s uleerózní kolitidou výše uvedené neplatí. Bylo zjištěno, že je zde zvýšená koncentrace specializovaných T-buněk označovaných jako NKT (natural killers), které nesou také receptor T-buněk a jež jsou charakterizovány nadprodukcí cytotoxického interleukinu-13 (IL-13). Nové molekuly, které by byly schopny účinně blokovat IL-12 (IL-23) nebo IL-13, mohou být novou výzvou v terapii IBD v budoucnosti. Místo jejich účinku v kaskádě zánětlivé reakce je, na rozdíl od anti TNFα protilátek, značně proximálně, a tedy blíže předpokládané prvotní příčině vzniku střevního zánětu (obr. 1).
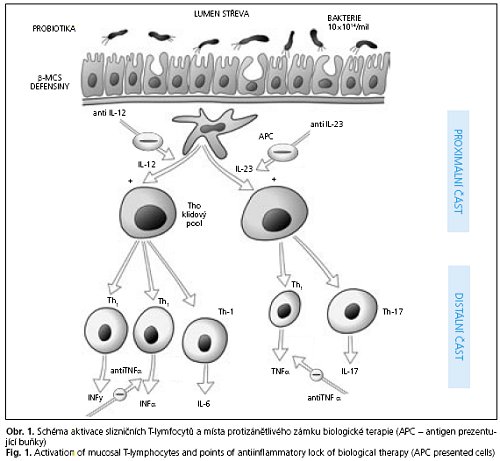
3. Biologická léčba, jak je rovněž zmíněno v úvodním článku, může být také cílena na prostup ("trafficking") leukocytů z krevního poolu do místa zánětu. Takovou terapií mohou být protilátky proti adhezivním receptorům leukocytů-integrinů (α4βl [natalizumab], nebo α4β7), které mají také největší šanci být zavedeny v krátké době do klinické praxe. Velmi perspektivní se zdá být i terapie perorálními léky, jako je blokátor CCR-9 leukocytárního receptoru, který má výhodu perorálního podávání a velmi pozitivní předběžné výsledky z klinických studií.
4. Jaká je šance ještě vylepšit distální anti-TNF-α terapii? V posledních dvou letech přichází do klinické praxe nové látky, jako jsou Fab fragmenty imunoglobulinu vázané na polyetylenglykol (certolizumab) nebo kompletně humánní protilátky (adalimumab a golimumab). Předběžné výsledky dosavadních studií, ač příznivé, již nepřinesly tak dramatický a zásadní zlom, jaký se udál koncem 90. let 20. století zavedením infliximabu do terapie Crohnovy nemoci. Nabízí se tedy otázka, zda cílený atak v distální části aktivace slizničních T-lymfocytů by měl být i nadále hlavním terčem zásahu terapie a také zdravého soutěžení farmaceutického průmyslu, s cílem objevit a do klinické praxe zavést novou látku s rozhodujícím a jednoznačným účinkem. Dosavadní zkušenosti spíše napovídají tomu, že daleko větší prostor pro zásadní změnu je v jiných (proximálních) částech zánětlivé reakce.
5. Přirozená imunita ("innate imunity") byla dlouhou dobu neprávem přehlíženou součástí imunitního systému střeva. Až v posledních letech se pozornost základního a posléze i klinického výzkumu zaměřuje tímto směrem. Ukazuje se, že insuficience přirozeného imunitního systému tenkého a tlustého střeva může stát na samém prahu vzniku idiopatických střevních zánětů. Do spektra biologické terapie nepochybně spadají i molekuly synteticky připravené, ale za fyziologických podmínek se vyskytující, jako je sargramostim (granulo-cyte-macrophage colony-stimulating factor - GM-CSF), který se v klinických zkouškách ukázal být velmi efektivní u středně a vysoce aktivní Crohnovy nemoci. Do spektra biologické terapie v tomto kontextu by mohla spadat také aplikace probiotických bakterií. Některé kmeny (Escherichia coli kmen Nissle 1917) v pokusech in vitro zvyšují produkci přirozených peptidů označovaných jako defenziny.
Jde o látky patřící do přirozeného imunitního systému, které jsou produkovány Panethovými buňkami v oblasti terminálního ilea (α-defenziny) a kolonocyty (β-defenziny). Bylo zjištěno, že u nemocných s terminální ileitidou je tvorba α-defenzinu 5,6 významně snížena. Podání probiotických bakterií do tkáňových kultur vede k normalizaci produkce přirozených protimikrobiálních peptidů. Na deficitu defenzinů je založena jedna z hypotéz o vzniku Crohnovy nemoci v oblasti terminálního ilea. Porušený přirozený systém imunity vede podle ní k průniku bakterií do sliznice a druhotné stimulaci buněčné imunity s hyperaktivací T-buněk. V takovém případě by naše terapie včetně standardní biologické léčby řešila pouze konsekvence toho defektu. Otázkou je, jak deficit defenzinů nahradit. Substituční terapie, například aplikací geneticky upravených pro-biotik s preferenční tvorbou defenzinů α a β není pravděpodobně v několika příštích letech reálná. Výzkumy však pokračují rychle dál a nyní se zdá, že ani defekt resp. deficit defenzinů není pravděpodobně prvotním mechanizmem vzniku terminální ileitidy Chyběni Panethových buněk v oblasti terminálního ilea může být dáno porušenou tvorbou transkripčního faktoru Tcf-4. Ten je odpovědný za to, že kmenové buňky lokalizované v bázi krypt se jeho vlivem diferencují na Panethovy buňky, které zůstávají v distální třetině krypt a produkují defenziny Při chyběni transkripčního faktoru se většina kmenových buněk diferencuje na pohárkové nebo resorpční buňky, která pak cestují proximálně k povrchu sliznice(3). Restaurace tvorby Tcf-4 může být klíčem k terapii některých forem CN, zvláště v oblasti terminálního ilea.
6. Z výše uvedeného je zcela zřejmé, že uniformní a stereotypní aplikace léčby podle diagnózy a klinických projevů je již překonána a někdy může být dokonce kontraproduktivní. Tento závěr platí i pro současnou biologickou léčbu. Jsme přesvědčeni o tom, že v krátké budoucnosti bude zcela zásadním postupem výběr nejvhodnější léčby pro každého pacienta podle principu terapie "šité na míru". Ta se bude lišit nejen podle lokalizace, klinických projevů a průběhu nemoci. Rozhodující pro volbu agresivních režimů již od počátku nemoci ("top down strategie") musí být vhodné a spolehlivé pre-diktory příznivého nebo komplikovaného průběhu nemoci pravděpodobně z oblasti genetických nebo sérologických markerů.
7. Víme, jaká jsou rizika biologické léčby? Velmi podrobné znalosti získané na obrovském souboru nemocných mimo klinické studie jsou známy pochopitelně jen u infliximabu. Dnes je zřejmé, že tato terapie má - tak jako každá jiná - svá rizika a omezení. Nicméně, provádíme-li pečlivý screening před započetím terapie a pravidelné monitorování v průběhu léčby, rizika a vedlejší účinky jsou dobře předvídatelné a jejich frekvence je v porovnání s klasickými imunosupresivy nižší. Musíme si být vědomi toho, že idiopatické střevní záněty, ač benigní choroby (většinou) dobře terapeuticky ovlivnitelné, nemají a nemohou mít nulovou mortalitu, a že zvláště při těžkém průběhu mohou nastat smrtelné komplikace (sepse, tromboembolizmus), a to i u mladých pacientů. Podle našeho názoru je výskyt závažných nebo fatálních komplikací biologické léčby spíše nadhodnocen (nejspíše z důvodů přílišného entusiazmu a nevhodného použití biologických preparátů na počátku tohoto století), i když některá nová rizika (např. hepato-splenický T-lymfom) musí být nadále pečlivě sledována a průběžně hodnocena. V některých zemích Evropy (např. Německo) je k této terapii rezervovanější přístup, v jiných (Francie, Benelux) je to naopak a terapie je zde velmi rozšířená.
8. Chybění jednoznačných standard pro zahájení, sledování a ukončení biologické léčby je nepochybně handicapem. Dramatický až překotný vývoj biologické terapie v posledních pěti letech na straně jedné a odlišný přístup ve velkých evropských státech (Německo, Británie a Španělsko vs. Francie, Itálie a Benelux) na straně druhé do značné míry ovlivňují vytvoření panevropských standard na podkladě širokého konsenzu. Snaha o sjednocení názoru je patrná z aktivity ECCO (European Crohn's and Colitis Organisation), které se snažilo v průběhu roku 2007 ve třech sympoziích (Praha, Stockholm, Londýn) najít společný názor. Definitivní postoj bude známý až počátkem roku 2008. O to více vystupuje do popředí snaha národních skupin nebo lokálních autorit a společností o vlastní definici této léčby v terapeutickém armamentariu střevních zánětů(4).
9. Ekonomická náročnost biologické terapie je nezpochybnitelná. Pokud by odhadovaná prevalence střevních zánětů v naší zemi byla 0,3-0,5 % populace, musíme předpokládat, že celkový počet nemocných se střevními záněty dosahuje 30 000 až 50 000. Uvážíme-li, že v populaci 30 000 pacientů má 80 % nemocných lehčí formy nemoci s velmi dobrou odpovědí na léčbu standardními léčivy, pak 20 % z nich jsou potenciální kandidáti biologické terapie. V přepočtu by to znamenalo celkem 4000 až 6000 nemocných vhodných k zahájení biologické léčby. Kdyby všichni tito nemocní byli léčení biologickou terapií v průběhu jednoho roku, náklady by vystoupaly k astronomickým číslům (nejméně 2 x 109 Kč). Naštěstí zdaleka ne všichni nemocní s agresivním průběhem jsou léčeni během jednoho kalendářního roku, ale biologická terapie je zahajována pouze u části z nich. Navíc platí, že asi jedna třetina pacientů po zahájení biologické léčby může po jednom roce až dvou letech léčbu ukončit, nebo» pacienti dosáhnou dlouhodobé nebo trvalé remise. Třetina nemocných má předčasně ukončenu léčbu pro primární nebo sekundární neodpovídavost nebo pro vedlejší účinky. Pouze třetina nemocných, kteří byli indikováni k dlouhodobé biologické terapii, se stává dependentními a terapie musí být aplikována dlouhodobě. Zatím nevíme, jak dlouhá by měla být udržovací terapie biologickými preparáty a jaká je dlouhodobá bezpečnost této terapie. V tomto ohledu bude pravděpodobně velmi přínosné - a možná zásadní - monitorování pacientů v celostátním registru.
10. Biologická terapie nepředstavuje konec a vyvrcholení našich snah o medikamentózní ovlivnění průběhu idiopatických střevních zánětů. Je to začátek nové epochy léčby založené na znalosti patogeneze zánětu a sofistikovaného zásahu do jeho rozvoje. Kámen úrazu je v tom, že máme před sebou pravděpodobně řadu různých chorob s odlišnou příčinou, trochu rozdílnou patogenezí a velmi podobným klinickým obrazem. Stávající biologická léčba, stejně jako nové preparáty ze skupiny biologické terapie, které v krátké budoucnosti přijdou do klinické praxe, budou tak stále pouze terapií symptomatickou.
LITERATURA
- 1. Zbořil V. Biologická terapie v gastroenterologii. Čes a Slov Gastroent a Hepatol 2007, 287-292.
- 2. Lukáš M. Biologická terapie idiopatických střevních zánětů. Remedia 2007; 17: 4, 348-355.
- 3. Wehkamp J, Wang G, Kubler I, et al. The Panet cell - a defensin deficiency of ileal Crohn's Disease is linked to Wnt/Tcf-4. Journal of Imunology 2007; 179: 3109-3118.
- 4. Konečný M. Návrh guidelines biologické terapie u idiopatických střevních zánětů. XXIII. český a slovenský gastroenterologický a hepatologický kongres s mezinárodní účastí. Brno 6.-8. září 2007.
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené