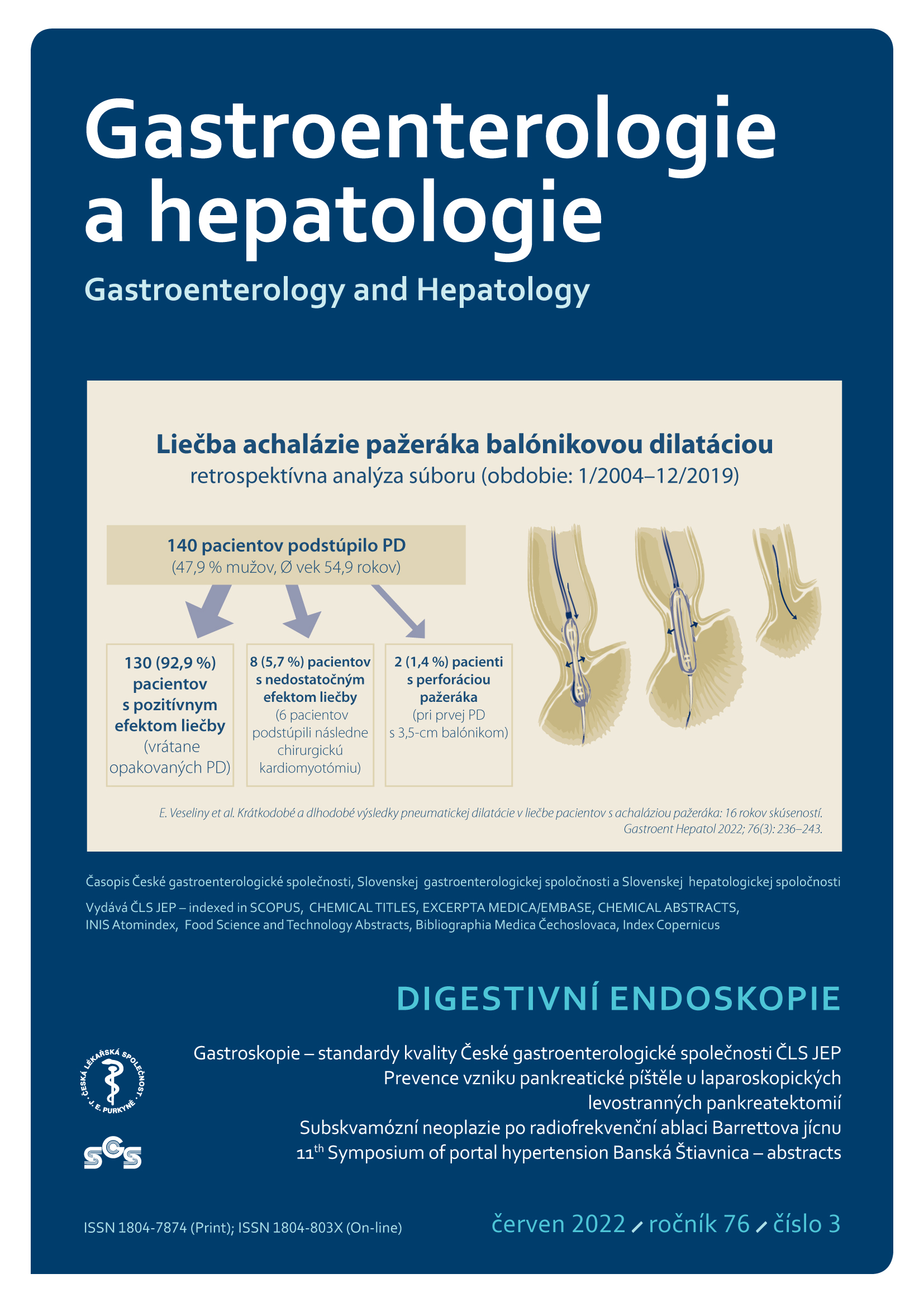
Abstrakt
Refluxní choroba jícnu (RCHJ) je nejčastější onemocnění gastrointestinálního traktu postihující přibližně čtvrtinu evropské populace s narůstající incidencí. Část pacientů s RCHJ nemá plnou úlevu při konzervativním postupu s inhibitory protonové pumpy (PPI), chirurgické řešení je zatíženo nemalým procentem komplikací a v čase jeho účinnost klesá. Endoskopická léčba RCHJ zahrnuje v současnosti pět odlišných metod, z nichž dosud žádná nebyla, dle znalostí autorů, ve větší míře dostupná a prováděná v České republice. Potenciál uplatnit se v praxi mají metody elektrické stimulace jícnu, endoskopická fundoplikace a Stretta. Metoda Stretta je založena na aplikaci radiofrekvenční energie o nízké frekvenci do oblasti ezofagogastrické junkce (EGJ). Dle dosud publikovaných dat se sice jedná o pravděpodobně méně účinnou alternativu k laparoskopické fundoplikaci pro pacienty s hiátovou hernií ≤ 2 cm a selhanou konzervativní léčbou. Nicméně její nespornou výhodou je příznivý bezpečnostní profil, nepřítomnost alterace anatomie EGJ, její opakovatelnost a dlouhodobost efektu u většiny pacientů. Nevýhodou je nutnost selekce vhodných pacientů k proceduře a její finanční náročnost. I přes své limitace se Stretta do budoucna nabízí jako alternativní možnost pro vybrané pacienty, kteří by se chtěli vyhnout riziku z dlouhodobě užívaných PPI a obávají se rizik laparoskopické fundoplikace.
Úvod
Refluxní choroba jícnu je stav, kdy dochází k patologickému refluxu žaludečního, popřípadě duodenálního obsahu do jícnu, což může vést k typickým symptomům a/nebo komplikacím [1]. RCHJ je nejčastější onemocnění trávicího traktu, které postihuje 8–26 % evropské populace s narůstající incidencí [2]. Skutečný výskyt však může být podhodnocen vzhledem k faktu, že většina pacientů své obtíže řeší užíváním volně prodejných léků a přípravků. Mezi rizikové faktory RCHJ patří nepravidelná životospráva, obezita, kouření a vyšší věk. Hlavním patofyziologickým mechanizmem je narušená funkce gastroezofageální junkce nejčastěji v důsledku přechodných relaxací dolního jícnového svěrače (TLESRs – transient lower esophageal sphincter relaxations) nebo přítomností skluzné hiátové hernie [3]. Nekontrolovaná nebo refrakterní RCHJ významně snižuje kvalitu života a může způsobovat vznik komplikací, jako je peptická stenóza jícnu, ulcerace jícnu, Barrettův jícen a adenokarcinom [4]. V současné době zahrnuje léčba RCHJ v České republice standardně dietní a režimová opatření včetně fyzioterapie bránice, farmakologickou léčbu a při jejich neúspěchu chirurgickou intervenci. Toto sdělení je zaměřeno na přehled konzervativní, chirurgické a zejména endoskopické léčby RCHJ a prezentaci vlastních zkušeností s metodou Stretta, která byla autory použita poprvé v ČR v říjnu 2021.
Konzervativní léčba
Konzervativní léčba RCHJ zahrnuje změnu stravy a režimu, omezení alkoholu a kouření, cvičení k posílení antirefluxní bariéry a léčbu obezity. Inhibitory protonové pumpy (PPI – proton pump inhibitors) jsou základem farmakologické léčby. Nicméně u části pacientů (17–32 %) přetrvávají symptomy i přes adekvátní režimová opatření a léčbu PPI [5]. Ačkoli je léčba PPI u většiny pacientů účinná, tato farmaka neléčí příčinu refluxu a existují obavy z jejich dlouhodobého užívání pro jejich možné nežádoucí účinky [6].
Chirurgická léčba
Laparoskopická fundoplikace je základem léčby u pacientů nereagujících na PPI s jasně dokumentovaným patologickým gastroezofageálním refluxem. Nespornou výhodou této operace je možnost obnovení morfologie antirefluxní bariéry a významná redukce TLESRs. Chirurgické možnosti však mají také svá omezení s až 10% rizikem pooperačních komplikací a v čase klesajícím efektem [7]. Reintervenci po laparoskopické fundoplikaci podstupuje 15–30 % pacientů a až čtvrtina pacientů v horizontu 10 let obnovuje užívání PPI [8]. V randomizovaných kontrolovaných studiích srovnávajících antirefluxní operace a dlouhodobou léčbu PPI byla míra remise symptomů v obou ramenech po 5 letech sledování podobná a nežádoucí účinky obou postupů (s přihlédnutím ke kvalitě života) takové, že nejde zatím jednoznačně říci, zda je některý z postupů z dlouhodobého hlediska nadřazen druhému [9,10].
Mezi alternativní techniky chirurgické léčby RCHJ lze zařadit laparoskopickou implantaci magnetického prstence kolem kardie (systém LINX) nebo elektrického stimulátoru, který poskytuje dlouhodobou elektrickou stimulaci oblasti dolního jícnového svěrače (EndoStim). Tyto nové techniky ukazují slibné krátkodobé výsledky u selektovaných pacientů, ale na dlouhodobou efektivitu a hodnocení výhod oproti standardní léčbě bude nutno ještě vyčkat na výsledky déletrvajících studií na větším vzorku pacientů [11]. Pro úplnost je třeba zmínit ještě laparoskopický Roux-en-Y žaludeční bypass, který lze zvážit jako chirurgickou léčbu RCHJ u morbidně obézních pacientů [12].
Endoskopická léčba
Endoskopické léčebné postupy byly koncipovány po celém světě tak, aby poskytly méně invazivní alternativu k laparoskopické fundoplikaci a snížily náklady na dlouhodobou léčbu PPI. Jejich místo se nachází někde mezi konzervativním a chirurgickým přístupem. Podle principu léčebného zásahu lze endoskopickou léčbu rozdělit na pět podskupin, a to na:
1. metody užívající injekční materiál do ezofagogastrické junkce;
2. metody elektrické stimulace;
3. metodu antirefluxní mukozektomie a další metody alterující EGJ (ezofagogastrické junkce);
4. různé typy endoskopické fundoplikace (TIF – transoral incisionless fundoplication);
5. aplikace radiofrekvenční energie do oblasti EGJ [13].
Základní popis, výhody a nevýhody jednotlivých metod jsou uvedeny v tab. 1. Injekční metody jsou v současné době opuštěné pro výskyt vážných nežádoucích účinků a neuspokojivou dlouhodobou účinnost. Zajímavá a slibná je možnost elektrické stimulace dolního jícnového svěrače (DJS), ale ta je pro endoskopickou aplikaci zatím ve stadiu pilotních studií [14]. Metody alterující EGJ jsou omezeny špatně předvídatelným jizvením EGJ po zákroku s nutností poměrně časté balonkové dilatace pro dysfagii, invazivita je velmi podobná laparoskopické fundoplikaci, nicméně tato technika se stále ještě vyvíjí a upravuje [15]. Metody endoskopické fundoplikace vykazují poměrně dobrou efektivitu, i když o něco nižší ve srovnání s klasickou laparoskopickou fundoplikací. Jde nicméně o invazivní zákroky, které mění anatomii EGJ a mají podobné komplikace jako laparoskopická fundoplikace, což limituje jejich výhodnost oproti laparoskopii [13].



Stretta
Procedura Stretta se používá již více než 20 let a je nejprostudovanějším endoskopickým výkonem v léčbě RCHJ. V současnosti je po celém světě provedeno více než 35 000 procedur v 30 zemích (informace výrobce). Hlavním principem léčby je aplikace radiofrekvenční energie o nízké frekvenci a výkonu (465 MHz a 5 W) do oblasti dolního jícnového svěrače a kardie žaludku. Stretta v rámci 2–6 měsíců po aplikaci vede k remodelaci hladkého svalstva, k posílení ezofagogastrické bariéry, ovlivnění distenzibility EGJ, a tak vede ke snížení výskytu TLESRs [16,17] a doby strávené v kyselém refluxu (AET – acid exposure time). Na základě uvedených patofyziologických mechanizmů lze zvažovat, že ze Stretta procedury mohou profitovat i obézní pacienti, kteří jsou obecně hůře indikováni k fundoplikaci. U obézních pacientů s RCHJ se častěji setkáváme s širším hiátem a stěnou jícnu, gastrostázou, vyšší aktivitou sympatiku a přítomností chronického zánětu v tukové tkáni, což redukuje tonus LES, čímž dochází k frekventním a prolongovaným TLESRs [18].
Po provedení Stretty bylo na animálních modelech prokázáno funkční zbytnění hladkého svalstva DJS o 63 % bez histologického průkazu fibrózy [19]. Proti vazivové přestavbě DJS svědčí také průkaz reverzibility snížené distenzibility DJS po Stretta proceduře podaným sildenafilem (relaxans hladkého svalstva) [20]. Peristaltika a relaxace EGJ po polknutí není procedurou narušena, takže Stretta nevede k desenzitizaci jícnu [21]. Po výkonu se může vyskytnout v rámci hodin až dnů gastroparéza, která spontánně odezní, což lze vysvětlit pravděpodobnou krátkodobou dysfunkcí vagu při otoku tkání po aplikaci radiofrekvenčního proudu. Nicméně bylo publikováno také zlepšení preexistující gastroparézy po Strettě [22].
V metaanalýze 18 studií zahrnujících 1 441 pacientů léčených Strettou Perry et al prokázali zlepšení kvality života, DeMeesterova skóre a AET [23]. Lipka et al provedli v roce 2015 metaanalýzu pouze randomizovaných kontrolovaných studií (tři studie se sham procedurou a jedna kontrolovaná pouze PPI, 165 pacientů), kde se neprokázal efekt Stretty ani ve zlepšení kvality života, ani v objektivních parametrech refluxu [24]. Sami autoři však konstatovali, že úroveň důkazů této analýzy je nízká pro heterogenitu studovaných populací a vysoké riziko bias. Tyto závěry vedly k publikaci dosud největší metaanalýzy v roce 2017 [25]. Fass et al v metaanalýze 28 studií zahrnujících 2 467 pacientů léčených Strettou s mediánem sledování 25 měsíců zjistili významné zlepšení kvality života při léčbě Strettou, 51 % pacientů se v následném sledování nevrátilo k užívání PPI, snížil se výskyt ezofagitidy o 24 % a významně klesl i AET. Metaanalýza nicméně neprokázala zlepšení tonu DJS po léčbě Strettou [25]. Recentní, ne příliš robustní metaanalýza z roku 2021 srovnávala efektivitu Stretty, TIF a konzervativní postup s PPI (516 pacientů, 10 studií). TIF a Stretta byly lepší než PPI ve zlepšení kvality života a obě metody byly srovnatelné v redukci potřeby PPI a incidence ezofagitidy. TIF byla lepší v posílení tonu DJS, ale Stretta byla kupodivu efektivnější ve snížení AET [26]. V jedné dlouhodobé studii bylo dosaženo zlepšení kvality života u 72 % pacientů s RCHJ a u 64 % pacientů bylo dosaženo snížení užívání PPI o více než 50 % po 10 letech sledování [27].
Existuje jen málo kvalitních srovnávacích studií mezi Stretta procedurou a laparoskopickou fundoplikací. V některých studiích byly fundoplikace a Stretta procedura stejně účinné při kontrole refluxních symptomů a snížení užívání PPI [28,29]. Naopak účinnost Stretta procedury byla ve dvou dalších studiích nižší než fundoplikace pro typické a mimojícnové (respirační) symptomy spojené s RCHJ [30,31]. Společnost amerických gastrointestinálních a endoskopických chirurgů (SAGES) doporučila již v roce 2013 léčbu Stretta jako alternativu k chirurgickému přístupu s doporučením stupně A [32] a Stretta je také obsažena v doporučeních American Society for Gastrointestinal Endoscopy (ASGE) [33] a National Institute for Clinical Excellence (NICE) z roku 2016 (www.nice.org.uk/guidance/mib74).
Stretta také vykazuje slibné výsledky v menších studiích v léčbě pacientů s rekurencí RCHJ po fundoplikaci [34]. Další indikací Stretty objevující se v literatuře je její užití u pacientů s RCHJ po bariatrických operacích. Z pilotních studií ale nejsou výsledky přesvědčivé ani pro pacienty po sleeve gastrektomii [35], ani u pacientů po Roux-en-Y gastrickém bypassu [36].
Výhodou Stretty je krátká doba trvání zákroku a její účinnost a dlouhodobý efekt. Provedení Stretty nebrání opakování procedury ani provedení následné fundoplikace v budoucnu. Nicméně hlavní výhodou Stretta procedury je její příznivý bezpečnostní profil. Některé z vzácných vážných komplikací (< 1 % procedur), které byly popsány, zahrnovaly ojedinělé případy perforace jícnu a smrt v důsledku aspirační pneumonie [21]. Perforace jícnu byla přičítána špatnému výběru pacienta nebo nedodržení doporučeného postupu provedení procedury. Obvyklé nežádoucí účinky jsou mírné a zahrnují horečku, povrchové poškození sliznice a slizniční krvácení, bolest na hrudi vyžadující analgetika, přechodnou dysfagii nebo gastroparézu [37].
Hlavními limitacemi metody je nižší efektivita, než je u klasické laparoskopické fundoplikace v objektivních parametrech, jako je normalizace AET [38]. Strettu bohužel nelze efektivně použít u pacientů s hiátovou hernií > 2 cm, která je přítomna až u 30 % pacientů s RCHJ. Přehled schválených indikací a kontraindikací Stretty dle výrobce je uveden v tab. 2.

Stretta – metodika
Před zahájením procedury musí být pacient nalačno, mít v pořádku koagulační vyšetření a počet trombocytů jako před jiným invazivním endoskopickým zákrokem. Pro výkon je nutná hlubší analgosedace anebo celková anestezie k zajištění přesnosti aplikace radiofrekvenční energie přímo do oblasti EGJ. Nejprve se provede klasická diagnostická endoskopie k vyloučení kontraindikace výkonu (např. aktivní vředová choroba, refluxní ezofagitida grade C nebo D aj.), zkontroluje se v inverzi oblast EGJ, zda není přítomna větší hiátová hernie. Po pečlivě naměřené lokalizaci vzdálenosti Z-linie od řezáků se zavede skrze endoskop vodicí drát do duodena a endoskop se vyjme z pacienta. Připravíme si generátor radiofrekvenční energie (obr. 1). Před zapojením vlastního Stretta katétru se zkontroluje funkčnost balonku a aplikačních jehel (obr. 2) a po vodiči se zavede katétr do jícnu. Přesně naměřená vzdálenost Z-linie od řezáků, a tudíž správná poloha zavedeného Stretta katétru je důležitá, jelikož se další postup odehrává již bez endoskopické kontroly („naslepo“). Vlastní aplikace radiofrekvenční energie se provádí dle doporučeného a pevně stanoveného protokolu (monitor generátoru navádí operátora celou procedurou krok po kroku). Nejprve se umístí katétr do naměřené pozice (vzdálenost Z-linie) podle měřítka na katétru, insufluje se balonek, vysunou se jehly, zkontroluje se impedance na všech čtyřech jehlách, zda značí správné umístění ve stěně jícnu, a pak se spustí 60s aplikace radiofrekvenční energie. Při větším zahřátí tkáně při jehle nebo změně impedance mimo správné rozmezí se aplikace v daném místě automaticky přeruší. Pak se jehly zasunou, balonek desufluje a katétr posune cca 5–6 cm proximálně do jícnu a vše je připraveno na další analogickou aplikaci. Těchto aplikačních cyklů je celkem 16. Začíná se v úrovni 1 cm nad naměřenou Z-linií dvěma aplikacemi (při druhé aplikaci ve stejném místě je katétr pootočen o 45°), pak stejným způsobem se aplikuje v dalších třech úrovních vždy o 0,5 cm níže v jícnu, takže se končí 0,5 cm pod Z-linií (celkem osm jícnových aplikací). Následuje zasunutí katétru do žaludku a nafouknutí balonku na 25 ml, katétr je pak tažen do lehké okluze v kardii a v této úrovni se postupně provedou tři aplikace, na druhou a třetí se katétr vždy pootočí o 30° k pokrytí celé cirkumference. Následně se balonek nafoukne jen na 22 ml, čímž se v lehkém tahu zpět dostane o trochu výše do kardie a zase se uskuteční tři poslední aplikace (celkem šest subkardiálních aplikací). Po ukončení procedury se katétr vyjme a provede se kontrolní endoskopie, zda procedura proběhla správně a nenastala komplikace. Celá procedura v rukou zkušeného týmu trvá cca 45 minut. Výkon se odehrává v několika málo centimetrech oblasti EGJ a velké množství sice jednoduchých, na sebe navazujících kroků je poměrně náročné na pozornost.


První provedení Stretty v ČR
Ve dnech 12. a 13. října 2021 byla Stretta procedura realizována u prvních čtyř pacientů s RCHJ v České republice. Zákrok byl vykonán zkušenými terapeutickými endoskopisty pod vedením školitele z USA Thomase Balle, PhD. První dva pacienti byli ošetřeni ve Fakultní nemocnici v Plzni a následně hned druhý den další dvě pacientky v Ústřední vojenské nemocnici v Praze. Všichni pacienti trpěli chronickými refluxními obtížemi, jícnovými i mimojícnovými, terapie s PPI byla jen s částečným klinickým efektem. Patologický gastroezofageální reflux byl předtím verifikován pomocí 24hodinové pH-metrie s impedancí. Endoskopické vyšetření neprokázalo slizniční abnormality jícnu, hiátová hernie nebyla přítomna a manometricky peristaltika jícnu byla u všech pacientů v normě.
Zákroky byly provedeny podle standardního protokolu a v celkové anestezii. Všechny výkony byly bez periprocedurálních komplikací a stav EGJ těsně po ukončení aplikace radiofrekvenční energie byl zkontrolován endoskopicky (obr. 3, 4). Následně byli pacienti krátkodobě (24–48 h) hospitalizováni na standardním lůžkovém oddělení. První dny po zákroku pacienti neměli významnější nežádoucí účinky, jen přechodný pocit diskomfortu v krku a na hrudi (po předchozí intubaci a zavedení katétru). Z prozatímních předběžných subjektivních informací od pacientů se stav po 3 měsících od provedení Stretty u třech zřetelně zlepšil, poklesl počet nepříjemných regurgitací a říhání a u jednoho potíže přetrvávají v nezměněné intenzitě. Po výkonu a v období rekonvalescence bylo pacientům doporučeno užívat ještě minimálně 8 týdnů medikaci PPI. Medikace se poté postupně vysadí a pacienty budeme dále sledovat.


Stretta je poměrně nákladná metoda, což je dáno tím, že Stretta katétr je pouze k jednorázovému použití. V současnosti procedura není hrazena pojišťovnou a v době vydání článku se pracuje na autorských pracovištích na zpřístupnění této metody alespoň limitovanému počtu selektovaných pacientů v rámci klinických studií nebo v režimu samoplátce.
Závěr
Endoskopická terapie RCHJ je dynamicky se rozvíjející oblast terapeutické endoskopie. Stretta procedura je poměrně účinná a bezpečná miniinvazivní endoskopická metoda v léčbě RCHJ, která má potenciál částečně překlenout „mezeru“ v léčebných možnostech mezi pacienty dobře reagujícími na PPI a jasnými kandidáty na chirurgický přístup. Stretta je v případě potřeby opakovatelná a nevylučuje žádnou jinou léčebnou alternativu do budoucna. K jejímu pevnějšímu zakotvení do běžné endoskopické léčby RCHJ je však zapotřebí více randomizovaných studií s dlouhodobým sledováním.
ORCID autorů
K. Košťálová ORCID 0000-0003-2505-9239,
Š. Suchánek ORCID 0000-0003-3659-0252,
L. Zdrhová ORCID 0000-0001-6193-4657,
M. Zavoral ORCID 0000-0001-7883-7431,
P. Urbánek ORCID 0000-0002-1506-1135,
K. Balihar ORCID 0000-0002-1940-983X.
Doručeno/Submitted: 3. 4. 2022
Přijato/Accepted: 3. 5. 2022
pplk. MUDr. Kateřina Košťálová
Interní klinika
1. LF UK a ÚVN – Vojenská fakultní nemocnice
U Vojenské nemocnice 1200/1
169 00 Praha 6
katerina.kostalova@uvn.cz
Reference
1. Lukás K, Bures J, Drahonovský V et al. Gastroesophageal reflux disease. Standards of the Czech Society of Gastroenterology – actualization 2009. Vnitr Lek 2009; 55(10): 967–975.
2. El-Serag HB, Sweet S, Winchester CC et al. Update on the epidemiology of gastro-oesophageal reflux disease: a systematic review. Gut 2014; 63(6): 871–880. doi: 10.1136/gut jnl-2012-304269.
3. Hershcovici T, Mashimo H, Fass R. The lower esophageal sphincter. Neurogastroenterol Motil 2011; 23(9): 819–830. doi: 10.1111/ j.1365-2982.2011.01738.x.
4. Lagergren J, Bergström R, Lindgren A et al. Symptomatic gastroesophageal reflux as a risk factor for esophageal adenocarcinoma. N Engl J Med 1999; 340(11): 825–831. doi: 10.1056/NEJM199903183401101.
5. El-Serag H, Becher A, Jones R. Systematic review: persistent reflux symptoms on proton pump inhibitor therapy in primary care and community studies. Aliment Pharmacol Ther 2010; 32(6): 720–737. doi: 10.1111/j.1365-20 36.2010.04406.x.
6. Perry IE, Sonu I, Scarpignato C et al. Potential proton pump inhibitor-related adverse effects. Ann N Y Acad Sci 2020; 1481(1): 43–58. doi: 10.1111/nyas.14428.
7. Lind T. Changing surgical principles for gastro-oesophageal reflux disease – is laparoscopic fundoplication justified in the light of surgical complications? Eur J Surg Suppl 2000; (585): 31–33. doi: 10.1080/110241500750056517.
8. Broeders JA, Rijnhart-de Jong HG, Draaisma WA et al. Ten-year outcome of laparoscopic and conventional nissen fundoplication: randomized clinical trial. Ann Surg 2009; 250(5): 698–706. doi: 10.1097/SLA.0b013e3181bcdaa7.
9. Spechler SJ, Lee E, Ahnen D et al. Long-term outcome of medical and surgical therapies for gastroesophageal reflux disease: follow-up of a randomized controlled trial. JAMA 2001; 285(18): 2331–2338. doi: 10.1001/jama.285.18. 2331.
10. Garg SK, Gurusamy KS. Laparoscopic fundoplication surgery versus medical management for gastro-oesophageal reflux disease (GORD) in adults. Cochrane Database Syst Rev 2015; 2015(11): CD003243. doi: 10.1002/14651858.CD003243.pub3.
11. Bonavina L, Attwood S. Laparoscopic alternatives to fundoplication for gastroesophageal reflux: the role of magnetic augmentation and electrical stimulation of the lower esophageal sphincter. Dis Esophagus 2016; 29(8): 996–1001. doi: 10.1111/dote.12425.
12. Madalosso CAS, Gurski RR, Callegari-Jacques SM et al. The impact of gastric bypass on gastroesophageal reflux disease in morbidly obese patients. Ann Surg 2016; 263(1): 110–116. doi: 10.1097/SLA.0000000000001139.
13. Kushner BS, Awad MM, Mikami DJ et al. Endoscopic treatments for GERD. Ann N Y Acad Sci 2020; 1482(1): 121–129. doi: 10.1111/nyas.14511.
14. Banerjee R, Pratap N, Kalpala R et al. Effect of electrical stimulation of the lower esophageal sphincter using endoscopically implanted temporary stimulation leads in patients with reflux disease. Surg Endosc 2014; 28(3): 1003–1009. doi: 10.1007/s00464-013-3271-2.
15. Inoue H, Tanabe M, de Santiago ER et al. Anti-reflux mucosal ablation (ARMA) as a new treatment for gastroesophageal reflux refractory to proton pump inhibitors: a pilot study. Endosc Int Open 2020; 8(2): E133–138. doi: 10.1055/a-1031-9436.
16. Utley DS, Kim M, Vierra MA et al. Augmentation of lower esophageal sphincter pressure and gastric yield pressure after radiofrequency energy delivery to the gastroesophageal junction: a porcine model. Gastrointest Endosc 2000; 52(1): 81–86. doi: 10.1067/mge.2000.105981.
17. Ďuriček M, Schnierer M. Význam regulácie tranzientných relaxácii dolného pažerákového zvierača v patogenéze pažerákovej refluxovej choroby. Gastroent Hepatol 2016; 70(4): 305–309. doi: 10.14735/amgh2016csgh. info09.
18. Korniienko D, Oparin A. Mechanizmy vzniku motorických a evakuačních poruch při gastroesofageálním refluxním chorobě se souběžnou obezitou. Gastroent Hepatol 2017; 71(2): 145–149. doi: 10.14735/amgh2017csgh.info01.
19. Kim MS, Holloway RH, Dent J et al. Radiofrequency energy delivery to the gastric cardia inhibits triggering of transient lower esophageal sphincter relaxation and gastroesophageal reflux in dogs. Gastrointest Endosc 2003; 57(1): 17–22. doi: 10.1067/mge.2003.23.
20. Arts J, Bisschops R, Blondeau K et al. A double-blind sham-controlled study of the effect of radiofrequency energy on symptoms and distensibility of the gastro-esophageal junction in GERD. Am J Gastroenterol 2012; 107(2): 222–230. doi: 10.1038/ajg.2011.395.
21. Triadafilopoulos G. Stretta: a valuable endoscopic treatment modality for gastroesophageal reflux disease. World J Gastroenterol 2014; 20(24): 7730–7738. doi: 10.3748/wjg.v20.i24.7730.
22. Noar MD, Noar E. Gastroparesis associated with gastroesophageal reflux disease and corresponding reflux symptoms may be corrected by radiofrequency ablation of the cardia and esophagogastric junction. Surg Endosc 2008; 22(11): 2440–2444. doi: 10.1007/s00464-008-98 73-4.
23. Perry KA, Banerjee A, Melvin WS. Radiofrequency energy delivery to the lower esophageal sphincter reduces esophageal acid exposure and improves GERD symptoms: a systematic review and meta-analysis. Surg Laparosc Endosc Percutan Tech 2012; 22(4): 283–288. doi: 10.1097/SLE.0b013e3182582e92.
24. Lipka S, Kumar A, Richter JE. No evidence for efficacy of radiofrequency ablation for treatment of gastroesophageal reflux disease: a systematic review and meta-analysis. Clin Gastroenterol Hepatol 2015; 13(6): 1058–1067.e1. doi: 10.1016/j.cgh.2014.10.013.
25. Fass R, Cahn F, Scotti DJ et al. Systematic review and meta-analysis of controlled and prospective cohort efficacy studies of endoscopic radiofrequency for treatment of gastroesophageal reflux disease. Surg Endosc 2017; 31(12): 4865–4882. doi: 10.1007/s00464-017-54 31-2.
26. Xie P, Yan J, Ye L et al. Efficacy of different endoscopic treatments in patients with gastroesophageal reflux disease: a systematic review and network meta-analysis. Surg Endosc 2021; 35(4): 1500–1510. doi: 10.1007/s00464-021-083 86-1.
27. Noar M, Squires P, Noar E et al. Long-term maintenance effect of radiofrequency energy delivery for refractory GERD: a decade later. Surg Endosc 2014; 28(8): 2323–2333. doi: 10.1007/s00 464-014-3461-6.
28. Liang W-T, Yan C, Wang Z-G et al. Early and midterm outcome after laparoscopic fundoplication and a minimally invasive endoscopic procedure in patients with gastroesophageal reflux disease: a prospective observational study. J Laparoendosc Adv Surg Tech A 2015; 25(8): 657–661. doi: 10.1089/lap.2015.0188.
29. Yan C, Liang W-T, Wang Z-G et al. Comparison of stretta procedure and toupet fundoplication for gastroesophageal reflux disease-related extra-esophageal symptoms. World J Gastroenterol 2015; 21(45): 12882–12887. doi: 10.3748/wjg.v21.i45.12882.
30. Liang WT, Wu JM, Wang F et al. Stretta radiofrequency for gastroesophageal reflux disease-related respiratory symptoms: a prospective 5-year study. Minerva Chir 2014; 69(5): 293–299.
31. Zhang C, Wu J, Hu Z et al. Diagnosis and anti-reflux therapy for GERD with respiratory symptoms: a study using multichannel intraluminal impedance-pH monitoring. PLoS One 2016; 11(8): e0160139. doi: 10.1371/journal.pone.0160139.
32. Smith CD. SAGES clinical spotlight review: endoluminal treatments for gastroesophageal reflux disease (GERD). Surg Endosc 2013; 27(8): 2655–2657. doi: 10.1007/s00464-013-3010-8.
33. Muthusamy VR, Lightdale JR, Acosta RD et al. The role of endoscopy in the management of GERD. Gastrointest Endosc 2015; 81(6): 1305–1310. doi: 10.1016/j.gie.2015.02.021.
34. Noar M, Squires P, Khan S. Radiofrequency energy delivery to the lower esophageal sphincter improves gastroesophageal reflux patient-reported outcomes in failed laparoscopic Nissen fundoplication cohort. Surg Endosc 2017; 31(7): 2854–2862. doi: 10.1007/s00464-016-5296-9.
35. Khidir N, Angrisani L, Al-Qahtani J et al. Initial experience of endoscopic radiofrequency waves delivery to the lower esophageal sphincter (stretta procedure) on symptomatic gastroesophageal reflux disease post-sleeve gastrectomy. Obes Surg 2018; 28(10): 3125–3130. doi: 10.1007/s11695-018-3333-6.
36. Suter M. Gastroesophageal reflux disease, obesity, and roux-en-Y gastric bypass: complex relationship – a narrative review. Obes Surg 2020; 30(8): 3178–3187. doi: 10.1007/s11695 -020-04690-2.
37. Triadafilopoulos G, DiBaise JK, Nostrant TT et al. The stretta procedure for the treatment of GERD: 6 and 12 month follow-up of the U.S. open label trial. Gastrointest Endosc 2002; 55(2): 149–156. doi: 10.1067/mge.2002.121227.
38. Coron E, Sebille V, Cadiot G et al. Clinical trial: radiofrequency energy delivery in proton pump inhibitor-dependent gastro-oesophageal reflux disease patients. Aliment Pharmacol Ther 2008; 28(9): 1147–1158. doi: 10.1111/j.1365-2036.2008.03790.x.