Succesful endoscopy treatment of great esophagus perforation during balloon dilatation of cardia in patient with achalasia
Jan Martínek Orcid.org 1,2, Štěpánka Kováčová Orcid.org , Vladimír Nosek Orcid.org 3, Tomáš Verner Orcid.org , Michal Vašíček Orcid.org , Julius Špičák Orcid.org 1
+ Affiliation
Summary
SUMMARY
Martínek J, Kováčova Š, Nosek V, Verner T, Vašíček M, Špičák J. Succesful endoscopy treatment of great esophagus perforation during balloon dilatation of cardia in patient with achalasia
63 years old female patient with achalasia wirhour any previous disease undergone balloon dialatation of cardia under endoscopic checking only. For dilatation Rigiflex balloon of 30 mm diameter was used. Rupture of the eosphageal wall appeared during dilatation. The lenght of the rupture was 3.5 cm in the area of kardia and distal esophagus. Immediately after the rupture was seen an endoscopy clipping was started and 9 clips were used. Nasogastric tube was inserted and further care was situated to intensive care unit.
There was no suprise when subcutaneous emphysema appeared in minutes after perforation. Its regression was seen in some days later. The next day modestly higher CRP level, white blood count in border limit and increased body temperature was recorded. After 11 days endoscopy and X ray proved healed perforation and status of patient was very good and was discharged. In the time of this paper presentation the patient was without any severe symptoms. Endoscopy proved completely healed esophageal perforation. Mild esophagitis is treated by proton pump inhibitors.
Key words: achalasia - balloon dialatation - perforation – clips.
ÚVOD
Balónová dilatace patří k základním léčebným metodám u pacientů s achalázií. Nejvážnější komplikací, se kterou se při dilataci můžeme setkat, je perforace jícnu. Dochází k ní až u 5 % pacientů, některé studie ukazovaly dokonce procenta vyšší, mezi 6-10 %(1-3). Je známo, že nejlepší výsledky a nejmenší počet komplikací mají větší endoskopická centra, ošetřující větší počty pacientů s achalázií. Bezpečnost a účinnost dilatace závisí též na zkušenosti endoskopisty.
Dojde-li k perforaci, je pacient většinou léčen chirurgicky. Operace spočívá v uzavření místa perforace doplněného myotomií. Výsledky těchto výkonů jsou při včasné diagnóze perforace srovnatelné s elektivní myotomií(4). Existuje i menší zkušenost s konzervativní léčbou jícnových perforací(5), zejména u pacientů s intramukózními, čili netrans-murálními trhlinami sliznice jícnu, které jsou popisovány až u 80 % pacientů po dilataci jícnu.
Existuje velké množství publikací, které popisují uzavření perforací v celém gastrointestinálním traktu za použití klipů. Avšak pouze jedna publikace popisuje uzavření malé, 15 mm dlouhé transmu-rální perforace jícnu klipy(6).
V našem centru (IKEM, přechodně i Klaudiáno-va nemocnice, ve které první autor pracoval) provádíme asi 20 jícnových dilataci ročně, a to od roku 1998, kdy jsme se léčbě achalázie začali věnovat. Naše procento perforací je menší než 1 % (3 perforace na více jak 150 výkonů).
Tato kazuistika popisuje úspěšnou endoskopickou léčbu velké transmurální jícnové perforace. Cílem je poukázat na endoskopickou léčbu jako alternativu k běžně používané chirurgické léčbě v těchto indikacích.
POPIS PŘÍPADU
Uvádíme kazuistiku 63leté pacientky s anamnézou dvacetileté intermitentní dysfagie a regurgitace. Během posledních 6 let docházelo k progresivnímu zhoršování symptomatologie. Její rodinná anamnéza byla nevýznamná a mimo hypotyreózy nebyla léčena pro jiná onemocnění.
Navzdory příznakům a několika endoskopickým, rentgenovým a dokonce i manometrickým vyšetřením byla diagnóza achalázie stanovena až v roce 2005, když jsme opakovali manometrické i endoskopické vyšetření. Manometricky byl přítomný hypertonní dolní svěrač jícnu s tlakem 40 mm Hg, simultánní jícnová peristaltika s amplitudou 50 mm Hg distálně a 3 5 mm Hg proximálně.
Pacientce jsme nabídli všechny tři možné způsoby léčby (ježto se jednalo o nepokročilé stadium onemocnění) - tj. injekci botulotoxinu, dilataci balónem a operaci. Pacientka si po zvážení všech okolností sama vybrala balónovou dilataci. Před výkonem podepsala informovaný souhlas a samozřejmě byla i upozorněna na možnost komplikací včetně perforace.
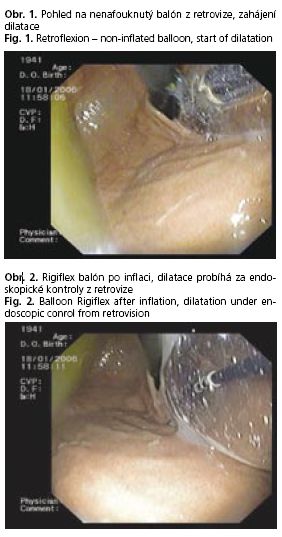
Dilataci jsme provedli v analgosedaci (propofol 80 mg, midazolam 3 mg, fentanyl 0,1 mg) za použití balónu typu Rigiflex (Boston Scientific) s vnějším průměrem 30 mm. Nejprve jsme do žaludku zavedli endoskop a po něm standardní vodící drát. Poté jsme vytáhli endoskop zpět a po vodiči zavedli balón do oblasti kardie. Endoskop jsme opětovně zavedli vedle balónu až do žaludku a průběh dilatace kontrolovali z retrovize (obr. 1 a 2). Během 30 sekund jsme nafukovali balón až na tlak 8 psi a tento tlak byl udržován po dobu 1 minuty.
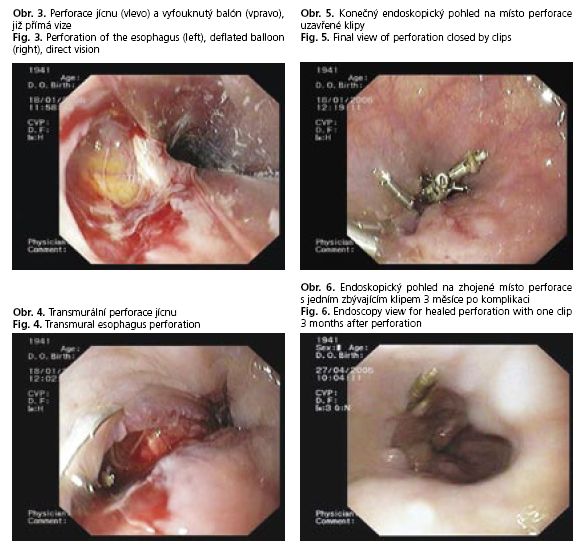
Bezprostředně po vyfouknutí balónu a jeho vytažení z jícnu jsme objevili velkou transmurální jícnovou perforaci délky 3,5-4 cm (obr. 3 a 4). Pacientka si stěžovala na ostřejší bolest hrudníku a během několika minut se vyvinul podkožní emfyzém. Po dohodě s chirurgickým oddělením jsme se rozhodli pro endoskopické klipování a konzervativní postup.
Nejprve jsme aplikovali „high-resolution" klip (Boston Scientific) na nejdistálnější místo perforace. Na tomto místě byly okraje perforace od sebe nejvíce vzdálené. Dále jsme aplikovali standardní klipy proximálně (Olympus; více „high-resolution" klipů jsme totiž neměli k dispozici). Ke kompletnímu uzavření místa perforace jsme aplikovali 9 klipů (obr. 5) během 20 minut.
Pacientka byla nadále ošetřována na jednotce intenzivní péče. Byla podávána antibiotika (10 dní) a parenterální výživa. Den po komplikaci měla lehkou elevaci CRP, hraniční počet leukocytů a teplotu zvýšenou maximálně na 37,9 °C. Teplota i hladina CRP se normalizovaly během dvou dnů. Kontrolní RTG jícnu (vodný kontrast) pět dnů po perforaci neprokázal žádný únik kontrastní látky mimo lumen jícnu a kontrolní endoskopie po 8 dnech prokázala uzavření místa perforace se 7 klipy na místě. Od té doby začala přijímat zprvu tekutou, později i kašovitou stravu. Jedenáctý den byla pacientka ve velmi dobrém klinickém stavu propuštěna do domácího ošetřování. Endoskopická kontrola po 12 týdnech potvrdila kompletně zhojenou perforaci, na místě zůstal 1 klip (high-resolution, tedy první aplikovaný) (obr. 6). Kardie nebyla spastická a v okolí Z-line byla přítomna lehká refluxní ezofagitida (Los Angeles A). Pacientka je od té doby léčena omeprazolem a v současnosti je zcela asymptomatická.
DISKUSE
Pneumatická dilatace je standardní léčebnou metodou u pacientů s achalázií. Je velmi účinná s velmi dobrými dlouhodobými výsledky. V případě relapsu je možné dilataci opakovat(1-3). Obecně se jedná o metodu velmi bezpečnou s nízkou frekvencí komplikací. Nejvážnější komplikaci představuje transmurální jícnová perforace, ke které dochází u zkušených endoskopistů u méně jak 3 % případů. K dalším, méně závažným komplikacím patří slizniční trhliny, přechodná hrudní bolest a rozvoj jícnového divertiklu(1,7).
Většina pacientů s perforací jícnu je operována. Operace spočívá v uzavření perforovaného místa, myotomii a eventuálně fundoplikaci. Existují sdělení o úspěšné konzervativní léčbě pacientů s iatrogenními perforacemi jícnu(5,6,8). Pacienti jsou léčeni antibiotiky, dostávají parenterální výživu a obvykle mají zavedenu nazogastrickou sondu. Není však jasné, kolik z těchto pacientů mělo opravdu transmurální, čili kompletní perforaci. Je pravděpodobné, že mnoho z takto léčených pacientů mělo pouze slizniční trhliny.
První a doposud jediným publikovaným sdělením o úspěšné endoskopické léčbě kompletní jícnové perforace je práce Wewalky z roku 1995(6). Autoři použili stejnou metodu dilatace jako my, tj. s endoskopickou kontrolou dilatace z retrovize endoskopem zavedeným do žaludku. Perforace délky 15 mm byla úspěšně uzavřena 4 klipy. U naší pacientky se jednalo o větší perforaci délky 3,5 cm, která byla uzavřena 9 klipy.
Chirurgická léčba je samozřejmě základní metodou léčby podobných komplikací. Ve srovnání s perforacemi žaludku či střeva patří jícnové perforace k těm nebezpečnějším. V případě jícnu hrozí mediastinitida, která má daleko vyšší mortalitu ve srovnání s peritonitidou. Z tohoto důvodu může být jakékoliv zpoždění diagnózy a léčby fatální. Zatímco léčba (i konzervativní) jícnových perforací, které jsou objeveny do 2 hodin po příhodě, mívá dobré výsledky, pozdní diagnóza je spojena s vysokou mortalitou, převyšující 50 %, a to i navzdory chirurgické léčbě(9). Domníváme se, že to byla právě okamžitá diagnóza a léčba, která zabránila rozvoji závažné mediastinitidy a tudíž přispěla k dobrému klinickému výsledku u naší pacientky.
Je tedy možné, že včasná diagnóza a léčba spíše než typ léčby může být pro pacienta rozhodující. Samozřejmě, že uzavření perforace klipy není tak těsné jako suturou. Avšak, alespoň v našem případě, nebyla tato skutečnost důvodem horšího klinického výsledku. Je třeba poznamenat, že u naší pacientky byl jícen prost zbytků stravy. Pokud by tomu tak nebylo, samotné klipování nemuselo stačit.
Jedním z argumentů, proč k perforaci došlo, může být i naše technika. Dilatace obvykle provádíme bez rentgenové kontroly. Rigiflex balóny jsou průhledné, a tím je možná plná endoskopická kontrola polohy balónu. U většiny pacientů není endoskop zaveden vedle balónu, ale je nad balónem a průběh dilatace se kontroluje z přímé vize. U některých pacientů je však přehlednost v důsledku živé peristaltiky jícnu špatná. Proto volíme endoskopickou kontrolu z retrovize. V takovém případě je v oblasti kardie jak balón, tak i endoskop, a proto se teoreticky může zvyšovat riziko perforace. Proti však mluví nejen naše výsledky (jednalo se o první naší perforaci při užití této techniky), ale zejména výsledky Raie et al, který užil tuto metodu dilatace u 56 pacientů bez jediné perforace(10). Vzhledem k tomu, že byly identifikovány jiné předikující faktory možné perforace - např. rychlá inflace, použití balónu vyšších průměrů již od začátku, výše tlaku - domníváme se, že tato metoda sama o sobě nezvyšuje signifikantně riziko perforace(7-9). Je též známo, že k perforaci, pokud vůbec, dochází během první etapy dilatace, při dalších etapách již k perforacím nedochází, i když se používají balóny větších průměrů(7). Sami máme podobné zkušenosti.
Cílem našeho sdělení není myšlenka, aby endoskopická léčba nahradila chirurgickou léčbu iatrogenních perforací jícnu u pacientů s achalázií. Spíše jde o to, aby si každý uvědomil, že k chirurgii existuje i endoskopická alternativa, která může být velmi úspěšná a pro pacienta šetrnější. Rozhodnutí o léčbě podobných komplikací musí být multidisciplinární.
V kazuistice jsme popsali úspěšnou endoskopickou léčbu velké, transmurální jícnové perforace po balónové dilataci u pacientky s achalázií. O této léčbě lze uvažovat jako o alternativě ke standardní chirurgické léčbě u vybraných pacientů.
LITERATURA
- 1. Eckhardt VF, Kanzler G, Westermeier T. Complications and their impact after pneumatic dilatation for achalasia: prospective long-term follow-up study. Gastrointest Endosc 1996; 45: 349-353.
- 2. Zerbib F, Thétiot V, Richy F, et al. Repeated pneumatic dilatations as long-term maintenance therapy for esophageal achalasia. Am J Gastroenterol 2006; 101: 692-697.
- 3. Mikaeli J, Bishehsari F, Montazeri G, et al. Pneumatic balloon dilatation in achalasia: a prospective comparison of safety and efficacy with different balloon diameters. Aliment Pharmacol Ther 2004; 20:431-436.
- 4. Khandelwal M, Ouyang A. Pneumatic dilatation for achalasia: are all complications revealed? Gastrointest Endosc 1997; 45: 437-438.
- 5. Gershman G, Ament ME, Vargas J. Frequency and medical management of esophageal perforation after pneumatic dilatation in achalasia. J Pediatr Gastroenterol Nutr 1997; 25: 548-553.
- 6. Wewalka FW, Clodi PH, Haidinger D. Endoscopic clipping of esophageal perforation after pneumatic dilatation for achalasia. Endoscopy 1995; 27: 608-611.
- 7. Valkil N, Kadakia S, Eckhardt VF. Pneumatic dilatation in achalasia. Endoscopy 2003; 35: 526-530.
- 8. Molina EG, Stollman N, Grauer L, et al. Conservative management of esophageal nontransmural tears after pneumatic dilatation for achalasia. Am J Gastroenterol 1995; 91: 15-18.
- 9. Wong KH. Achalasia: Should we or should we not follow the bag? Am J Gastroenterol 2006; 101: 698-700.
- 10. Rai RR, Shende A, Joshi A, et al. Rigiflex pneumatic dilatation of achalasia without fluoroscopy: a novel office procedure. Gastrointest Endosc 2005; 62: 427-431.
To read this article in full, please register for free on this website.
Benefits for subscribers
Benefits for logged users