Advances in minimal invasive treatment of gastrointestinal diseases
Zdeněk Kala Orcid.org 1
+ Affiliation
Summary
Summary
Kala Z. Advances in minimal invasive treatment of gastrointestinal diseases
We can see the tendency of minimal invasive aproach in the treatment practically in all fields of surgery including digestive. The breakthrough in the area of gastrointestinal disorders surgical therapy was laparoscopy, which was subsequently established as a standard method for certain indications. In parallel with technical progress, optical systems and laparoscopic instruments were improved. Current tip of high-tech are remote handleable robotic systems, which remove some disadvantages of "classic" laparoscopic surgery. Simultaneously to the improvement of technical equipement of each surgical departments and increasing skill of surgeons, the spectrum of laparoscopically performed procedures was broadened to oncosurgery The benefit of this method is in its minimal invasive aproach, earlier postoperative recovery and shortening of hospital stay. As regards the benefit at comparable oncologic patients, there is no difference between open and laparoscopic surgery. And as in term of peroperative malignancy dissemination, as in term of survival time. Next era of minimal invasive aproach is N.O.T.E.S. That means the surgery using natural orifices (mouth, anus) as the pathway. It is enabled by special operation endoscopes that are inserted into various parts of GIT and after short cutting during endoscopy, entered the abdominal cavity and are able to perform certain procedure (apendectomy, cholecystectomy). Recent trends of perioperative care are characterized by the limitation of preoperative preparation (regress of fluid restriction before anesthesia, reservation of preoperative GIT cleaning), recess of intraabdominal (abdominal drains) even intracavital (nasogastric tube) drainage and modification of intravenously injected opiates, which are replaced by epidural conduction anesthesia.
Key words: digestive surgery - laparoscopy – colostomy
Úvod
Laparoskopie jako hlavní představitel miniinvazivní operativy představuje novou éru v přístupu k léčbě chorob trávicího traktu . Její rozvoj probíhá v několika etapách. První etapou bylo zavedení základních standardizovaných laparoskopických operací do rutinní klinické praxe. Tato fáze trvala od konce 80. do první poloviny 90. let minulého století(1,2).
V České republice došlo k velmi rychlému rozšíření vybavení pracoviš» videolaparoskopickou technikou, což vedlo k rychlému rozvoji laparoskopie. Další etapa rozvoje laparoskopie byla ve znamení průkazu uskutečnitelnosti náročnějších operací včetně velkých resekčních a rekonstrukčních výkonů . První takovéto operace trvaly mnoho hodin a byly provázeny velkým procentem konverzí ve výkony otevřené. Postupně se však operační čas zkracoval, operační technika se zdokonalovala a standardizovala. Náročnější laparoskopické operace se staly běžně proveditelnými i mimo špičková centra(3). Paralelně s touto etapou probíhal vývoj nových - adaptovaných - nástrojů včetně endostaplerů.
Přes veškerou snahu se však některé oblasti digestivní chirurgie (anatomické resekce jater, chirurgie pankreatu) ukázaly pro laparoskopickou operativu mimořádně obtížnými. Rozvoj nových technologií, zejména pak robotické chirurgie by mohl umožnit operovat snadněji i v těchto oblastech. Robotické systémy usnadňují některé technicky obtížné fáze operace jak resekční (resekce pankreatu), tak i rekonstrukční (biliodigestivní anastomózy, pankreato digestivní anastomózy).
Současná digestivní laparoskopie se nachází ve fázi, kdy je již dostatek klinických dat k hodnocení benefitu minimálně invazivního přístupu. Na základě jejich vyhodnocení v intencích principů medicíny založené na důkazech (evidence based medicine - EBM), byly některé operace plně akceptovány odbornou veřejností jako standardní operace první volby. Jedná se o laparoskopickou cholecystektomii (LHCE)(4), laparoskopický přístup k bariatrické chirurgii(5), chirurgické léčbě patologie hraničního hiátu (achalázie, refluxní choroba jícnu)(6,7), řešení recidivujících inguinálních hernií(8) či benigních chorob tračníku (divertikulóza, IBD). V jiných oblastech probíhá o roli laparoskopie diskuze. Nejživěji se diskutuje o úloze laparoskopie v onkochirurgii. Zatímco o vhodnosti laparoskopie u paliativních operací (gastroenteroanastomózy, biliodigestivní anastomózy, paliativní resekce tračníku či laparoskopické založení stomie) není sporu, její role při radikálních onkochirurgický operacích není dosud zcela jasná. Nejvíce klinických dat se podařilo získat v oblasti laparoskopických operací jedné z nejčastějších malignit - kolorektálního karcinomu. Dnes již pominuly zásadní obavy z použití laparoskopie u onkologických onemocnění. Varovné zprávy v souvislosti se zjištěnou generalizací malignit po laparoskopii byly evidentně vyvolány neadekvátní chirurgickou technikou. Bylo zcela jasně prokázáno, že při zachování zásad onkochirurgické operační techniky nedochází u laparoskopii ke zvýšení rizika peritoneální diseminace či recidivy choroby v místech trokarů(9).
Kolorektální karcinom
Vzhledem k tomu, že karcinom kolorekta (KRK) je v našich podmínkách malignitou nejfrekventovanější, je možná užitečné detailně předvést současné názory na léčbu KRK laparoskopickým přístupem. Při srovnávání laparoskopických vs. laparotomických resekcí pro kolorektální karcinom používáme tato kritéria:
- 1. onkologická účinnost,
- 2. technická účinnost,
- 3. kvalita života,
- 4. bezpečnost.
Onkologická účinnost
Hlavním kritériem léčby onkologických onemocnění je procento přežití a procento recidiv. Dle četných randomizovaných studií lze konstatovat, že onkologické výsledky (přežití, počet recidiv) laparoskopické chirurgie kolorektálního karcinomu se neliší od výsledků chirurgie otevřené(10, 11). Co se rizika implantačních "portových" metastáz týče, ani zde nejsou výrazné rozdíly oproti otevřené chirurgii. V krátkodobém horizontu jsou zejména funkční výsledky laparoskopické kolorektální chirurgie mírně příznivější, z dlouhodobého hlediska nejsou dostatečná data k posouzení a porovnání obou technik.
Technická účinnost
Laparoskopická chirurgie kolorekta je oproti otevřené spojena s nižší peroperační krevní ztrátou, nižší alterací imunity organismu, nižším výskytem pooperačního paralytického ilea, menšími pooperačními bolestmi a kratší dobou hospitalizace. Konverze se pohybují od 5 % do 20 %. Hlavními příčinami konverzí jsou obezita a lokální pokročilost tumoru (nález tumoru T4 je kontraindikací pokračování laparoskopického výkonu). Procento konverzí se snižuje se zkušenostmi chirurga. Operační doba je u laparoskopií v průměru o hodinu delší.
Kvalita života
V dlouhodobém horizontu není větších rozdílů v kvalitě života pacientů operovaných laparoskopicky či laparotomicky. Větší randomizované studie, zabývající se touto problematikou, však doposud chybí.
Bezpečnost
Morbidita laparoskopické chirurgie KRK se neliší od otevřené chirurgie. Je zde mírně vyšší riziko sekundárního hojení minilaparotomie, což pravděpodobně souvisí s nižším tlakem kyslíku v tkáních stěny břišní při kapnoperitoneu. Co se týká mortality, která se stejně jako u otevřené chirurgie pohybuje mezi 0-5%, dosud chybí přesná data pro kompetentní srovnání. Pokud jsou totiž do studie zařazení pacienti operovaní laparoskopicky, jedná se již o selektovanou populaci. Tato selekce je založena zejména na vyřazení interně vážně nemocných pacientů, pacientů po více předchozích břišních operacích a pacientů s velkým kolorektálním karcinomem.
Laparoskopie z pohledu anesteziologa
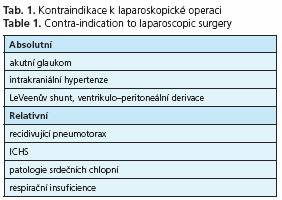
Obecnou podmínkou pro uskutečnění laparoskopických operací je absence kontraindikací (tab. 1) k celkové anestezii a k zavedení pneumoperitonea. Relaxace pacienta a zvětšení operačního prostoru insuflací medicinálního plynu do dutiny břišní jsou důležitými faktory, které usnadňují laparoskopickou operaci.
Laparoskopickou operaci lze provést i ve svodné anestezii(12) a bez insufiace dutiny břišní - tzv. gas less laparoscopy, při které je operační prostor zvětšen elevací přední stěny speciálním závěsným aparátem. Obě metody nedosáhly masového rozvinutí v praxi a s rozvojem moderní anesteziologie je jejich význam spíše experimentální.
Laparoskopie z pohledu chirurga
Největší přínos pro pacienta mají operace uskutečnitelné čistě laparoskopickým přístupem, tj. s užitím 5 a 10 mm portů pro endoskopický - kamerový systém a pracovní nástroje. S nutností používat porty většího průměru - cca od 12 mm výše - stoupá invazivnost zákroku. Tento problém narůstá u operací s nutností realizace minilaparotomie, jejíž délka se pohybuje od 3 cm výše.
Minilaparotomie se využívá nejčastěji k extrakci preparátů (splenektomie, část resekovaného paren-chymu jater, resekáty střeva a jiných orgánů). Je možné a někdy i nutné využít minitomii k usnadnění či provedení anastomózy při obnově kontinuity trávicího traktu. Další, málo častou eventualitou je peroperační využití minilaparotomie k zavedení speciálního rukávce pro ruku asistenta či operatéra (tzv. "hand assisted" laparoskopie)(13-15). Délka minilaparotomie je závislá nejen na velikosti extrahovaného orgánu, ale i na dalších okolnostech, např. na habitu pacienta. Negativní vlivy minilaparotomie je možné částečně oslabit jejím vhodným umístěním - jsou preferovány horizontální řezy. I u těchto tzv. laparoskopicky asistovaných výkonů přetrvávají obecné výhody laparoskopických operací: menší invazivita, dobrá přehlednost, možnost jemnější preparace. Postupujícím technickým pokrokem se řeší i některé zásadní nevýhody laparoskopie, k nimž patří absence taktilního čití a trojrozměrného vidění, limitace pohybů daná pozicí trokarů a jejich fixací ve stěně břišní. Některé tyto nevýhody se podařilo eliminovat již v první generaci roboticky asistovaných laparoskopických systémů. Ty disponují trojrozměrným viděním, dokonalou artikulací a velmi přesným pohybem operačního ramene(16).
Roboticky asistovaná laparoskopie
Obecně se roboticky asistované laparoskopické operace neliší od provedení standardních laparoskopických operací, vyjma specifické přípravu techniky před operací a prozatím významně vyšší ceny těchto výkonů. Výhoda je evidentní u velmi přesných úkonů - například mikrochirurgických anastomóz a velmi precizních a delikátních preparací (laparoskopická prostatektomie, laparoskopická plastika ledvinné pánvičky, kardiochirurgické operace). Relativně nízké procento takovýchto úkonů v digestivní chirurgii vyvolává diskuzi v odborné veřejnosti o upřesnění role a indikací robotické chirurgie v této oblasti.
Perioperační péče
Laparoskopii neovlivňuje jen pokrok v laparoskopických chirurgických technikách nebo zavedeních nových nástrojů a systémů (artikulované nástroje, 3D monitorovací systémy, telenavigace apod.), ale i celkové přístupy k operacím.
Zajímavou možností jak minimalizovat vlivy předoperační přípravy a operačního výkonu na integritu organismu a na střevní bariéru je filozofie omezené předoperační přípravy trávicího traktu, vyloučení celkové aplikace opiátů v rámci analgetizace a eliminace břišních drénů a preventivního předoperačního zavádění nazogastrické sondy. Filozofie toho přístupu vychází z poznatku, že nenarušena činnost trávicí trubice má pozitivní vliv na imunitu organismu a jiné důležité funkce. Veškerá předoperační příprava před plánovanými výkony na trávicím traktu spočívá v několikadenní přísně bezezbytkové dietě. Trávicí trubice není připravována klysmaty ani tzv. ortográdní přípravou(17). Velký význam má analgetizace - využívá se epidurálního katétru. Celkově podané opiáty jsou v rámci analgetizace eliminovány(18,19).
V pooperační péči se využívá adaptovaná rehabilitace operovaného a včasné zatížení trávicího traktu speciálními dietetickými přípravky.
Interdisciplinární kooperace
Laparoskopie není jediným méně invazivním přístupem k léčbě chorob trávicího traktu. Z chirurgických metod sem kromě laparoskopie patří i metoda transanální endoskopické mikrochirurgie (TEM) rekta, tzv. operační rektoskop. Tendence nahradit dosud užívané výhradně chirurgické výkony na trávicím traktu metodami neoperačními se projevila i při rozvoji endoskopických postupů v gastroenterologii. Chirurg již není zdaleka jediným, který je schopen po vyčerpání konzervativního postupu nabídnout invazivní léčbu. Endoskopisté provádí polypektomie z různých etáží trávicí trubice, mukosektomie u slizničních prekanceróz či slizničních stadií nádorových onemocnění, klipáže a sklerotizace krvácejících varixů či krvácejích cév, aplikace termických metod k hemostáze krvácejících lézí GIT, aplikace stentů (jícnových, biliárních, rektálních, kolických, duodenálních apod.), EPST a endoskopické ampulektomie, extrakce biliárních konkrementů, dilatace benigních stenóz aj. Mezi miniinvazivní specialisty patří rovněž intervencí radiologové, kteří jsou schopni selektivně embolizovat krvácející leze GIT či chemoembolizovat nádory, zavádět stenty, pod UZ či CT kontrolou aplikovat lokálně destrukční metody (RFA nádorů, alkoholizace gnaglion coeliacum atd.), dilatovat stenózy atd.
Dřívější dialog mezi gastroenterologem a chirurgem nahrazuje komplexní spolupráce mezi gastroenterologem, invazivním endoskopistou, digestivním chirurgem, patologem, intervenčním radiologem, onkologem a dalšími specialisty, nejlépe v indikační komisi či při indikačním semináři.
Endoskopická chirurgie a N.O.T.E.S
Novým směrem, kterým by se mohla vyvíjet minimálně invazivní léčba v oblasti patologie trávicího traktu, je tvz. endoskopická chirurgie. K dosud již standardizovaným endoskopickým polypektomiím, mukosektomiím a dalším výkonům přibyly v posledních letech výkony v oblasti insuficientního hiátu a kardie. Jako nejperspektivnější se jeví technika plastiky kardie endoskopickou suturou. S vývojem endoskopických sutur je možné předpokládat v blízké budoucnosti jejich rozšíření i v rámci restriktivních metod léčby morbidní obezity.
Zatím má čistě experimentální ráz endoskopická chirurgie využívajících přirozených tělních otvorů - transorálních a transanálních k zavedení operačních endoskopů. Tato oblast digestivní chirurgie se prezentuje pod názvem Natural Orifice Transluminal Endoscopic Surgery (N.O.T.E.S). V Evropě vznikla v roce 2006 společnost zabývající se touto novou chirurgicko-endoskopickou disciplínou EATS (European Society for Translumenal Surgery), její obdobou je i pracovní skupina NOSCAR (Natural Orifice Surgery Consortium for Assessment and Research) v rámci SAGES (Society of American Gastrointestinal and Endoscopic Surgeons) a ASGE (American Society for Gastrointestinal endoscopy)(20). Využití je teoreticky velmi široké, od léčby střevních pištěli až po dosud čistě operační zákroky. Operační endoskop zavedený transorálně do žaludku provádí řízenou incizi stěny žaludku - gastrotomii. Touto incizi proniká operační endoskop do volné dutiny a realizuje operační resekční výkon - appendektomii, cholecystektomii či splenektomii(21-24). Resekovaný orgán je vtažen do žaludku, exstirpován transorálně a incize je následně uzavřena endoskopickou suturou či speciálním staplerem. U takto operovaného pacienta není narušena integrita tělesné schránky stěny břišní a mimo dietních opatření není prakticky omezován.
Závěr
Pokrok v laparoskopické chirurgii a v dalších příbuzných oborech zabývajících se patologií trávicího traktu, zejména v gastroenterologické endoskopii a v intervenční radiologii, vede často ke stírání dříve diametrálně odlišných pohledů. Domnívám se, že ve velmi brzké budoucnosti přestane mít dosavadní dělení léčby patologie trávicího traktu na ryze chirurgickou a ryze internistickou svoje opodstatnění. Integrace poznatků o léčbě patologií trávicího traktu a dovedností z příbuzných oborů se stává již dnes absolutní nutností.Tento trend pravděpodobně povede k vytváření specializovaných oddělení léčby chorob trávícího traktu, sdružujících kooperující tým gastroenterologů, chirurgů, radiologů, intervenčních radiologů, patologů, onkologů a radioterapeutů.
Literatura
- 1. Semm K. Endoscopic appendectomy. Endoscopy 1983; 15: 59-64.
- 2. Duda M. Historie a rozvoj miniinvazivních metod. Miniinvazivní terapie 1996, 1: 9-14.
- 3. Dostalik J, Martinek L, Gunkova P, Gunka I. Related Articles (Minimally invasive surgery in the Czech Republic). Rozhl Chir 2006; 85: 361-364.
- 4. Hendolin H, Paakonen M, Alhava EM, et al. Laparoscopic or open cholecystectomy: a prospective randomized trial to compare postoperative pain, pulmonary function and stress response. Eur J Surg 2000; 166: 394.
- 5. O 'Brien PE, Dixon JB, Laure C, et al. Treatment of mild to moderate obesity with laparoscopic adjustable gastric banding or an intensive medical program: a randomized trial. Ann Intern Med, 2006; 144: 625-633.
- 6. Draaisma WA, Buskens E, Bais JE, et al. Randomized clinical trial and folow- up study of cost efective-ness of laparoskopic versus conventional Nissen fun-doplication. Scand J Gastroenterol 2005; 40: 1261-1268.
- 7. Aujesky R, Neoral C, Krai V, et al. Reoperations following laparoscopic fundoplication. Rozhl Chir 2004; 83: 503-505.
- 8. Stylopoulos N, Gazelle GS, Rattner DW. A cost-utility analysis of treatment options for inquinal hernia in 1,513,008 adult patients. SurgEndosc 2003; 17: 180-189.
- 9. Nelson H, Sargent DJ, Wieand HS, et al. Comparison of laparoscopically assisted and opern colectomy for colon cancor. The clinical outcomes of surgical therapy. Study Group. N Engl J Med 2004; 350: 2050-2059.
- 10. Lacy, AM, et al. Laparoscopy - assisted colectomy versus open colectomy for treatment of non-metasta-tic colon cancer: a randomised trial. Lancet 2002; 359: 2224-2229.
- 11. Skrovina M, Bartoš J, Czudek S, et al. Colorectal cancer - short time results of laparoscopic resection in 350 patients. Cas Lék čes 2006; 145: 874-878.
- 12. Hamad MA, El-Khattary OA. Laparoscopic cholecystectomy under spinal anesthesia with nitrous oxide pneumoperitoneum: a feasibility study. Surg Endosc 2003; 17: 1426-1428.
- 13. Anderson J, Luchtefeld M, Dujovny N, et al. A comparison of laparoscopic, hand-assist and open sig-moid resection in the treatment of diverticular disease. Am J Surg 2007; 193: 400-403.
- 14. Kawauchi A, Yoneda K, Fujito A, et al. Oncologic outcome of hand-assisted laparoscopic radical nephrectomy. Urology 2007; 69: 53-56.
- 15. Wang KX, Hu SY, Zhang GY, et al. Hand-assisted laparoscopic splenectomy for splenomegaly: a comparative study with conventional laparoscopic splenectomy. Chin Med J (Engl) 2007; 120: 41-45.
- 16. Ryska M. Od otevřené přes laparoskopickou, po robotem asistovanou laparoskopickou chirurgii. Rozhl Chir 2006; 9: 455-462.
- 17. Hausel J, Nygren J, Lagerkranser M, et al. A carbo-hydrate-rich drink reduces preoperative discomfort in elective surgery patients. Anesth Analg 2001; 93: 1344-1350.
- 18. Carli F, Bennett GJ. Pain and postoperative recovery. Anesthesiology 2001; 95: 573-574. No abstract available.
- 19. Carli F, Trudel JL, Belliveau P. The effect of intraoperative thoracic epidural anesthesia and postoperative analgesia on bowel function after colorectal surgery: a prospective, randomized trial. Dis Colon Rectum 2001; 44: 1083-1089.
- 20. Rattner D, Kalloo A, et al. White Paper: ASGE/SAGES Working Group on Natural Orifice Transluminal Endoscopic Surgery. Surg Endosc 2006; 20: 329-333.
- 21. Kalloo AN , Singh VK, Jagannath SB, et al. Kant-sevoy SV Flexible transgastric peritoneoscopy : a novel approach to diagnostic and therapeutic interventions. Gastrointest Endosc 2004; 60: 114-117.
- 22. Rao and Reddy. Transgastric appendectomy in humans. Presentation at World Congress of Gastroenterology, Montreal, September 2006.
- 23. Park PO, Bergstrom M, Ikeda K, et al. Experimental studies of transgastric gallbladder surgery: cholecystectomy and Cholecystogastric anastomosis. Gastrointest Endosc 2005; 61: 601-606.
- 24. Kantsevoy SV, Hu B, Jagannath SB, et al. Per-oral transgastric endoscopic splenectomy: is it possible? Surg Endosc 2007 (v tisku).
To read this article in full, please register for free on this website.
Benefits for subscribers
Benefits for logged users