Řešení syndromu obstruované defekace kombinovanou technikou STARR se zadní vaginální plastikou a levátorplastikou
Vítězslav Ducháč Orcid.org , Ladislav Horák Orcid.org 1, Robert Grill Orcid.org , Jan Štukavec Orcid.org , Jaroslav Feyereisl Orcid.org , Michal Otčenášek Orcid.org , Bohuslav Svoboda Orcid.org , Marek Krupša Orcid.org
+ Pracoviště
Souhrn
Úvod: Autoři hodnotí přínos kombinovaného chirurgického postupu, zadní vaginální plastiky a STARR resekce při řešení syndromu obstruované defekace.
Materiál a metodika: Vyšetřovací algoritmus zahrnoval klasifikaci subjektivních obtíží pomocí ODS skóre, sonografické a manometrické vyšetření análních svěračů a defekografické vyšetření. Operačnímu výkonu vždy předcházela minimálně měsíc trvající rehabilitace s úpravou dietního režimu.
Závěr: Střednědobé výsledky (průměrná doba sledování 1,9 roku) jsou plně srovnatelné s jinými metodami. Pooperační morbidita byla 21 %. Selhání metody bylo pozorováno 2x.
Klíčová slova: levatorplastika - rektokéla -STARR - syndrom obstruované defekace - zadní vaginální plastika.
ÚVOD
Je obtížné po dvou desetiletích zvýšeného zájmu o poruchy defekace přinést do této problematiky něco nového. Všechny diagnostické i terapeutické postupy jsou detailně ověřeny a popsány a nové metody - jako např. dynamická MR (magnetická rezonance) není nejen ekonomicky, ale i organizačně běžné dostupná(1). Autoři se ve své práci pokusili při řešení obstipace, na podkladě syndromu obstruované defekace (OD), spojit dvě již prověřené, ale svými výsledky poněkud kontroverzní techniky, zadní vaginální plastiku s plastikou levátorů (ZVPL) a STARR (Stapled TransAnal Rectal Resection) resekci.
Zadní vaginální plastiku s plastikou levátorů zvolili jako metodu řešící poruchu závěsného aparátu dělohy a zpevnění rektovaginálního septa s maximální augmentací jeho horního okraje(2). STARR techniku k odstranění mukózního nebo celostěno-vého intrarektálního prolapsu a redukci vaku rektokély(23). Dalším důvodem pro STARR byla i naše dobrá a dlouhodobá zkušenost z řešení hemoroidů a výhodná operační poloha pacienta umožňující provádění kombinovaných výkonů.
MATERIÁL A METODIKA

Od ledna 2004 bylo naší ambulancí vyšetřeno 91 nemocných se syndromem obstruované defekace. Každý pacient podstoupil podrobné klinické vyšetření, anorektální manometrii (tlak v klidu a při maximálním sevření, přítomnost rektoanálního inhibičního reflexu a kapacitu rekta)(4). Vyšetření bylo doplněno ještě o endosonografické vyšetření(1) 3D ultrazvukovou sondou (B+K Medical, typ 2050, 11 MHz) k ozřejmění či vyloučení poškození svěračů a defekografické vyšetření k určení přítomnosti a velikosti rektokély a mukózní či celostěnové intususcepce. Subjektivní obtíže byly hodnoceny pomocí ODS dotazníku (dle Longa 1-40 bodů). Všichni pacienti již před vyšetřením měli provedeno endoskopické vyšetření k vyloučení organické příčiny obtíží a též všechny pacientky podstoupily urogynekologické vyšetření. Vyšetření vodivosti pudendálního nervu (pudendal nerve terminal motor latency) bylo provedeno v důsledku technických obtíží jen u některých pacientek, a proto do dalšího hodnocení nebylo zahrnuto.
Prospektivně do studie bylo zařazeno celkem 34 pacientek (37,4 %), všechny, které splnily alespoň dvě z následujících kritérií: rektokéla > 3 cm, retence kontrastního média při defekografii > 15 %, přítomnost mukózního prolapsu dosahujícího při defekaci k vnitřnímu ústí anu, nutnost manuální asistence a použití břišního lisu po dobu větší než 1/3 trvání defekace. Všechny indikované pacientky před vlastním operačním výkonem ještě podstoupily nejméně 1 měsíc trvající konzervativní léčbu spočívající v úpravě dietního režimu (zvýšený přísun tekutin a vlákniny Psyllium) a rehabilitaci pánevního dna. Tento postup jsme zvolili na podkladě manometricky ověřeného nálezu nedostatečné schopnosti vědomé kontrakce svěračů a svalů pánevního dna ve srovnání s reflexním kašlem vyvolaným podnětem.
CHIRURGICKÁ TECHNIKA
K vlastní operaci bylo nakonec indikováno jen 28 pacientek. U 5 došlo konzervativní léčbou k tak významnému zlepšení obtíží, že bylo od operace ustoupeno aul pacientky vzhledem k vedlejšímu nálezu objemné cystokély a sigmoideokély bylo rozhodnuto o transabdominálním přístupu. Všechny operace byly provedeny v celkové anestezii v gynekologické poloze. Pacientky byly vždy do třetího dne zajištěny antibiotikem (Augmentin 1,2 g i.v. a 8 hod., 3 dávky a dále 6 dávek 625 mg p.o.). Střevní příprava byla stejná jako před plánovaným resekčním výkonem orálně podaným laxantiem. Rozsah výkonu byl definitivně určen až při vlastní operaci. V první fázi byla provedena šetrná divulze anu a zarouškováno operační pole. Ve druhé fázi gynekolog provedl zadní vaginální plastiku a plastiku levátorů a ve třetí době chirurg po vizuální kontrole v anoskopu rozhodl o resekčním výkonu STARR technikou. Ve 12 případech bylo od ní úplně ustoupeno, 9x byla provedena půlkruhová resekce přední stěny rekta a 7x oboustranná resekce v různých etážích. U 7 pacientek byl výkon ještě modifikován o TVT plastiku pro stresovou inkontinenci (tab. 1).
SLEDOVÁNÍ
Všechny pacientky podstoupily kontrolní manometrické vyšetření před operací a půl roku po operaci. Při každé této kontrole současně vyplňovaly i dotazník ODS skóre. Ve stejném intervalu po operaci bylo také provedeno i kontrolní defekografické vyšetření.
VÝSLEDKY
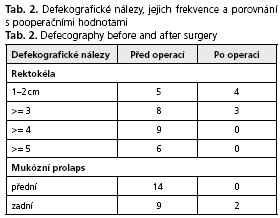
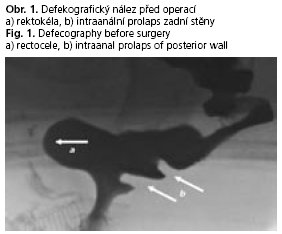
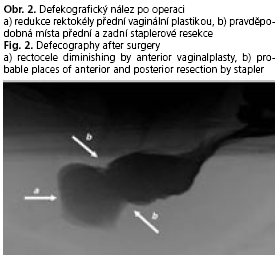
Kombinovaný výkon pro OD podstoupilo 28 pacientek průměrného věku 58,1 let (45-78). Průměrná doba obtíží 48 měsíců (16-146). Nejčastěji uváděné subjektivní obtíže byly: protahovaná defekace s nutností extrémního břišního lisu, pocit neúplného vyprázdnění, abusus laxativ, opakované neefektivní defekace, nutnost manuální asistence a bolesti v oblasti perinea, často s propagací do podbřišku nebo bederní páteře. Defekografické nálezy (srovnávací obrázky před a po operaci viz obr. 1 a 2), jejich frekvence a porovnání s pooperačními hodnotami, jsou uvedeny v tabulce 2 (srovnávací obrázky před a po operaci viz obr. 1 a 2). Průměrné hodnoty ODS skóre při vstupním vyšetření, po rehabilitaci a půl roku po operaci byly následující - 25,71 - 21,38 – 16,09. I když číselně není významnějšího rozdílu mezi vstupní hodnotou a hodnotou po rehabilitaci, je klinické zlepšení 5 pacientek, u kterých byla operační léčba zrušena, tím nepřesvědčivějším důkazem o jejím prospěchu.
Rozdíly v hodnotách klidového i maximálního tonu svěračů byly statisticky nevýznamné. Ve shodě s literaturou jsme pozorovali zvýšení rektální senzitivity a snížení kapacity(5).
Při subjektivním hodnocení přínosu léčby pomocí čtyřbodové škály ani jednou nebylo udáno zhoršení, 2x stejné jako před operací, 19x zlepšeno a 7x plně vyhovující. Přechodnou či dokonce trvalou dysparenunii v pooperačním období přiznala 1/3 pacientek u ostatních byl dotaz hodnocen jako irelevantní.
KOMPLIKACE
Pooperační morbidita byla 21,4 % (6x) a téměř ve všech případech byla spojena s použitím STARR techniky. Jedenkrát krvácení z místa staplerové resekce, 1x protrahovaná bolestivost anu po výkonu se STARR, 3x rozsáhlý hematom rektovaginálního septa (lx po samotné ZVPL a 2x ZVPL + STARR) a lx přechodná pooperační inkontinence (ZVPL + STARR).
Dvakrát (7,1 %) jsme již v časném pooperačním období pozorovali úplné selhání metodiky. U první pacientky jsme doplňujícími vyšetřeními určili jako příčinu předoperačně nerozpoznaný anismus, který je v současné době řešen biofeedbackem(6) a ve druhém případě se nám dosud důvod selhání nepodařilo objasnit. Závažné, literárně popisované komplikace jsme neměli žádné.
DISKUSE
Na etiologii ODS se podílí organické, psychosociální i endokrinní příčiny. Za nejčastější 2 organické chirurgicky řešitelné poruchy jsou považovány rektokéla a intrarektální prolaps(1). Frekvence výskytu těchto nálezů v defekografickém obraze u pacientů s poruchou defekace dosahuje až neuvěřitelných 90 % u první a 80 % u druhé zmíněné poruchy. Současný výskyt je udáván kolem 60-80 %(8).
Možnosti chirurgického řešení jsou v zásadě tři(2,3): transanální, transperineální a transvaginální přístup. Transanální přístup spočívá v augmentaci přední stěny rekta nařasením svaloviny, dle potřeby doplněné o resekci redundantní sliznice. Transperineální přístup umožňuje plikaci rektovaginálního septa, plastiku levátorů a navíc i plastiku eventuálně porušených svěračů. Neřeší ale, stejně jako transvaginální přístup, intrarektální prolaps. Tato technika je dominantně využívána gynekology k řešení, společně s levátorplastikou, nejen rektokély, ale i poklesu ženských reprodukčních orgánů. Úspěšnost jednotlivých technik je obdobná a udává se v rozsahu od 42 do 80 %(3). V poslední době jsou stále více využívány allogenní syntetické materiály k posílení rektovaginálního septa.
STARR techniku je možno považovat za modifikaci první metody. Posílení rektovaginálního šeptaje docíleno staplerovou resekcí redundantní přední stěny rekta s následným jizevnarým hojením a současně je provedeno i odstranění intrarektálního prolapsu. První dlouhodobé výsledky ale ukazují, že efekt léčby při nedostatečné nebo žádné rehabilitační léčbě je poměrně krátkodobý a k nejčastějším recidivám dochází právě nad linií staplerové resekce.
Autoři předpokládají, že spojení výše uvedených metod by mohlo vést k zajištění spolehlivého a dlouhodobého výsledku. Ten je ale bohužel částečně vykoupen vyšším procentem by» nezávazných pooperačních komplikací a obvykle déletrvající dispareunií.
ZÁVĚR
Chirurgický výkon v anorektální oblasti je vždy závažným zásahem do mechanismu defekace, a proto by měl být indikován teprve až po úplném vyčerpání všech alternativních konzervativních možností.
Spojení obou technik považují autoři za velmi prospěšné i přes zvýšené procento komplikací. Obě techniky velmi dobře eliminují nedostatky druhé metody.
Funkční výsledky ve střednědobém horizontu jsou plně srovnatelné s jinými metodikami. Dlouhodobé výsledky jsou vzhledem k dosud nezaznamenané recidivě u úspěšně léčených nemocných očekávány s nadějemi.
Práce vznikla za podpory GA ČR č. 8558-3/2005.
LITERATURA
- 1. Dolina J, Vlček P, Bartušek D, et al. Anorektální dysfunkce - úvod a diagnostika. Poznatky pro klinickou praxi. Čes a Slov Gastroent a Hepatol 2006; 60: 65-69.
- 2. Boccasanta P, Venturi M, Calabro G, et al. Which surgical approach for rectocele? Multicentric report from Italian coloproctologists. Tech Coloproctol 2001; 5: 149-156.
- 3. Ommer , Albrecht K, Wenger F, Walz MK. Stapled transanal rectal resection (STARR):a new option in the treatment of obstructive defecation syndrome. Langenbecks Arch Surg 2006; 391: 32-37.
- 4. Fynes MM, Behan M, O'Herlihy C, O'Connell PR. Anal vector volume analysis complements endoanal ultrasonographic assessment of postpartum anal sphincter injury. British Journal of Surgery 2000; 87: 1209-1214.
- 5. Heriot AG, Skull A, Kumar D. Functional and physiological outcome following transanal repair of rectocele. British Journal of Surgery 2004; 91: 1340-1344.
- 6. Cheung O, Wald A. Review article: the management of pelvic floor disorders. Aliment Pharmacol Ther 2004; 19: 481-495.
- 7. Pescatori M, Spyrou M, d'Urso AU. A prospective evaluation of occult disorders in obstructed defecation using the 'iceberg diagram'. Colorectal Disease, Blackwell Publishing Ltd. 2006; 8: 785-789.
- 8. Thompson JR, Chen An H, Pettit PMD, Bridges MD. Incidence of occult rectal prolapse in patients with clinical rectoceles and defecatory dysfunction. Gynecol2002; 187: 1494-1500.
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené