Reaktivace hepatitidy B jako komplikace léčby lymfomu
Soňa Fraňková Orcid.org 1, Jan Šperl Orcid.org 1, Milan Ročeň Orcid.org , Miloš Adamec Orcid.org , Pavel Trunečka2, Julius Špičák Orcid.org 1
+ Pracoviště
Souhrn
Reaktivace chronické hepatitidy B je častou komplikací imunosuprese a protinádorové chemoterapie. Klinicky se může projevit asymptomatickou elevací jaterních testů, akutní hepatitidou či akutním jaterním selháním. Průběh závisí na schopnosti kontroly replikace viru imunitním systémem hostitele. V našem sdělení popisujeme případy čtyř pacientů, u nichž došlo k jaternímu selhání na podkladě hepatitidy B při chemoterapii pro lymfom. U dvou nemocných šlo o relaps již dříve známé HBV (virus hepatitidy B) infekce. Jedna nemocná zemřela, dva pacienti podstoupili úspěšnou transplantaci jater, čtvrtá žena zareagovala na protivirovou léčbu a jaterní funkce se zcela normalizovala. Reaktivace HBV infekce v průběhu protinádorové chemoterapie může být závažnou a život ohrožující komplikací. Transplantace jater pro akutní jaterní selhání není u mnoha pacientů s anamnézou hematologické malignity možná. Proto je u všech nemocných s HBV infekcí nutná preemptivní virostatická léčba k zabránění vzestupu viremie a vzplanutí hepatitidy B v průběhu a po ukončení onkologické terapie.
Klíčová slova: hepatitida B, chemoterapie, lymfom.
ÚVOD
Chronická hepatitida B je častou příčinou jaterního onemocnění, v současnosti je celosvětově infikováno asi 350 milionů lidí. Česká republika patří mezi státy s nízkou prevalencí HBV (virus hepatitidy B) infekce. Podle sérologických přehledů z roku 2001 je prevalence HBsAg pozitivity asi 0,56%, pozitivita anti-HBc protilátek je detekovatelná přibližně u 6 % populace(1). I u jedinců, kteří úspěšně eliminovali HBsAg se sérokonverzí na anti-HBs, infekce virem hepatitidy B doživotně perzistuje jako okultní infekce v játrech (jako circular covalently closed DNA, cccDNA), a proto může dojít k její reaktivaci(2).
Průběh HBV infekce závisí na úrovni replikace viru a kontrole replikace imunitním systémem hostitele. Aktivita onemocnění může být tedy významně ovlivněna faktory modifikujícími imunitní odpověď, a» už se jedná o dlouhodobě podávanou imunosupresi po orgánových transplantacích či o krátkodobou protinádorovou chemoterapii. Imunosupresivní léčba má za následek zvýšení replikace viru a snížení jeho clearance. U imunosuprimovaných nemocných se může infekce projevit asymptomatickou elevací jaterních enzymů, ale i fulminantním jaterním selháním(3). Incidence reaktivace HBV infekce u HBsAg pozitivních pacientů podstupujících chemoterapii je 10-50 %(4). Mortalita je vysoká (5-37 %), proto by screening HBV infekce před chemoterapií měl být standardem(2). V případě, kdy imunosupresivní léčba vede k výraznému nárůstu viremie a vzplanutí hepatitidy u dosud inaktivního nosiče viru (HBsAg pozitivního), hovoříme o reaktivaci chronické hepatitidy B. Dalším nepříznivým pochodem, který může imunosupresivní léčba vyvolat u pacientů již HBsAg negativních, kteří v minulosti prodělali hepatitidu B, je rekurence onemocnění. Sérologickým markerem prodělané hepatitidy B je pozitivita anti-HBc protilátek ve třídě IgG. Rekurencí rozumíme stav, kdy se pacient znovu stane HBsAg pozitivním a replikace HBV rychle roste.
Následující sdělení popisuje případy pacientů léčených chemoterapií pro maligní hematologické onemocnění, u nichž došlo ke vzplanutí HBV infekce v průběhu léčby.
POPIS PŘÍPADŮ
Pacientka 1
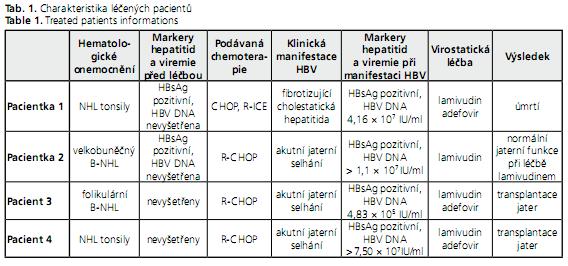
Padesátišestiletá nemocná byla přijata v březnu 2007 na JIMP Kliniky hepatogastroenterologie IKEM pro akutní jaterní selhání. Ve čtyřech letech jí byla diagnostikována Hodgkinova choroba, byla úspěšně léčena aktinoterapií. Ve 44 letech, v roce 1995, jí byl diagnostikován non-hodgkinský lymfom (NHL) tonsily a měkkého patra a remise bylo tehdy dosaženo chemoterapií, jejíž schéma se již nepodařilo zjistit. Při prvním relapsu onemocnění v příušní žláze asi v roce 2000 byla již nemocná léčená známou chemoterapií (6 cyklů CHOP - cyklofosfamid, doxorubicin, vinkristin, prednison), při druhém relapsu v roce 2004 dostávala R-ICE (rituximab, ifosfamid, carboplatina, etopozid), poté jí byla podávána zajiš»ovací monoterapie rituximabem. V listopadu 2005 byl stav pacientky hodnocen jako kompletní remise. V 25 letech prodělala nemocná akutní hepatitidu B s přechodem do chronicity. HBsAg byl trvale pozitivní, o viremii (HBV DNA) nebyly údaje k dispozici a pacientka nikdy nebyla léčena antivirotiky. Více než rok po ukončení léčby lymfomu v roce 2006 se objevil ikterus a elevace jaterních enzymů (ALT 4,0 μkat/l, bilirubin 100 μmol/l), sonograficky již byl detekovatelný ascites a při gastroskopii popsány jícnové varixy. Necílená jaterní biopsie prokázala fibrotizující cholestatickou hepatitidu. Hematolog zahájil léčbu prednisonem v dávce 60mg denně. Při přijetí na naše pracoviště v březnu 2007 byla nemocná ikterická, s jaterní encefalopatií II. stupně, s otoky dolních končetin a ascitem. Subjektivně dominovala únava a nechutenství. Laboratorně měla známky těžké jaterní dysfunkce (bilirubin 407 μmol/l, albumin 23 g/l, protrombinový čas INR 2,8) a selhání ledvin (urea 35 mmol/l, kreatinin 238 μmol/l). Příčinou jaterní dysfunkce byl relaps chronické hepatitidy B (HBsAg pozitivní, HBeAg negativní, HBV DNA 4,16 × 107 IU/ml, AST 2,0 μkat/l, ALT 2,5 μkat/l). I přes okamžité zahájení protivirové léčby kombinací lamivudinu a adefoviru pacientka zemřela za dva dny po přijetí na jaterní kóma.
Pacientka 2
Šedesátitříletá nemocná s velkobuněčným B-lymfomem (klinické stadium IV s postižením axilárních a inguinálních uzlin, mediastina, plic, uzlin hilu jater a sleziny) podstoupila pět cyklů chemoterapie R-CHOP od srpna do prosince 2007. V lednu 2008 došlo k rozvoji ikteru, laboratorně AST 18 μmol/l, ALT 11 μkat/l, bilirubin 219 μmol/l, albumin 28 g/l, protrombinový čas INR 1,37. Objektivně byly přítomny známky jaterní cirhózy (pavoučkové névy, ascites). HBsAg pozitivita byla známa již v srpnu 2007 před zahájením chemoterapie, HBeAg byl negativní, viremie (HBV DNA) ale tehdy nebyla vyšetřena. Protivirová léčba nebyla dosud podána. Stav byl hodnocen jako reaktivace chronické HBV infekce, sérová HBV DNA byla vyšší než 1,1 × 107 IU/ml. Neprodleně jí byla zahájena léčba lamivudinem v dávce 100mg denně. Půl roku po zahájení léčby lamivudinem měla pacientka normální jaterní testy i syntetickou funkci jater (albumin, protrombinový čas), HBV DNA nebyla v séru detekovatelná. Lymfom byl rovněž v remisi. Nemocná pokračovala v léčbě lamivudinem, HBV DNA v séru zůstala negativní i rok po zahájení terapie.
Pacient 3
Čtyřicetidvouletý muž byl od července 2007 léčen pro non-hodgkinský lymfom folikulárního typu s infiltrací kostní dřeně a sleziny chemoterapií R-CHOP. Po osmi cyklech chemoterapie byla při restagingu konstatována remise onemocnění (březen 2008). V dubnu 2008 byl pacient přijat na interní oddělení pro ikterus a jaterní selhání (bilirubin 378 μmol/l, AST 107 μkat/l, ALT 39 μkat/l, protrombinový čas INR 3,0). Byla mu diagnostikována hepatitida B (HBsAg pozitivní, HBeAg negativní, anti-HBe pozitivní, anti-HBc IgM negativní, HBV DNA 4,82 × 105 IU/ml). Před zahájením terapie lymfomu ani nikdy v minulosti nebyly pacientovi vyšetřeny sérologické markery virových hepatitid, nelze tedy určit, zda se jednalo o reaktivaci nebo rekurenci chronické infekce. Vzhledem k negativitě anti-HBc IgM se nejspíše nejednalo o akutní hepatitidu B. Sonografický nález byl normální, bez známek přestavby jaterního parenchymu či portální hypertenze. Pro zhoršení syntetické jaterní funkce (protrombinový čas INR 7,17) a progresi jaterní encefalopatie byl nemocný přeložen na Kliniku anesteziologie, resuscitace a intenzivní péče IKEM. Byla mu zahájena protivirová léčba lamivudinem a adefovirem. Při přijetí nemocný splňoval King’s College kritéria fulminantního jaterního selhání. Vzhledem k remisi hematologického onemocnění byl pacient zařazen do čekací listiny k transplantaci jater. Dva dny po přijetí do transplantačního centra podstoupil nemocný ortotopickou transplantaci jater. Histologické vyšetření explantátu jater prokázalo hepatitidu B s plošnými nekrózami, bez cirhózy. V profylaxi rekurence hepatitidy B ve štěpu mu byl ponechán lamivudin a adefovir spolu s imunoglobulinem proti hepatitidě B. S výjimkou stenózy biliární anastomózy, která byla vyřešena přechodným endoskopickým zavedením biliární endoprotézy, byl potransplantační průběh nekomplikovaný, rok po transplantaci má pacient dobrou funkci jaterního štěpu, bez rekurence HBV infekce a lymfom je rovněž v remisi.
Pacient 4
Čtyřicetisedmiletému muži byl diagnostikován B-non-hodgkinský lymfom tonsily (klinické stadium IA). Od srpna do listopadu 2008 byl léčen šesti cykly chemoterapie R-CHOP s dosažením remise. Od 1. ledna 2009 byl hospitalizován na infekčním oddělení pro ikterus. Laboratorní nálezy potvrdily diagnózu akutního jaterního selhání, hodnota celkového bilirubinu byla 600 μmol/l, AST 25 μkat/l, ALT 50 μkat/l, protrombinový čas INR 3,1. Pacientovi byla diagnostikována HBV infekce (HBsAg pozitivní, HBeAg negativní, anti-HBe pozitivní, anti- HBc IgM negativní, HBV DNA > 7,5 × 107 IU/ml). I přes podávanou protivirovou léčbu lamivudinem a adefovirem s poklesem viremie (na 3,96 × 102 IU/ ml) během dvou týdnů došlo k dalšímu zhoršení syntetické jaterní funkce a k rozvoji encefalopatie, proto byl pacient odeslán do IKEM a zařazen do čekací listiny k transplantaci jater. Lymfom v remisi nepředstavoval kontraindikaci transplantační léčby. Transplantace jater proběhla 16. den po přijetí AB0 inkompatibilním stěpem (pacient A Rh pozitivní, dárce AB Rh pozitivní) po přípravě plazmaferézou. Nástup funkce štěpu byl okamžitý, pro stenózu biliární anastomózy mu byl endoskopicky zaveden 2. měsíc po transplantaci stent. Jako profylaxi rekurence HBV dostal lamivudin a adefovir spolu s imunoglobulinem proti hepatitidě B. Dosud nedošlo k rekurenci hepatitidy B, také lymfom je v remisi. Probíhá zajiš»ovací monoterapie rituximabem.
DISKUSE
Reaktivace hepatitidy B je v současnosti dobře dokumentovanou komplikací chemoterapie či imunosupresivní léčby(5,6), častěji k ní dojde při užití režimů s kortikosteroidy. Ve většině případů se jedná o reaktivaci u pacientů HBsAg pozitivních, k reaktivaci infekce však může dojít i u pacientů se sérologickým nálezem prodělané HBV infekce (HBsAg negativní, anti-HBc total pozitivní). Reaktivace HBV infekce může vést k asymptomatické elevaci jaterních aminotransferáz, akutní hepatitidě či akutnímu jaternímu selhání. K reaktivaci HBV infekce dojde často až po ukončení chemoterapie. Tento jev je vysvětlován ztrátou imunitní kontroly replikace a významným vzestupem viremie při léčbě, který je následován vystupňovanou imunologickou odpovědí hostitele po ukončení léčby vedoucí k flare-up(2).
Speciální nozologickou jednotkou je fibrotizující cholestatická hepatitida, charakterizovaná rychle progredující fibrózou a významnou cholestázou s pouze mírným zánětlivým infiltrátem v portálních polích. V tomto případě je jaterní poškození způsobeno přímým cytopatogenním působení viru při vysoké viremii(7).
U všech pacientů, u nichž je plánována chemoterapie, by měly být vyšetřeny sérologické markery HBV infekce a v případě HBsAg pozitivity či anti-HBc pozitivity by se měla zvažovat preemptivní protivirová léčba. Profylaktická léčba lamivudinem snižuje riziko reaktivace HBV u imunosuprimovaných pacientů i jejich celkovou mortalitu v souvislosti s reaktivací HBV infekce(4), zabrání také přerušení či předčasnému ukončení chemoterapie a imunosupresivní léčby. Bezpečnost a účinnost lamivudinu byla prokázána v několika studiích u pacientů s hematologickými malignitami i solidními tumory. Ve studii Rossiho(8) byl lamivudin podáván 20 HBsAg pozitivním pacientům léčeným pro hematologické malignity. Všichni pacienti lamivudin dobře tolerovali, k přechodnému vzestupu aminotransferáz došlo pouze u dvou nemocných, kteří i přesto dosáhli kompletní remise hematologického onemocnění. Idilmanova práce(9) srovnává pacienty léčené lamivudinem s neléčenými. U 8 HBsAg pozitivních pacientů s maligním onemocněním byla zahájena profylaxe lamivudinem před podáním chemoterapie, kontrolní skupině 10 nemocných lamivudin podáván nebyl. Ve skupině s lamivudinem nedošlo u nikoho k reaktivaci HBV infekce během léčby, u pěti z deseti nemocných (čtyři během léčby, jeden po léčbě), kterým lamivudinem nebyl podán, byla zaznamenána reaktivace HBV infekce s vzestupem aktivity jaterních aminotransferáz. Všem nemocným s reaktivací HBV byla chemoterapie přerušena a byli následně léčeni lamivudinem.
Preemptivní virostatická léčba lamivudinem u imunosuprimovaných nemocných významně snižuje jak riziko reaktivace HBV, tak mortalitu. Virostatika by měla být podávána ještě nejméně 6 měsíců po ukončení imunosupresivní léčby nebo chemoterapie, u pacientů, kteří měli před léčbou aktivní chronickou hepatitidu B s vysokou viremií (HBV DNA) by se mělo v protivirové léčbě pokračovat dle standardních doporučení(6).
ZÁVĚR
Protinádorová chemoterapie a imunosupresivní léčba může u HBsAg a anti-HBc pozitivních nemocných vyvolat závažné, život ohrožující jaterní poškození. Tito pacienti jsou často před léčbou z hlediska choroby jater asymptomatičtí a HBV infekci lze u nich odhalit pouze laboratorním vyšetřením markerů HBV infekce. Reaktivaci HBV lze účinně zabránit preventivním podáním lamivudinu či jiných, dnes již běžně dostupných nukleos(t)idových analog, proto se musí screening HBV infekce stát součástí standardního doporučeného postupu před podáváním imunosuprese a chemoterapie.
S. F. byla podpořena výzkumným záměrem IKEM MZO 00023001.
LITERATURA
- 1. Husa P, Plíšek S, Šperl J, Urbánek P, Galský J, Hůlek P, Kümpel P, Němeček V, Volfová M. Společnost infekčního lékařství a Česká hepatologická společnost České lékařské společnosti J. E. Purkyne. Diagnostika a léčba chronické hepatitidy B. Klin Mikrobiol Infekc Lek 2008; 14: 36-44.
- 2. Lalazar G, Rund D, Shouval D. Screening, prevention and treatment of viral hepatitis B reactivation in patients with haematological malignancies. Br J Haematol, 2007; 136: 699-712.
- 3. Liang R, Lau GK, Kwong YL. Chemotherapy and bone marrow transplantation for cancer patients who are also chronic hepatitis B carriers: a review of the problem. J Clin Oncol 1999; 17: 394-398.
- 4. Katz LH, Fraser A, Gafter-Gvili A, Leibovici L, Tur-Kaspa R. Lamivudine prevents reactivation of hepatitis B and reduces mortality in immunosuppressed patients: systematic review and meta-analysis. J Viral Hepat 2008; 15: 89-102.
- 5. Lok AS, Liang LH, Chiu LK, Wong KL, Chan TK, Todd D. Reactivation of hepatitis B virus replication in patients receiving cytotoxic therapy. Report of a prospective study. Gastroenterology 1991; 100: 182-188.
- 6. Lok AS, McMahon BJ. Chronic hepatitis B. Hepatology 2007; 45: 507-539.
- 7. Davies SE, Portmann BC, O‘Grady JG, Aldis PM, Chaggar K, Alexander GJ, Williams R. Hepatic histological findings after transplantation for chronic hepatitis B virus infection, including a unique pattern of fibrosing cholestatic hepatitis. Hepatology 1991; 13: 150-157.
- 8. Rossi G, Pelizzari A, Motta M, Puoti M. Primary prophylaxis with lamivudine of hepatitis B virus reactivation in chronic HbsAg carriers with lymphoid malignancies treated with chemotherapy. Br J Haematol 2001; 115: 58-62.
- 9. Idilman R, Arat M, Soydan E, Törüner M, Soykan I, Akbulut H, Arslan O, Ozcan M, Türkyilmaz AR, Bozdayi M, Karayalçin S, Van Thiel DH, Ozden A, Beksaç M, Akan H. Lamivudine prophylaxis for prevention of chemotherapy-induced hepatitis B virus reactivation in hepatitis B virus carriers with malignancies. J Viral Hepat 2004; 11: 141-147.
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené