Parciální jejunální diverze – technické aspekty a počáteční zkušenosti
Pavol Holéczy Orcid.org 1,2, Marek Bužga Orcid.org 3, Jitka Macháčková4, Martin Bolek5
+ Pracoviště
Souhrn
Úvod: Bariatrická/metabolická chirurgie je již dobře etablovaný způsob ovlivnění závažné obezity a komorbidit s ní spojených. Objevují se také nové typy výkonů, které se zaměřují více než na redukci hmotnosti na léčbu komorbidit. Je patrná snaha o snižování invazivity výkonů. Cílem práce je prezentovat krátkodobé výsledky nové operace nazvané parciální jejunální diverze (PJD) a popsat její technické aspekty. Materiál a metody: Jde o prospektivní studii, ve které bylo od září 2016 do února 2018 odoperováno 14 pacientů. V souboru bylo 8 žen a 6 mužů, průměrný věk činil 47,3 roku. Body mass index (BMI) byl v rozmezí od 32,89 do 47,6 kg/m2, s průměrem 43,5 kg/m2. Diabetes mellitus 2. typu jsme zaznamenali u 4 pacientů. K vyhodnocení po 12 měsících sledování bylo 8 pacientů. Pro účely této práce jsme vybrali k vyhodnocení změny hmotnosti, změny BMI a změny v glycidovém metabolizmu. Vyhodnotili jsme také výskyt komplikací. Výsledky: Operační čas se pohyboval od 27 do 61 min, nezaznamenali jsme žádné peroperační komplikace. V poooperačním sledování jsme byli nuceni ve dvou případech reoperovat pro vnitřní kýlu (14,28 %). Hmotnost poklesla ze 122,6 na 102,9 kg v průměru, BMI ze 43,5 na 36,3 kg/m2. Glykovaný hemoglobin se snížil ze 41,5 mmol/mol na 34,4 mmol/mol. Všechny změny byly staticky signifikantní. Změny glykemie na lačno nebyly statisticky významné. Diskuze: Dlouhodobé výsledky standardních metabolických operací jsou dobře známé. Ve snaze minimalizovat zátěž se hledají nové operace. Právě PJD je jednou z nich a předpokládá se zejména metabolický efekt, především u diabetiků 2. typu. V publikovaných studiích se jejich efekt potvrzuje. Závěr: Naše výsledky potvrzují, že dochází k signifikantní redukci hmotnosti a také ke zlepšení glycidového metabolizmu. Je jasné, že bude potřeba vyhodnotit efekt operace v dlouhodobém horizontu a na větším souboru. Z krátkodobých výsledků je možné předpokládat efekt zejména u diabetiků 2. typu.
Klíčová slova
diabetes mellitus 2. typu, jejunální diverze, metabolická chirurgie, obezitaÚvod
Chirurgie závažné obezity je známá již desetiletí pod pojmem bariatrická chirurgie. Jde o termín odvozený z řečtiny a vyjadřuje skutečně to, že jde o léčbu obézních. Tyto výkony měly vést především k zásadní redukci nadměrné hmotnosti. Nově se dostává do povědomí termín metabolická chirurgie, která je sice tou samou bariatrickou chirurgií, co se týče prováděných výkonů a technických aspektů operací, ale kromě zásadní a dlouhodobé redukce hmotnosti se zdůrazňuje význam chirurgické intervence na zlepšení nebo až vyléčení nemocí, které jsou s obezitou spojeny či jí vyvolány [1]. Významně narůstá počet metabolických operací [2], k čemuž přispěla významnou měrou laparoskopie i její menší invazivita [3]. Dalším důvodem, proč přibývá metabolických operací, je fakt, že od roku 1975 se celosvětově výskyt obezity téměř ztrojnásobil [4]. Alarmující je také nárůst dětské obezity [5]. Ruku v ruce s nárůstem obezity roste celosvětově i postižení diabetes mellitus 2. typu (DM2T) [6].
Cílem této práce je prezentovat novou metodu nazvanou parciální jejunální diverze (PJD), která v sobě spojuje kritéria minimální invazivity a předpoklad, že bude dlouhodobě efektivní i z pohledu metabolického zdraví. Uvádíme technické aspekty operace a první výsledky ve sledování pacientů v krátkodobém horizontu.
Materiál a metody
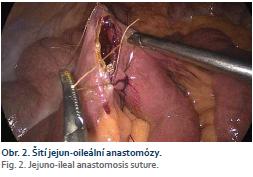
Pacienti byli do této prospektivní studie zařazeni na základě splnění specifikovaných vstupních a vylučovacích kritérií. Inkluzní kritéria: věk 18–65 let, BMI 35–55 kg/m2, u pacientů s BMI 35–40 kg/m2 přítomnost komorbidity. Exkluzní kritéria: body mass index (BMI) ≤ 35 a ≥ 55 kg/m2 a diabetes mellitus 1. typu. Operace jsme prováděli na Chirurgickém oddělení Vítkovické nemocnice, a. s. Studie byla povolena etickou komisí nemocnice. Pacienti podepisovali informovaný souhlas se vstupem do studie a informovaný souhlas o provedení operace. Laboratorní testy byly realizovány na oddělení klinické biochemie a hematologie naší nemocnice. Předoperačně, kromě standardních vyšetření prováděných v souladu s Mezinárodními interdisciplinárními závaznými doporučeními z roku 2013 (Fried), jsme provedli RTG pasáž žaludkem a tenkým střevem k vyloučení případné patologie. Z laboratorních parametrů jsme prováděli navíc „meal test“ s definovaným roztokem glukózy. Složení těla bylo měřeno v laboratoři Katedry fyziologie a patofyziologie LF OU pomocí duální rentgenové absorpciometrie (přístroj Hologic DXA Marlborough, Massachusetts, USA). Pacienti byli operováni v celkové anestezii s orotracheální intubací, v poloze na zádech s addukovanými končetinami. Operatér, asistent i perioperační sestra stáli po levé ruce pacienta. K přístupu do dutiny břišní byly použity čtyři trokary (10mm pro optiku umístěný infraumbilikálně, 12mm v levém mezogastriu v úrovni přední axilární čáry, 5mm v levém hypogastriu ve stejné linii a 5mm umístěný v levém hypochondriu v úrovni medioklavikulární čáry) (obr. 1). Po vytvoření pneumoperitonea z infraumbilkální incize zavřeným způsobem jsme zaváděli první trokar a optiku. Po revizi dutiny břišní byly zavedeny pod kontrolou zraku další tři trokary. Poté jsme identifikovali ileocékální rozhraní a naměřili 40 cm terminálního ilea. Toto místo jsme označili stehy, tak abychom zajistili izoperistaltickou orientaci tenké kličky. Po naměření 40 cm jejuna od ligamentum Treitzi jsme našívali izoperistalticky jejuno-ileo anastomózu side-to-side pomocí endostapleru EndoGIA iDrive (Medtronic, Minneapolis, Minnesota, USA), s náplní Tristaple 45 mm fialové barvy. Zbylý defekt jsme suturovali pokračujícím stehem Vicryl Plus 3/0 (Johnson and Johson, New Brunswick, New Jersey, USA) (obr. 2). Mezenteriální defekt pod anastomózou jsme neuzavírali. Anastomózu jsme nijak nefixovali. Pacienti byli po dobu 24 hod monitorováni na chirurgické JIP, poté přeloženi na standardní oddělení. Po 4 hod od operace přijímali tekutiny a byli mobilizováni. Další den dostávali tekutou stravu a 2. pooperační den již stravu kašovitou. Do domácího ošetření byli propuštění nejčastěji 3. pooperační den. Pooperačně byli kontrolování chirurgem za týden, 1 měsíc a 3 měsíce od operace a poté v 3měsíčních intervalech. Po měsíci byla provedena kontrolní RTG pasáž a po 6 týdnech enteroskopie k posouzení entero-entero anastomózy. V čase od září 2016 do února 2018 jsme provedli celkem 14 PJD. K vyhodnocení po roce jsme měli k dispozici soubor 8 pacientů. Z nich bylo 6 žen a 2 muži. Pacienti byli ve věkovém rozmezí 40–58 let (průměr 49,36 let). Hmotnost pacientů se pohybovala od 96,5 do 155,7 kg, s průměrem 122,6 kg. BMI byl v rozmezí 35,45–50,38 kg/m2 (průměr 43,5 kg/m2). Výška variovala od 156 do 183 cm (průměr 167,8 cm).
Výsledky
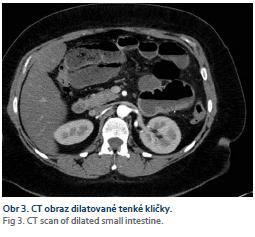
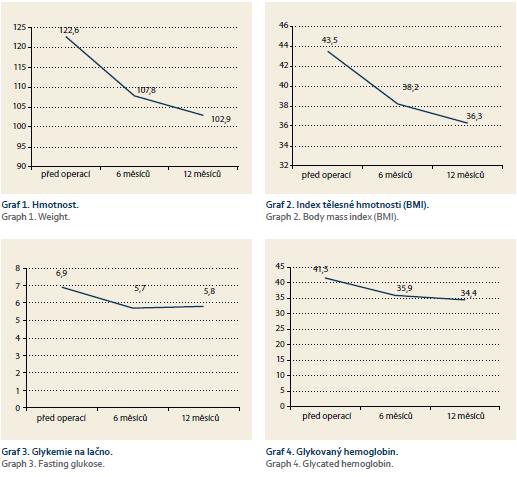
Pro účely této práce jsme vybrali některé z parametrů sledovaných ve studii. Průměrný úbytek hmotnosti v horizontu 12 měsíců byl 19,7 kg, což znamená pokles o 16 % celkové hmotnosti. Pokles BMI byl v průměru 7,2 kg/m2. Nadměrná hmotnost (EWL) klesla o 40,19 %. Zaznamenali jsme zlepšení cukerného metabolizmu. Průměrná hodnota glykemie na lačno klesla ze 6,9 na 6,0 mmol/l a hodnoty glykovaného hemoglobinu klesly ze 41,67 na 34,9 mmol/mol (graf 1–4). Statistickou významnost změn jsme hodnotili Studentovým párovým T testem. Kromě změn hodnot glykemie na lačno šlo v ostatních hodnocených parametrech o statisticky významné zlepšení stavu. V soboru jsme nezaznamenali žádné peroperační komplikace. Délka operací se pohybovala od 27 do 61 min. Nejdelší operační čas byl ovlivněn problémem s funkcí stapleru. V pooperačním období jsme zaznamenali 2 chirurgické komplikace, což představuje 14,28 % z celého souboru. V obou případech šlo o vnitřní kýlu. U jedné pacientky došlo ke komplikaci 14. pooperační den, u druhé 2 měsíce od operace. V obou případech došlo k podsunutí tenkých kliček pod entero-entero anastomózu a k poruše pasáže, kterou jsme diagnostikovali pomocí endoskopického a CT vyšetření (obr. 3). Obě pacientky byly akutně indikovány k reoperaci na našem pracovišti. V obou případech byly reponovány tenké kličky, které vklouzly pod anastomózu, ta byla pojištěna několika stehy z obou stran, aby se předešlo případné další rotaci anastomózy. V jednom případě jsme reoperaci provedli laparoskopicky, v jednom případě jsme byli nuceni výkon konvertovat na klasický přístup. Další pooperační průběh byl bez komplikací.
Diskuze
Je bezpochyby prokázáno, že bariatrická/metabolická chirurgie představuje jediný způsob léčby závažné obezity, který je schopen navodit dlouhodobý a významný pokles nadměrné hmotnosti [7]. Od jejího začátku v 60. letech minulého století bylo do praxe uvedeno množství metod, z nichž některé jsou prováděny i dnes, a mnohé dříve nebo později upadly do zapomenutí [8]. V současnosti jsou definovány výkony, které považujeme za standardní a tvoří více než 90 % prováděných operací tohoto druhu ve světě [2]. Ve snaze minimalizovat invazivitu intervencí jsou prováděny nejen laparoskopické operace, ale také endoskopické výkony [9]. Na prokázání jejich efektivity v dlouhodobém horizontu musíme ještě počkat. Mezi méně invazivní metody se řadí i PJD. První zmínku nacházíme v práci Melissase et al z roku 2012 [10]. Standardní rukávovou resekci žaludku doplnil side-to-side anastomózou jejuna na ileum. Prokázal, že výsledky jsou lepší než u samotné rukávové resekce jak v redukci hmotnosti, tak v ovlivnění především DM2T. To vedlo autory k provedení samostatné PJD, kterou nazvali jednoduchou diverzí potravy. Výsledky publikovali v roce 2017 [11]. Do souboru zařadili jenom diabetiky a BMI dosahovalo 28–32 kg/m2. Prokázali významný pokles hmotnosti a významný pozitivní efekt na parametry glycidového metabolizmu. V roce 2017 publikovali výsledky zajímavé práce Machytka et al [12]. Pomocí magnetických osmihranů zavedených do proximálního jejuna gastroskopicky a distálního ilea koloskopicky vytvořil spojením magnetů jejuno-ileální píštěl, a tedy vlastně jejuno-ileální anastomózu. Z obou stran šlo o úsek tenkého střeva v délce 40 cm. Potrava prochází u takovéto anastomózy zčásti krátkým, 80cm úsekem tenkého střeva a zčásti celou délkou tenkého střeva, nedochází tudíž k atrofii klků tenkého střeva. Endoskopický výkon prováděl pod laparoskopickou kontrolou, aby se zamezilo nesprávnému naložení magnetických osmihranů. Tím se částečně omezila výhoda endoskopického přístupu. Nicméně výsledky prakticky kopírují výsledky uváděné Melissasem et al. Téměř ve stejné době jako Machytka et al publikovali výsledky své studie Fried et al [13]. V této studii autoři prováděli operace na experimentálních zvířatech a poté v souboru 15 pacientů, diabetiků. Primárním cílem nebyla redukce hmotnosti, ale úprava cukerného metabolizmu. Cíle studie autoři naplnili. Referují o signifikantních změnách hmotnosti, i když ne tak významných jako třeba u rukávové resekce, ale jednoznačně potvrzují významné pozitivní změny v cukerném metabolizmu. Ve studiích Melissase et al a Frieda et al autoři konstruovali entero-entero anastomózu tak, že zkrácený úsek tenké kličky měl délku 250 a 200 cm. Machytka et al konstruovali anastomózu tak, že zkrácený úsek měl jenom 80 cm. I přes poměrně krátký úsek tenkého střeva nebyly pozorovány četnější stolice, než tomu bylo u delšího úseku střeva. Vedeni snahou o napodobení operační techniky uváděné Machytkou et al jsme zahájili na našem pracovišti v září 2016 studii s PJD. Entero-entero anastomózu jsme našívali 40 cm od začátku a 40 cm od konce tenkého střeva, šířka anastomózy kopírovala šířku anastomózy pomocí magnetů a ve snaze zajistit identické technické podmínky jsme anastomózu nijak nefixovali a neuzavírali jsme mezenteriální defekt (okno) vzniklé pod anastomózou. V našem souboru jsme zaznamenali dvě komplikace – interní kýlu vyžadující akutní reoperaci. V prvním případě byla možná laparoskopická korekce, ve druhém případě jsme museli přejít na klasický přístup. Melissas et al ani Fried et al [11,13] tuto komplikaci nepopisují, ale jejich operační technika byla odlišná. S odstupem 12 měsíců jsme vyhodnotili 8 pacientů. Pokles hmotnosti, pokles BMI a pokles hodnot glykovaného hemoglobinu byly statisticky signifikantní. Pokles hodnot glykemií na lačno však signifikantní nebyl. Domníváme se, že příčinou je malý počet diabetiků v našem souboru.
Závěr
PJD je novou metodou v metabolické chirurgii a její endoskopická alternativa s vytvořením magnetické entero-entero anastómozy by měla být ještě méně invazivní než laparoskopická operace. Zatím ale čistě endoskopicky provedena nebyla. Výsledky citovaných tří studií a výsledky našeho, byť krátkodobého sledování omezeného počtu pacientů naznačují, že by se mohlo jednat o perspektivní metodu s minimálním zásahem do trávicího traktu. Žaludek není touto operací dotčen, tudíž je možný příjem potravy bez zásadního omezení v množství potravy a může to být významný prvek v hodnocení kvality života pacientem. Redukce hmotnosti není tak významná, jako je tomu u standardních operací (rukávová resekce a bypass žaludku), ale metabolické účinky jsou významné. Bude potřeba prokázat efekt operace na větších souborech pacientů se sledováním 5 nebo více let. Poté bude možné určit místo této nové operace ve spektru již zavedených metabolických operací.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.
Doručeno/Submitted: 19. 11. 2018
Přijato/Accepted: 6. 12. 2018
MUDr. Pavol Holéczy, CSc.
Chirurgické oddělení
Vítkovická nemocnice, a. s.
Zalužanského 1192/15
703 84 Ostrava–Vítkovice
pavol.holeczy@vtn.agel.cz
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Buchwald H, Varco LR. Metabolic Surgery. New York: Grune & Stratton 1978.
2. Angrisani L, Santonicola A, Iovino P et al. Bariatric surgery and endoluminal procedures: IFSO Worldwide Survey 2014. Obes Surg 2017; 27 (9): 2279–2289. doi: 10.1007/s11695-017-2666-x.
3. Fried M, Pešková M, Kasalický M. The role of laparoscopy in the treatment of morbid obesity. Obes Surg 1998; 8 (5): 520–523.
4. Obesity and overweight. WHO [online]. Available from: http: //www.who.int/mediacentre/ factsheets/fs311/en.
5. Facts and figures on childhood obesity. WHO. [online] Available from: https: //www.who.int/end-childhood-obesity/facts/en.
6. Global report on diabetes. WHO. Available from: http: //apps.who.int/iris/bitstream/ 10665/204871/1/9789241565257_eng.pdf.
7. Fried M, Hainer V, Basdevant A et al. Inter-disciplinary European quidelines on surgery of severe obesity. Int J Obes 2007; 31 (4): 569–577. doi: 10.1038/sj.ijo.0803560
8. Buchwald H. Evolution of bariatric/metabolic surgery. Obes Surg 2014; 24 (8): 1126–1135. doi: 10.1007/s11695-014-1354-3.
9. Dargent J. Novel endoscopic management of obesity. Clin Endosc 2016; 49 (1): 30–36. doi: 10.5946/ce.2016.49.1.30.
10. Melissas J, Peppe A, Askoxilakis J et al. Sleeve gastrectomy plus side-to-side jejunoileal anastomosis for the treatment of morbid obesity and metabolic diseases: a promising operation. Obes Surg 2012; 22 (7): 1104–1109. doi: 10.1007/s11695-012-0637-9.
11. Melissas J, ErenTaskin H, Peirasmakis D et al. A simple food-diverting operation for type 2 diabetes treatment. Preliminary results in humans with BMI 28-32 kg/m2. Obes Surg 2017; 27 (1): 22–29. doi: 10.1007/s11695-016-2251-8.
12. Machytka E, Bužga M, Zonča P et al. Partial jejunal diversion using an incisionless magnetic anastomosis system: 1-year interim results in patients with obesity and diabetes. Gastrointest Endosc 2017; 86 (5): 904–912. doi: 10.1016/j.gie.2017.07.009.
13. Fried M, Dolezalova K, Chambers AP et al. A novel approach to glycemic control in type 2 diabetes mellitus, partial jejunal diversion: pre-clinical to clinical pathway. BMJ Open Diabetes Res Care 2017; 5 (1): e000431. doi: 10.1136/ bmjdrc-2017-000431.