Idiopatické střevní záněty a fertilita mužů
Jan Novák Orcid.org 1,2, Viktor Vik2,3, Karin Malíčková Orcid.org 4,5, Zuzana Krátká2
+ Pracoviště
Souhrn
S diagnózou neplodnosti se potýká až 15 % párů v neselektované populaci. Až v polovině případů je příčina neplodnosti zjištěna na straně muže. Kvalita ejakulátu koreluje se zdravotním stavem mužů. U pacientů s idiopatickými střevními záněty zejména v období, kdy je onemocnění aktivní, dochází k poklesu kvality spermií jak vlivem vlastního onemocnění a prozánětlivé imunitní reakce, tak vlivem medikace používané v léčbě. Článek shrnuje dosavadní poznatky v dané problematice z pohledu urologa a imunologa a měl by být užitečným vodítkem nejen pro gastroenterology, ale eventuálně i pro pacienty, kteří uvažují o početí potomka.
Klíčová slova
azathioprin, idiopatické střevní záněty, infliximab, neplodnost, sulfasalazinÚvod
Problematice plodnosti mužů s idiopatickými střevními záněty (IBD – inflammatory bowel disease) je věnováno méně pozornosti než problematice plodnosti žen s IBD [1]. Dostupných publikací je omezený počet a výsledky jsou velmi často podloženy pouze malými soubory pacientů, což je způsobeno relativně nízkou prevalencí onemocnění a nedostatkem mužů vhodných pro takovéto šetření. V ČR je dle statistických údajů Ústavu zdravotnických informací a statistiky ČR aktuálně přes 46 000 pacientů s IBD, z čehož asi polovinu představují muži. Přesto je tato problematika velmi významná a zaslouží si náležitou pozornost.
U pacientů se stabilizovaným a neoperovaným IBD je plodnost srovnatelná se zdravou populací [2]. Aktivní onemocnění, malnutrice a vyšší propustnost střeva pro bakterie se spolupodílejí na poklesu fertility mužů s IBD. Aktivací prozánětlivé imunitní odpovědi se navíc zvyšuje oxidační stres v organizmu a produkcí kyslíkových radikálů dochází mj. k poškození spermií – snižuje se integrita jejich membrány nebo dochází k fragmentaci deoxyribonukleové kyseliny (DNA – deoxyribonucleic acid). Zároveň se může aktivovat i protilátková imunitní odpověď, čímž dochází k produkci protilátek proti spermiím.
Výzkum fertility v souvislosti s léčbou pacientů s IBD se provádí spíše ojediněle a je ztížen několika skutečnostmi:
- Koncentrace spermií i další parametry spermiogramu nejsou stabilní parametry, bývají velmi proměnlivé; i u zdravých mužů hodnoty kolísají a jsou ovlivňovány mnoha faktory.
- Kvalitu ejakulátu i sexualitu mužů neovlivňuje pouze sledované léčivo, ale i samotná aktivita autoimunitního onemocnění a s tím související narušená imunologická rovnováha [3].
- Neplodnost je diagnóza konkrétního páru a nikoli jedince; muž s IBD může mít kvalitní spermie, ale problém otěhotnět může mít jeho partnerka, na což studie ne vždy pamatují.
- Při testování nových léků jsou na zvířecích modelech zjišťovány toxické a teratogenní účinky. Na základě výsledků těchto pokusů se zvažuje i možný vliv na lidskou plodnost. Skutečný negativní efekt se může projevit až v rámci klinických studií při sledování bezpečnosti léčby (tzv. safety data). Případný pozitivní účinek léčby se nesleduje; ten se spíše projeví až v průběhu dalších let po zavedení léčby do praxe.
Nižší plodnost pacientů s IBD ve srovnání se zdravou populací je ovlivněna také významným počtem pacientů, kteří se rozhodnou pro dobrovolnou bezdětnost [2]. Z australského dotazníkového průzkumu, který byl proveden mezi 255 pacienty s IBD, vyplynulo, že nejčastějšími důvody dobrovolné bezdětnosti bývá obava z přenosu nemoci na potomka, obava z vedlejších účinků užívané medikace, ale také doporučení ošetřujícího lékaře [4]. V systematickém review srovnávali Tavernier et al fertilitu mužů s IBD se zdravou populací [5]. Review zahrnulo tři publikované studie s pacienty s Crohnovou nemocí (CD – Crohn’s disease) a dvě studie s pacienty s ulcerózní kolitidou (UC – ulcerative colitis). U 493 mužů s CD byl zjištěn 18–50% pokles fertility v porovnání se zdravými kontrolami. Bylo také zjištěno, že muži s CD měli více dětí narozených před diagnostikou jejich onemocnění než po zahájení léčby. Naopak nebyly zjištěny statisticky významné rozdíly mezi 217 pacienty s UC a kontrolní skupinou. V review byla diskutována nedostatečná informovanost pacientů o vlivu onemocnění a léků na jejich plodnost, což mohlo vést k častějšímu rozhodnutí pro dobrovolnou bezdětnost.
Cílem sdělení je poskytnout základní informace o (ne) plodnosti mužů a její léčbě, o vlivu IBD a užívané medikace na fertilitu pacientů. Neplodnost a obecně sexuální dysfunkce jsou do značné míry tabuizovaným tématem, o němž se často mluví se studem (nebo raději vůbec). Uvádíme proto i základní informace o současných diagnostických postupech a možných příčinách mužské infertility.
Neplodnost
Vývoj spermií probíhá ve varleti, kde dochází k opakovanému dělení zárodečných buněk. Dozrávání spermií probíhá v nadvarleti. Doba potřebná pro vznik a vývoj spermií je přibližně 74 dní. Tedy z pohledu léčby neplodnosti jsou 2 měsíce minimální doba, kdy lze očekávat jakýkoli pozitivní efekt léčby či změny terapie.
Neplodnost je Světovou zdravotnickou organizací definována jako neschopnost ženy otěhotnět při pravidelném nechráněném pohlavním styku v horizontu 1 roku. Infertilita postihuje ve vyspělých zemích 15 % párů v plodném věku [6,7]. U poloviny infertilních párů bývá příčina infertility zjištěna na straně muže – tzv. andrologický faktor [8].
Základním vyšetřením ke zhodnocení fertilního potenciálu muže je tzv. spermiogram – nativní mikroskopické vyšetření čerstvého ejakulátu pomocí kalibrované komůrky [9]. V případě opakovaných odchylek ve zjištěných hodnotách (stanovuje se zejména koncentrace, pohyblivost a zastoupení morfologicky normálních spermií) či v případě sexuálních dysfunkcí (porucha erekce, ejakulace, morfologické abnormality) je vhodné vyšetření a eventuální léčba andrologem.
Andrologické vyšetření muže
Jak bylo zmíněno výše, základním vyšetřením v andrologii je spermiogram. Jelikož se však jedná o čistě morfologické vyšetření spermií, je vhodné doplnit spermiogram také o cytometrické vyšetření ejakulátu. Při něm se stanovuje přítomnost živých a tzv. apoptotických spermií, zjišťuje se, zda jsou v ejakulátu přítomny spermie s poškozeným akrozomem nebo spermie s fragmentovanou DNA [10].
Kromě spermií lze v ejakulátu detekovat i leukocyty, které mohou souviset s probíhajícím zánětem. V ejakulátu se stanovuje také přítomnost protilátek proti spermiím (MAR test), které mohou snížit či znemožnit pohyb spermií nebo mohou blokovat receptory potřebné pro interakci spermie s vajíčkem. Vyskytují se často u pacientů (i pacientek) s autoimunitními onemocněními (např. u pacientů s UC) [11].
Samotné urologicko-andrologické vyšetření muže spočívá v odběru osobní a rodinné anamnézy, palpačním a ultrazvukovém vyšetření urogenitálního traktu a v indikovaných případech je součástí také genetické vyšetření. Laboratorně je nutné vyloučit hormonální a infekční příčinu neplodnosti.
Z uvedeného přehledu je zřejmé, že jen na základě výsledku spermiogramu není možné posoudit fertilitu zdravého muže, natož pacienta s IBD. U pacientů vstupují do hry i další faktory, jako jsou aktuální zdravotní i psychický stav a účinek medikace.
Vliv léčiv na kvalitu ejakulátu
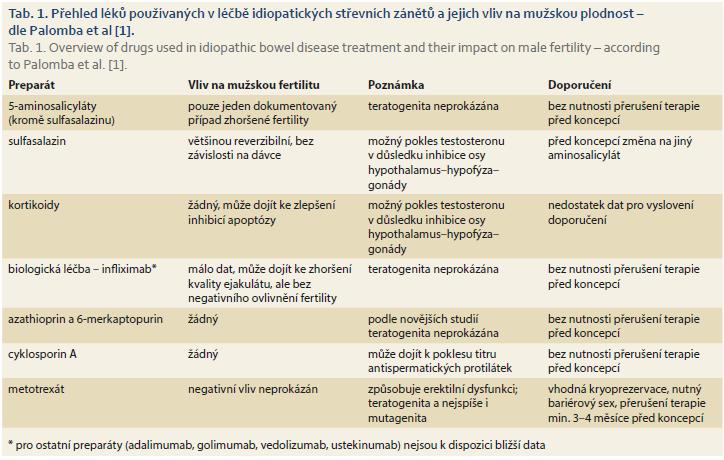
Farmakologická léčba ovlivňuje fertilitu mužů na několika úrovních [3]. Spermatogeneze může být ovlivněna alterací exokrinní funkce testes (spermatogonie a Sertoliho buňky). Negativní ovlivnění neurologických a hormonálních funkcí může vést k erektilní dysfunkci, poruše ejakulace nebo k poklesu libida. Některé léky mohou mít mutagenní a potenciálně teratogenní účinky (např. metotrexát) – v tomto případě je koncepce doporučena až po vysazení léčby zpravidla s několikaměsíčním odstupem. V následujícím přehledu uvádíme informace o lécích užívaných při léčbě pacientů s IBD (tab. 1), nicméně doporučujeme k prostudování i review Semet et al [3], ve kterém jsou shrnuty dostupné informace o používaných lécích s negativním účinkem na plodnost mužů.
5-aminosalicyláty– mesalazin, sulfasalazin
Sulfasalazin je po dosažení tračníku metabolizován střevními bakteriemi na dva aktivní metabolity, a sice sulfapyridin a mesalazin. Metabolit sulfapyridin reverzibilně zhoršuje koncentraci, pohyblivost i morfologii spermií, což bylo prokázáno u 60 % pacientů s IBD léčených sulfasalazinem [3,12]. Jako mechanizmus poškození je uváděna zvýšená tvorba reaktivních kyslíkových radikálů, ale teoreticky může docházet i k ovlivnění osy hypothalamus–hypofýza–gonády a ovlivnění sérové hladiny testosteronu [3]. Efekt nastává již po 2 měsících léčby a nezávisí na podávané dávce. Odeznění negativního účinku sulfasalazinu na tvorbu spermií lze očekávat v horizontu 2–3 měsíců od ukončení léčby, ale alterace spermiogeneze může být trvalá. V případě mesalazinu k negativnímu efektu na kvalitu spermií zpravidla nedochází, byl popisován pouze jeden případ dočasné oligozoospermie [3]. Je-li mesalazin potažen dibutylftalátem (Asacol®), byl pozorován v animálních studiích zvýšený výskyt urogenitálních malformací u mužských potomků. Uvedený teratogenní efekt sice nebyl v humánních studiích prokázán, ale z důvodu možného rozvoje předčasné puberty v důsledku expozice vysoké dávce dibutylftalátu, je vhodná změna za jiný 5-aminosalicylát [2].
Kortikosteroidy – prednizon, metylprednizolon
V případě kortikoidů – prednizon a metylprednizolon – není v současné době k dispozici dostatek kvalitních dat, ale nepředpokládá se, že by jejich užívání zhoršovalo tvorbu spermií [3]. Jejich účinek spočívá v inhibici apoptózy spermií, čímž ve výsledku mohou zvyšovat celkovou koncentraci spermií [13]. Při dlouhodobé kortikoterapii ve vysokých dávkách může dojít k inhibici hormonální osy hypothalamus–hypofýza–gonády mající za následek pokles sérové hladiny testosteronu [3].
Biologická léčba – terapeutické monoklonální protilátky
Biologická léčba patří mezi nejmodernější léčiva využívaná k léčbě autoimunitních onemocnění. U této skupiny léčiv je k dispozici nejméně informací o jejich účinku na fertilitu mužů. U pacientů s IBD, podobně jako u pacientů s revmatoidními onemocněními, se nejčastěji používají monoklonální protilátky blokující funkci tumor nekrotizující faktor alfa (TNFα), který je jedním z nejsilnějších prozánětlivých cytokinů v lidském organizmu.
Infliximab je chimérická monoklonální protilátka a adalimumab a golimumab jsou lidské monoklonální protilátky proti TNFα. U pacientů s CD byly zjištěny signifikantně lepší hodnoty pohyblivosti, koncentrace i morfologie spermií u pacientů léčených infliximabem než u pacientů bez anti-TNF léčby [14]. Zlepšení vitality a pohyblivosti spermií uvádí Puchner et al [15]. Jiná studie popisuje signifikantní zvýšení objemu ejakulátu po aplikaci infliximabu [16]. V této studii současně poklesla pohyblivost spermií při léčbě, ale celkový vliv léčby na fertilitu léčených mužů nebyl sledován. Vliv infliximabu na mužskou fertilitu byl sledován také u pacientů se spondylartritidou, u nichž aplikace protilátky nevedly ke zhoršení kvality spermií [14,17,18]. Na základě výsledků autoři doporučují anti-TNF terapii nepřerušovat, pokud pár usiluje o koncepci [19,20].
Puchner et al [15] sledovali, zda nemá anti-TNF léčba negativní efekt na vývoj plodu. Zaznamenáno bylo v šesti publikacích 60 případů, kdy byl otec léčen anti-TNF. Zdravotní stav potomků byl zaznamenán u 30 párů, v jedné studii nebyl sledován. Narodilo se 28 zdravých dětí, u dvou případů došlo k abortům, ale nikoli v souvislosti s léčbou [15].
Cytokin TNF-alfa má výrazně negativní účinek na spermie. Zvýšená hladina TNFα koreluje s horší pohyblivostí spermií [21]. V in vitro studii bylo ke spermiím přidáváno definované množství TNFα. Spermie in vitro inkubované s TNFα byly nejen méně pohyblivé než spermie bez přítomnosti cytokinu, ale byla zjištěna i nižší integrita jejich membrán a vyšší fragmentace DNA. Kvalita spermií inkubovaných s infliximabem a současně TNFα byla obdobná jako u spermií kontrolních [22]. Uvedený protektivní efekt infliximabu lze předpokládat i in vivo, neboť při systémové aplikaci bylo prokázáno jeho vylučování, byť v zanedbatelné koncentraci, do ejakulátu [21].
O vlivu adalimumabu a golimumabu na mužskou fertilitu nejsou k dispozici žádná data. S ohledem na stejný mechanizmu účinku lze však u obou protilátek očekávat obdobný efekt jako u infliximabu.
Mezi další užívané monoklonální protilátky patří vedolizumab, což je humanizovaná monoklonální protilátka proti integrinu α4β7, a ustekinumab, což je lidská monoklonální protilátka blokující působení prozánětlivých cytokinů IL-12 a IL-23. O vlivu vedolizumabu a ustekinumabu na mužskou fertilitu nejsou dostupná žádná data.
Testování monoklonálních protilátek je obecně limitováno skutečností, že jejich podání modelovým zvířatům vede často k produkci neutralizačních protilátek (tj. protilátek produkovaných zvířetem a namířených proti protilátkám terapeutickým). Přítomnost neutralizačních protilátek snižuje, až zcela potlačuje efekt monoklonálních protilátek. Pouze v souhrn údajů o léčivém přípravku vedolizumabu je zmíněna extrapolace z animální studie – jelikož se protilátka neváže na tkáně reprodukčních orgánů mužů a samců opic rodu Cynomolgus a u myší nebyla pozorována zhoršená fertilita, předpokládá se, že nedochází ani k ovlivnění mužské plodnosti.
Imunosupresiva – azathioprin, 6-merkaptopurin, cyklosporin A, metotrexát
Azathioprin je purinovým antimetabolitem a jeho imunosupresivní účinek spočívá v inhibici syntézy purinových bází, 6-merkaptopurin je jeho přirozeným metabolitem. Azathioprin sice nemá negativní účinek na spermiogenezi [2,23], ale byl popisován mutagenní a teratogenní účinek. Jiné recentní studie signifikantní mutagenní a teratogenní účinky azathioprinu zpochybňují [24], na základě čehož nejsou vyžadována žádná speciální opatření před plánovanou koncepcí [25].
Vliv kalcineurinového inhibitoru cyklosporinu A na mužskou fertilitu u pacientů s IBD nebyl studován. Z animálních studií je zřejmé poškození testikulární tkáně a pokles kvality spermií [26], což lze nejspíše kompenzovat zvýšeným příjmem antioxidantů [27]. Malé studie sledující vliv cyklosporinu A na mužskou fertilitu u imunosuprimovaných pacientů z jiných důvodů než IBD neprokázaly zhoršení spermiogramu těchto mužů [28] a byl dokonce pozorován pokles titru antispermatických protilátek v séru [29]. Na základě těchto skutečností není vysazení cyklosporinu A před plánovanou koncepcí obecně vyžadováno.
Metotrexát je antimetabolit kyseliny listové s mutagenním a nejspíše i teratogenním efektem. Jelikož je metotrexát zřídka užíván v monoterapii, je dat blíže charakterizujících jeho účinky nedostatek. Názory na jeho negativní vliv na spermiogenezi nejsou jednotné, ale v porovnání s ostatními preparáty používanými v léčbě IBD je nejčastěji doprovázen erektilní dysfunkcí. S ohledem na jeho dlouhý biologický poločas je nutné ho vysadit min. 3–6 měsíců před plánovanou koncepcí [1–3]. Před zahájením terapie metotrexátem je vhodné zvážit kryoprezervaci spermatu, neboť léčba může mít genotoxický efekt, který se může projevit na kvalitě zárodečných buněk.
V případě známého teratogenního účinku molekuly, jako je tomu právě u metotrexátu, je nutné v graviditě dodržovat zásady bariérové kontracepce, neboť se léčivo může dostávat do seminální tekutiny, čímž vzniká riziko přestupu látky přes cervikální hlen s negativním ovlivněním vývoje plodu [1].
Spermie jako biomarker zdravotního stavu mužů
Spermie patří mezi velmi citlivé biomarkery zdravotního stavu mužů [30,31]. U zdravého muže jsou kvalitní a v dostatečném počtu, s horším zdravotním stavem či při stresu dochází k poklesu jejich kvality, ale i k poklesu kvality sexuálních funkcí. Mezi významné rizikové faktory patří vyšší věk, nadváha/obezita, špatně kontrolovaný diabetes, hypertenze, metabolický syndrom, ale i kouření, stres, nedostatečný pohyb a přehřívání reprodukčních orgánů [31,32].
Diskuze
Se zlepšující se léčbou a potažmo prognózou do nedávna závažných onemocnění se do popředí zájmu lékařů i pacientů dostávají aspekty, které byly dříve opomíjeny. Zmíněný posun je nejvíce patrný v souvislosti s onkologickými onemocněními, ačkoli ani v případě IBD tomu jistě není jinak. Idiopatické střevní záněty postihují velmi často mladé muže v reprodukčním věku. Sice v období exacerbace onemocnění je jejich prvořadým zájmem zlepšit zdravotní stav a zvládnout ataku, nicméně v období remise je u řady z nich zjevná snaha vést normální život vč. založení rodiny.
Uvedený trend není ničím novým, již v roce 1943 americký psycholog Abraham Maslow publikoval svou hierarchii potřeb, obvykle zobrazovanou jako pyramidu, kdy postuloval, že úspěšnou realizací nižších etáží začínajících u základních fyziologických funkcí je možné postupně stoupat až po samotný vrchol oné pyramidy reprezentovaný seberealizací, a to vč. naplnění reprodukční role [33].
Problematika sexuality, respektive reprodukce, bývá pacienty i samotnými zdravotníky opomíjena. Příčinou je jak neznalost, tak i stud na jedné či obou stranách [34]. Při efektivitě současných terapeutických možností IBD je však nutné na reprodukční záměr těchto pacientů nahlížet jako na zcela legitimní požadavek a, je-li to možné, přizpůsobit této potřebě i další léčbu a podat potřebné informace.
V průběhu andrologické léčby lze kvalitu ejakulátu zlepšit, ale ne vždy je to možné. U pacientů s IBD lze předpokládat, že jejich plodnost závisí na aktuálním zdravotním stavu a bude se lišit v době remise či naopak relapsu střevního onemocnění. Je pravděpodobné, že u mladých mužů s IBD se vyskytují období, kdy je kvalita ejakulátu v normě a je možná spontánní koncepce. V případě exacerbace onemocnění lze očekávat výrazně zhoršenou kvalitu ejakulátu, která navíc bude dále alterována některými léky používanými k léčbě IBD. Preventivním řešením může být kryoprezervace spermií v období, kdy je pacient v nejlepším zdravotním stavu. Tato možnost sice není v současnosti hrazena ze zdravotního pojištění, nicméně za finanční spoluúčasti pacienta je jistě realizovatelná.
V každém případě je třeba další výzkum této problematiky, který se zaměří zejména na vliv biologické léčby na fertilitu mužů a zdraví narozených dětí. Léčba neplodných pacientů s IBD je do značné míry možná, ale úspěchu bude dosaženo při dobré spolupráci androloga s ošetřujícím gastroenterologem a případně i s klinickým imunologem.
Závěr
U autoimunitních onemocnění, IBD nevyjímaje, dochází ke snížení kvality spermií, a to jak vlivem aktivity samotného onemocnění, tak v důsledku použité léčby. Pacienti s IBD jsou diagnostikováni zpravidla v mladém reprodukčním věku. Jejich reprodukční záměr je třeba považovat za zcela legitimní, byť existuje jisté riziko, že onemocněním mohou být postiženi i jejich potomci. Uvedený přehled může oslovit nejen gastroenterology, ale také praktické lékaře, gynekology či urology, na které se pacienti v dané problematice mohou obracet.
Doručeno/Submitted: 11. 1. 2019
Přijato/Accepted: 19. 2. 2019
MUDr. Jan Novák
Urologická klinika1. LF UK a VFN v Praze
Ke Karlovu 6
128 00 Praha 2
jan.novak3@vfn.cz
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Palomba S, Sereni G, Falbo A et al. Inflammatory bowel diseases and human reproduction: a comprehensive evidence-based review. World J Gastroenterol 2014; 20 (23): 7123–7136. doi: 10.3748/wjg.v20.i23.7123.
2. van der Woude CJ, Ardizzone S, Bengtson MB et al. The second European evidenced-based consensus on reproduction and pregnancy in inflammatory bowel disease. J Crohns Colitis 2015; 9 (2): 107–124. doi: 10.1093/ecco-jcc/jju006.
3. Semet M, Paci M, Saïas-Magnan J et al. The impact of drugs on male fertility: a review. Andrology 2017; 5 (4): 640–663. doi: 10.1111/andr.12366.
4. Mountifield R, Bampton P, Prosser R et al. Fear and fertility in inflammatory bowel disease: a mismatch of perception and reality affects family planning decisions. Inflamm Bowel Dis 2009; 15 (5): 720–725. doi: 10.1002/ibd.20839.
5. Tavernier N, Fumery M, Peyrin-Biroulet L et al. Systematic review: fertility in non-surgically treated inflammatory bowel disease. Aliment Pharmacol Ther 2013; 38 (8): 847–853. doi: 10.1111/apt.12478.
6. Agarwal A, Mulgund A, Hamada A et al. A unique view on male infertility around the globe. Reprod Biol Endocrinol 2015; 13: 37. doi: 10.1186/s12958-015-0032-1.
7. Jungwirth A, Giwercman A, Tournaye H et al. European Association of Urology guidelines on Male Infertility: the 2012 update. Eur Urol 2012; 62 (2): 324–332. doi: 10.1016/j.eururo.2012.04.048.
8. Sharlip ID, Jarow JP, Belker AM et al. Best practice policies for male infertility. Fertil Steril 2002; 77 (5): 873–882.
9. World Health Organization. WHO laboratory manual for the examination and processing of human semen. 5th ed. [online]. Available from: https: //apps.who.int/iris/bitstream/handle/10665/44261/9789241547789_eng.pdf; jsessionid=F8BAC2793E1EA2A96C1D7A14E67D93DB?sequence=1.
10. Krátká Z, Luxová Š, Vik V. Využití průtokové cytometrie pro stanovení kvality ejakulátu u mužů s poruchou reprodukce. Ces Urol 2017; 21 (4): 289–298.
11. Dimitrova D, Kalaydjiev S, Mendizova A et al. Circulating antibodies to human spermatozoa in patients with ulcerative colitis. Fertil Steril 2005; 84 (5): 1533–1535. doi: 10.1016/j.fertnstert.2005.05.041.
12. O’Moráin C, Smethurst P, Doré CJ et al. Reversible male infertility due to sulphasalazine: studies in man and rat. Gut 1984; 25 (10): 1078–1084. doi: 10.1136/gut.25.10. 1078.
13. Mogilner J, Elenberg Y, Lurie M et al. Effect of dexamethasone on germ cell apoptosis in the contralateral testis after testicular ischemia−reperfusion injury in the rat. Fertil Steril 2006; 85 (Suppl 1): 1111–1117. doi: 10.1016/j.fertnstert.2005.10.021.
14. Valer P, Algaba A, Santos D et al. Evaluation of the quality of semen and sexual function in men with inflammatory bowel disease. Inflamm Bowel Dis 2017; 23 (7): 1144–1153. doi: 10.1097/MIB.0000000000001081.
15. Puchner R, Danninger K, Puchner A et al. Impact of TNF-blocking agents on male sperm characteristics and pregnancy outcomes in fathers exposed to TNF-blocking agents at time of conception. Clin Exp Rheumatol 2012; 30 (5): 765–767.
16. Mahadevan U, Terdiman JP, Aron J et al. Infliximab and semen quality in men with inflammatory bowel disease. Inflamm Bowel Dis 2005; 11 (4): 395–399.
17. Saougou I, Markatseli TE, Papagoras C et al. Fertility in male patients with seronegative spondyloarthropathies treated with infliximab. Joint Bone Spine 2013; 80 (1): 34–37. doi: 10.1016/j.jbspin.2012.03.004.
18. Micu MC, Micu R, Surd S et al. TNF-α inhibitors do not impair sperm quality in males with ankylosing spondylitis after short-term or long-term treatment. Rheumatology 2014; 53 (7): 1250–1255. doi: 10.1093/rheumatology/keu007.
19. Villiger PM, Caliezi G, Cottin V et al. Effects of TNF antagonists on sperm characteristics in patients with spondyloarthritis. Ann Rheum Dis 2010; 69 (10): 1842–1844. doi: 10.1136/ard. 2009.127423.
20. Ramonda R, Foresta C, Ortolan A et al. Influence of tumor necrosis factor α inhibitors on testicular function and semen in spondyloarthritis patients. Fertil Steril 2014; 101 (2): 359–365. doi: 10.1016/j.fertnstert.2013.10.048.
21. Grosen A, Bungum M, Christensen LA et al. Semen quality and sperm DNA Integrity in patients with severe active inflammatory bowel disease and effects of tumour necrosis factor-alpha inhibitors. J Crohns Colitis 2018. doi: 10.1093/ecco-jcc/jjy198.
22. Said TM, Agarwal A, Falcone T et al. Infliximab may reverse the toxic effects induced by tumor necrosis factor alpha in human spermatozoa: an in vitro model. Fertil Steril 2005; 83 (6): 1665–1673. doi: 10.1016/j.fertnstert.2004.11.068.
23. Dejaco C, Mittermaier C, Reinisch W et al. Azathioprine treatment and male fertility in inflammatory bowel disease. Gastroenterology 2001; 121 (5): 1048–1053.
24. Leroy C, Rigot JM, Leroy M et al. Immunosuppressive drugs and fertility. Orphanet J Rare Dis 2015; 10: 136. doi: 10.1186/ s13023-015-0332-8.
25. Palomba S, Sereni G, Falbo A et al. Inflammatory bowel diseases and human reproduction: a comprehensive evidence-based review. World J Gastroenterol 2014; 20 (23): 7123–7136. doi: 10.3748/wjg.v20.i23.7123.
26. Masuda H, Fujihira S, Ueno H et al. Ultrastructural study on cytotoxic effects of cyclosporine A in spermiogenesis in rats. Med Electron Microsc 2003; 36 (3): 183–191. doi: 10.1007/s00795-003-0213-4.
27. Türk G, Ateşşahin A, Sönmez M et al. Lycopene protects against cyclosporine A-induced testicular toxicity in rats. Theriogenology 2007; 67 (4): 778–785. doi: 10.1016/j.theriogenology.2006.10.013.
28. Bouloux PM, Wass JA, Parslow JM et al. Effect of cyclosporin A in male autoimmune infertility. Fertil Steril 1986; 46 (1): 81–85.
29. Sakamoto Y, Matsumoto T, Kumazawa J. Cell-mediated autoimmune response to testis induced by bilateral testicular injury can be suppressed by cyclosporin A. J Urol 1998; 159 (5): 1735–1740. doi: 0.1097/00005392-199805000-00103.
30. Latif T, Kold Jensen T, Mehlsen J et al. Semen quality as a predictor of subsequent morbidity: a danish cohort study of 4,712 men with long-term follow-up. Am J Epidemiol 2017; 186 (8): 910–917. doi: 10.1093/aje/kwx067.
31. Omu AE. Sperm parameters: paradigmatic index of good health and longevity. Med Princ Pract 2013; 22 (Suppl 1): 30–42. doi: 10.1159/000354208.
32. Kobayashi H, Tamura K, Tai T et al. Semen cryopreservation as an oncofertility treatment in 122 Japanese men with cancer: a decade-long study. Reprod Med Biol 2017; 16 (4): 320–324. doi: 10.1002/rmb2.12044.
33. Maslow AH. A theory of human motivation. Psychol Rev 1943; 50 (4): 370–396. doi: 10.1037/h0054346.
34. Šrámková T. Sexuologie pro zdravotníky. Praha: Galén 2015.