Endoskopický duodenojejunální bypass (EndoBarrier®) jako nový terapeutický přístup u obézních diabetiků 2. typu – efektivita a faktory predikující optimální efekt
Marek Beneš Orcid.org 1, Tomáš Hucl Orcid.org 1, Pavel Drastich Orcid.org 1, Radan Keil Orcid.org 2, Zuzana Vlasáková Orcid.org 3, Tereza Pelikánová Orcid.org 3, Petra Kaválková4, Miloš Mráz5, Zdeňka Lacinová5,6, Martin Haluzík Orcid.org 4,6, Julius Špičák Orcid.org 1
+ Pracoviště
Souhrn
Úvod: Obezita je v současné době celosvětovou pandemií. V léčbě obezity a metabolického syndromu se osvědčila bariatrická chirurgie – zejména gastrický bypass, avšak stále s vysokým rizikem morbidity a nezanedbatelným procentem mortality. Tato rizika může eliminovat endoskopická alternativa – endoskopický duodenojejunální bypass (DJBL) EndoBarrier® (GI Dynamics). Metody a soubor: Do prospektivní multicentrické studie jsme zařadili 20 pacientů, obézních (body mass index (BMI) nad 30) diabetiků 2. typu se vstupním BMI 41,9 ± 1,0 kg/ m2 a glykovaným hemoglobinem (HbA1c) 73,5 ± 4,46 mmol/mol. Pacienti měli komplexní bariatrickou péči profesionálním týmem a byli 10 měsíců léčeni DJBL. Sledovali jsme klinický efekt DJBL a faktory ovlivňující efekt léčby. Výsledky: Deset měsíců léčby DJBL vedlo k významné redukci tělesné hmotnosti (119,56 ± 3,65 vs. 130,3 ± 3,6 kg bazálně; p < 0,05), BMI (38,3 ± 1,01 vs. 41,9 ± 1,0 kg/ m2; p < 0,05), snížení nadměrné hmotnosti o 23 % a zlepšení glykemie nalačno (8,5 ± 0,5 vs. 11,9 ± 0,83 mmol; p < 0,05) i dlouhodobé glykemické kompenzace (HbA1c 56,5 ± 3,28 vs. 73,35 ± 4,46 mmol/mol; p < 0,05). Implantace DJBL měla za následek významné zlepšení lipidového profilu – celkový cholesterol 4,1 ± 0,2 vs. 4,7 ± 0,15 mmol/l bazálně; p < 0,05; LDL cholesterol 2,4 ± 0,12 vs. 2,8 ± 0,2 mmol/l; p < 0,05. Mírné bolesti do 14 dnů po implantaci se vyskytly u 72 % pacientů, do 30 dnů u 33 % a u 10 % v pozdějším období. Iniciálně nižší tělesná hmotnost, nižší výška těla a distální pozice kotvy DJBL byly identifikovány jako prediktory vyššího výskytu pooperační bolesti, avšak současně vyššího efektu DJBL. Závěr: DJBL je bezpečnou a účinnou alternativou chirurgických bariatrických metod v terapii obezity a metabolického syndromu. Nižší iniciální hmotnost a nižší tělesný vzrůst jsou prediktory vyššího efektu terapie DJBL.
Klíčová slova
EndoBarrier, bariatrická endoskopie, metabolický syndromÚvod
V posledních několika desetiletích jsme svědky celosvětového exponenciálního nárůstu prevalence obezity. Světová zdravotnická organizace (WHO – World Health Organization) definuje obezitu jako stav nadměrného nahromadění tělesného tuku, který přímo ohrožuje zdraví pacienta a je spojen se závažnými komorbiditami. Podle výsledků průzkumu National Health and Nutrition Examination Survey byla ze všech států USA hlášena alarmující prevalence obezity nad 20 % a v současnosti trpí 68,3 % americké populace buď nadváhou, nebo přímo obezitou. Morbidní obezita je v USA každoročně příčinou 300 000 úmrtí a zavádění nových termínů jako „superobezita“ či „super-superobezita“ pouze potvrzuje závažnost situace [1–3]. Chronická onemocnění, u nichž je základní příčinou právě obezita, způsobila v první dekádě tohoto století v západním světě více než 60 % z celkové mortality [1]. Nejzávažnější z chronických chorob spojených s obezitou je diabetes mellitus. Předpokládáme, že do roku 2025 bude na světě 333 mil. diabetiků, to je o 50 mil. více než nyní. V ČR bude v roce 2025 více než 1 mil. diabetiků, tedy o 250 000 více než nyní. Léčba onemocnění vztahujících se k obezitě nemůže být dostatečně účinná bez její redukce. Naopak účinné snížení nadváhy významně ovlivňuje s obezitou spojená onemocnění, přičemž ovšem hypotetické křivky vývoje redukce váhy a souvisejících chorob nejsou symetrické. Existují velmi různé léčebné postupy, které však ne vždy naplňují Fobi-Baltasar kritéria pro optimální léčbu – bezpečnost (mortalita pod 1 %, morbidita pod 10 %), reprodukovatelnost, jistotu nezhoršení kvality života (QoL – quality of life), do- statek dat z literatury – nejlépe metaanalýz, minimum nežádoucích účinků a reverzibilitu.
Dietní a farmakologické intervence sice mohou být krátkodobě účinné, ale trvalého snížení tělesné hmotnosti se dosahuje v méně než 5 % případů [4]. Nejúčinnější postup pro dosažení dlouhodobější odpovědi představují i nadále chirurgické bariatrické výkony [5]. I když se dnes dává přednost laparoskopickým výkonům, dosahuje celková mortalita u těchto výkonů podle některých údajů až 2 % [6–8].
Endoskopické intervence zaměřené na snížení hmotnosti jsou potenciálně méně invazivní, bezpečnější, reverzibilní a také méně nákladné. Současně lze endoskopické výkony provádět i u pacientů, kteří nejsou pro chirurgický výkon v celkové anestezii vhodní, což bývá řada obézních polymorbidních pacientů. Cílem současných chirurgických a endoskopických technik není pouze léčba obezity, ale také jejích metabolických komplikací, především diabetu mellitu 2. typu (DM2T). Z toho důvodu se některými autory doporučuje spíše než bariatrie nazývat tento obor metabolicko-bariatrickou chirurgií [9,10]. Z endoskopických metod lze považovat za metabolicky-bariatrickou techniku pouze endoskopický duodenojejunální bypass (DJBL – duodenal-jejunal bypass liner) EndoBarrier® (GI Dynamics Inc., Lexington, MA, USA). Zásadní otázkou zůstává účinnost endoskopických bariatrických intervencí. Výsledky jednotlivých studií je nutno interpretovat se značnou zdrženlivostí, neboť jsou zatíženy metodickými nedostatky. Výrazný vliv na výsledky studií (hlavně u nerandomizovaných) mají i další léčebná opatření, mezi které patří např. nutriční intervence, dodržování předepsaného jídelního režimu či cvičení. Nejčastějším sledovaným parametrem účinku léčby je procentuální snížení nadměrné hmotnosti (%EWL – percent- age excess weight loss). Nadměrná hmotnost je rozdíl mezi pacientovou hmotností a průměrnou hmotností standardního jedince s hodnotou body mass index (BMI) 25. Parametr %EWL vyjadřuje pokles hmotnosti dosažené po bariatrické intervenci a vypočítané jako procento z nadměrné hmotnosti před intervencí [8]. Cílem naší prospektivní studie bylo zhodnotit bezpečnost a efektivitu nového systému DJBL analýzou předem definovaných endoskopických a metabolických parametrů.
Metodika a soubor
Prospektivní, multicentrické studie se účastnila tři diabetologická centra (IKEM, FN Motol a VFN) a dvě endoskopická centra (IKEM, FN Motol). Po podepsání informovaného souhlasu jsme zařadili 20 pacientů – obézních (BMI nad 30) diabetiků 2. typu starších 18 let a mladších 65 let průměrného věku 51,3 ± 2,1 roku se vstupním BMI 41,92 ± 1,0 kg/m2 a glykovaným hemoglobinem (HbA1x;c) 73,35 ± 4,46 mmol/mol. Pacienti měli komplexní obezitologickou léčbu (diabetolog, psycholog a dietní poradce) a dále 10 měsíců terapii DJBL. Všichni pacienti byli vyšetřeni vstupně před zavedením DJBL (návštěva 1), jeden měsíc (návštěva 2), šest měsíců (návštěva 3) a 10 měsíců po zavedení DJBL (návštěva 4).
Všechny implantace DJBL byly provedeny endoskopy Olympus GIF 190 (Olympus, Tokyo, Japonsko) na rentgenovém (RTG) sále. V IKEM bylo léčeno 18 pacientů, dva ve FN Motol. Ve všech případech řídil analgosedaci či anestezii anesteziolog. Hlavními rozhodovacími kritérii mezi zvolením analgosedace a/nebo celkové anestezie byla hmotnost pacienta (nad 150 kg celková anestezie s tracheální intubací) a ASA klasifikace. DJBL EndoBarrier® se skládá z poly-flouro-uretanového rukávu dlouhého 60 cm, který je připevněný na nitinolové kotvě. Kotva má tvar krátkého samoexpandibilního metalického stentu opatřeného po obvodu krátkými trny, kterými se po otevření zachytí v bulbu duodena. Součástí systému DJBL je zaváděcí katetr s několika ovládacími táhly a kapsle, která slouží jako transportní modul komprimované kotvy a složeného rukávu (obr. 1). Implantace DJBS začíná zavedením vodicího drátu do jejuna, po drátu je pod RTG kontrolou zaveden DJBS systém do pyloru a dále do bulbu duodena, kde pod RTG a endoskopickou kontrolou dojde k vysunutí rukávu a otevření kotvy z transportní kapsle. Kotvu lze do bulbu duodena umístit buď za pylorus (proximální pozice), do střední části bulbu, nebo do výtokové části bulbu duodena (distální pozice). Stejně tak explantace DJBL vyžaduje RTG sál a asistenci anesteziologa. Extrakční instrumentárium zahrnuje speciální průhledný „trychtýřek“ (cap) nasazený na konci endoskopu a háček zavedený bioptickým kanálem, kterým se zachytí steh provlečený kotvou a zatáhne do endoskopu, čímž dojde ke stažení kotvy, která se posléze vsune do trychtýřku, a celý DJBL se tak bezpečně extrahuje.
Cílem studie bylo posoudit bezpečnost a klinickou účinnost DJBL. Během endoskopických výkonů a v době terapie jsme zaznamenávali řadu dat k následné analýze – dobu výkonu, pozice kotvy – umístění a rozvinutí kotvy DJBL v bulbu (pozice proximální, střední a distální), způsob sedace pacienta, klasifikace bolesti (vizuální analogová škála 14 dnů, 1–2 měsíce a 8–10 měsíců po implantaci) a klasifikace QoL – za 14 dnů po implantaci, 1–2 měsíce a 8–10 měsíců po implantaci pomocí dotazníku QoL SF 36. V rámci protokolu bylo u všech zařazených pacientů při všech návštěvách provedeno antropometrické vyšetření a krevní odběry ke stanovení biochemických a metabolických parametrů (krevní obraz, jaterní testy, glykemie, HbA1c, lipidový profil, minerály). Ke statistickým analýzám byl použit program SigmaStat software (Jandel Scientific, San Rafael, CA). Výsledky jsou vyjádřeny jako průměr ± standardní odchylka průměru.
Výsledky
Efekt DJBL
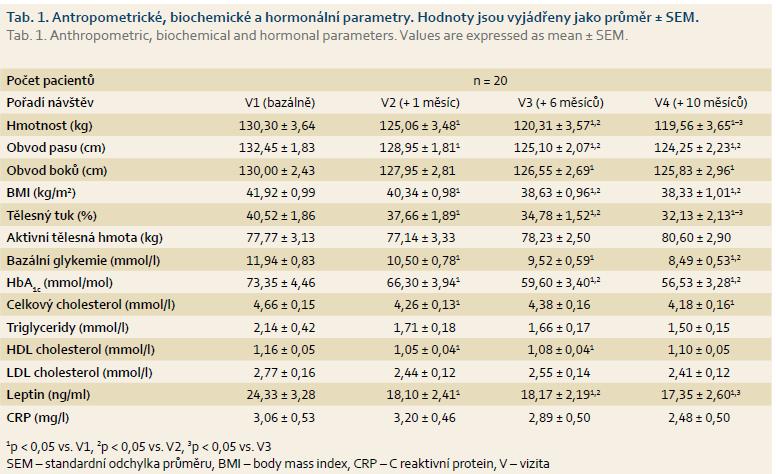
Deset měsíců léčby DJBL vedlo k významné redukci tělesné hmotnosti (119,56 ± 3,65 po léčbě vs. 130,30 ± ± 3,64 kg před léčbou; p < 0,05), BMI (38,33 ± 1,01 kg/m2 po léčbě vs. 41,92 ± ± 1,00 kg/m2 před léčbou; p < 0,05) a EWL dosáhl 23 %. Zaznamenali jsme zlepšení glykemie nalačno (8,49 ± ± 0,53 po léčbě vs. 11,94 ± 0,83 mmol/l před léčbou; p < 0,05) i dlouhodobé glykemické kompenzace (HbA1c 56,53 ± ± 3,28 po léčbě vs. 73,35 ± 4,46 mmol/mol před léčbou; p < 0,05). Implantace DJBL měla rovněž za následek významné zlepšení lipidového profilu (celkový cholesterol 4,18 ± 0,16 po léčbě vs. 4,66 ± 0,15 mmol/l před léčbou; p < 0,05; LDL 2,41 ± 0,12 vs. 2,77 ± 0,16 mmol/l; p < 0,05), pokles subklinického zánětu měřeného pomocí změn hladin C reaktivního proteinu (CRP) měřených vysoce senzitivní metodou (hsCRP 2,48 ± 0,40 po léčbě vs. 3,06 ± 0,53 mg/l před léčbou; p < 0,05) a leptinu (17,35 ± 2,60 po léčbě vs. 24,33 ± 3,28 před léčbou). Výsledky shrnuje tab. 1.
Endoskopické výsledky a prediktory efektivity
DJBL jsme implantovali celkem 20 pa- cientům, všechny výkony byly po technické stránce úspěšné. V celkové anestezii vč. tracheální intubace bylo při implantaci 17 pacientů, tři pacienti měli výkon v analgosedaci kombinací propofolu a opiátu. Ani u jednoho pacienta nebylo nutno konvertovat během výkonu z analgosedace na kompletní anestezii s tracheální intubací z důvodu komplikace během výkonu či zhoršení ventilačních parametrů. Průměrná doba implantace byla 18 min (6–68 min). Pacienti po výkonu a po kontrole anesteziologem opustili operační sál (průměrná doba od ukončení výkonu do opuštění operačního sálu byla 17 min). U čtyř pacientů byla nutná dvoudenní hospitalizace kvůli nauzee, zvracení či kontrole glykemií, ostatní pacienti byli propuštěni následující den po výkonu. Po 10 měsících (± 8 dní) léčby byla provedena extrakce. Průměrná doba extrakce byla 15 min (6–66 min). Všechny extrakce byly technicky úspěšné. V průběhu projektu jsme nezaznamenali úmrtí spojené s DJBL ani žádnou závažnou komplikaci. U pěti pacientů byla indikována neplánovaná endoskopie pro abdominální bolesti, dyspepsii a podezření na melénu. Klinicky nezávažné migrace kotvy (distální posun) nebyly provázeny obtížemi a byly diagnostikovány až při explantaci u čtyř pacientů.
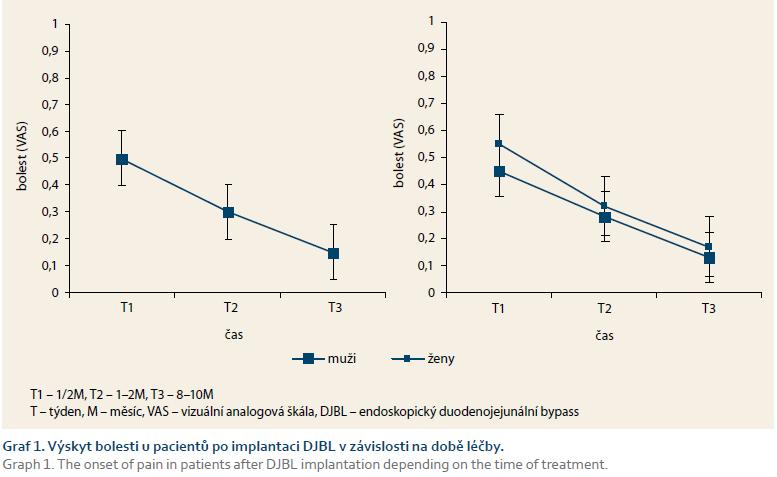
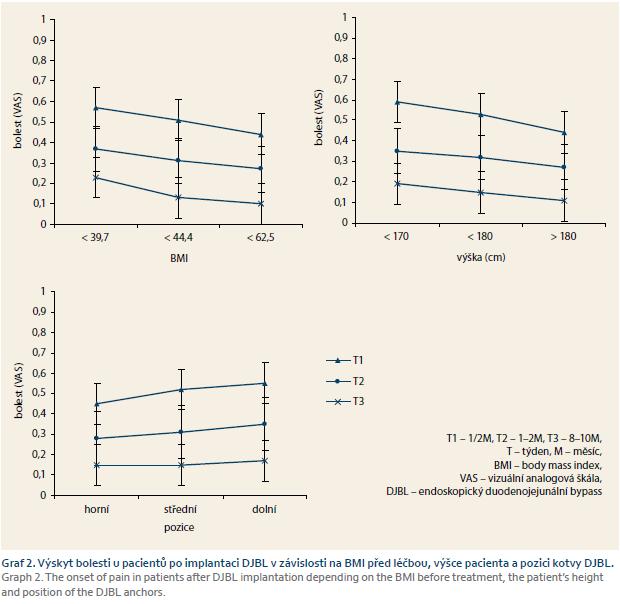
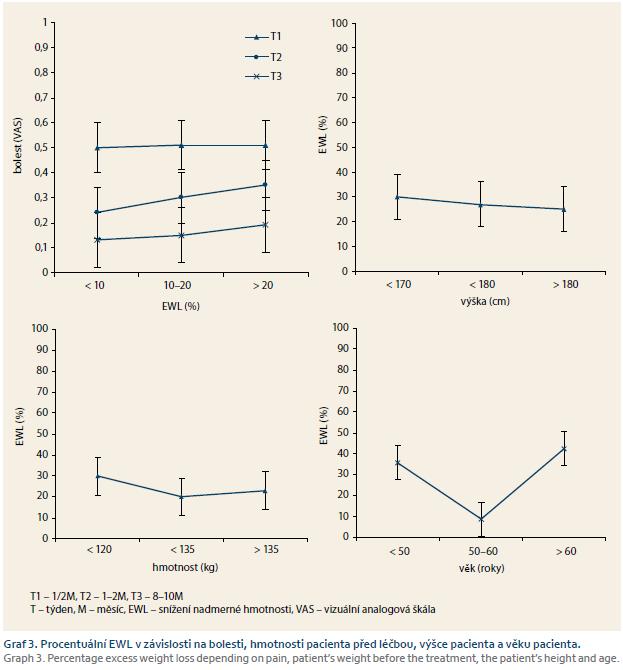
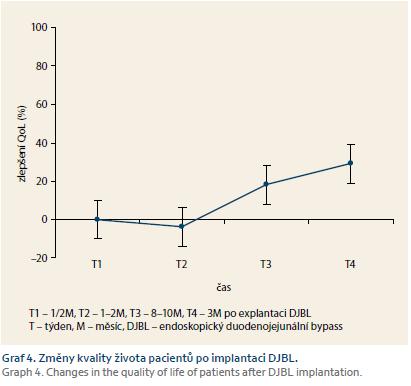
Výskyt bolesti jako nejčastějšího nežádoucího účinku zavedení DJBL klesal v čase a byl mírně vyšší u žen (graf 1). Nejčastějšími stížnostmi byly pocity na zvracení po objemnějším pokrmu, říhání a tlakové bolesti při fyzické aktivitě. Míra bolesti nebyla u žádného pacienta taková, aby vyžadovala předčasnou extrakci. Analýza vztahu mezi bolestí a iniciální hmotností a výškou pacienta je zobrazena na grafu 2. Prokázali jsme, že menší vzrůst a nižší iniciální hmotnost pacientů byly rizikové faktory bolesti. Dalším sledovaným údajem byla pozice kotvy po implantaci a její možný vliv na pooperační pocity bolesti. Distální pozice kotvy byla spojená s výraznější bolestí, a to nejen v časné poimplantační době, ale v druhé polovině léčebné periody (graf 2). Distální pozice kotvy byla také spojena s vyšším rizikem migrace. Klinicky významná migrace kotvy, a tím i možné omezení funkce systému DJBL (tzn. migrace pod Vaterskou papilu), se v našem léčebné skupině nevyskytla, ale u čtyř pacientů jsme zaznamenali při extrakci „nevýznamný“ posun kotvy distálně, tzn. nedosahující k Vaterské papile, přičemž u všech těchto nemocných byla kotva iniciálně umístěna distálně. Na druhou stranu, extrakční čas u pacientů s distální pozicí kotvy byl průměrně 9 min, což byla signifikantně nižší doba než celkový extrakční čas. Pacienti, u kterých byl během implantace DJBL vyšší výskyt bolestí, vykázali výsledně vyšší finální %EWL, rozdíl však nebyl statisticky významný (graf 3). Pacienti s nižší původní hmotností a pacienti nižšího vzrůstu dosáhli po léčbě vyšších hodnot %EWL, rozdíl také nebyl statisticky významný. Křivka představující vztah %EWL a věk pacientů ukázala, že vyššího %EWL dosáhli pacienti na obou věkových pólech v porovnání s průměrem kolem 55 let věku. Výsledky analýzy QoL znázorňuje graf 4. Pacienti v průběhu terapie DJBL, po mírném zhoršení v prvních měsících, vykazovali signifikantní nárůst QoL.
Diskuze
Léčba obezity je komplexní problém zahrnující širokou škálu metod, od úpravy diety přes farmakoterapii až po léčbu chirurgickou a endoskopickou. Zlatým standardem a prakticky jedinou metodou s prokázanou dlouhodobou účinností u pacientů s vyššími stupni obezity je stále chirurgická léčba, která vede podle jednotlivých studií k výraznému poklesu hmotnosti (EWL 20–50 %) [4–6]. Bariatrická chirurgie však hlavně nabízí prověřené metody splňující kritéria bariatricko-metabolických výkonů, tzn. výkony zajišťující nejen pokles hmotnosti, ale i zlepšení parametrů metabolického syndromu, zejména glukózovou homeostázu [4]. Nejužívanější z těchto metod – gastrický bypass a biliopankreatická diverze – svým mohutným antidiabetickým efektem projevujícím se již v řádu dní po výkonu podporují teorii příznivého účinku vynechání proximální části tenkého střeva z průchodu potravy (intestinal deviation, re-routing) na metabolizmus glukózy, další součásti metabolického syndromu, ale také např. na steatózu jater, a to nezávisle na účinku ve smyslu snižování hmotnosti [4]. Dle jednotlivých studií pacienti po roce od bariatrické operace typu gastrického bypassu dosahují poklesu HbA1c o 19–25 mmol/mol a EWL až o 38 % [5]. Zdá se, že principem léčby diabetu je zde tzv. teorie zadního střeva, kdy rychlý průchod energeticky bohaté tráveniny do distálních částí tenkého střeva stimuluje produkci tzv. inkretinů (glukagon like peptid 1 – GLP 1, YY peptid). Jedná se o hormony produkované enterocyty ilea, které mají hypoglykemizující účinky, zvyšují senzitivitu tkání k inzulinu a snižují sekreci hyperglykemizujících hormonů, jako je např. glukóza dependentní inzulinotropní peptid. Na pozitivních účincích se jistě může podílet i vynechání proximální části tenkého střeva z kontaktu s potravou, ke kterému po gastrickém bypassu dochází.
Pacienti indikovaní k bariatricko-metabolickým výkonům jsou ve většině případů závažně interně nemocní s vysokým anesteziologickým rizikem. Chirurgické výkony typu výše jmenovaných „re-routing“ operací jsou po technické stránce poměrně komplikované a pooperační morbidita a mortalita nejsou zanedbatelné [5]. Bariatrická chirurgie proto nabízí další typy bariatrických výkonů, které jsou méně komplikované a pro pacienta méně zatěžující, jako např. plikace žaludku, bandáž žaludku či implantace stimulátorů kontraperistaltiky. Tyto výkony ovšem na rozdíl od gastrického bypassu či biliopankreatické diverze prakticky neovlivňují metabolické parametry nad rámec snížení hmotnosti.
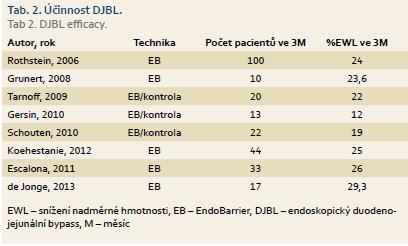
Alternativou chirurgické bariatrie mohou být podobně jako v jiných oblastech metody endoskopické, jejichž potenciální výhodou je reverzibilita, menší perioperační zátěž, a tím i morbidita a mortalita a nižší náklady. Většina endoskopických výkonů typu intragastrických balonů či endoskopických plikací žaludku ovšem nesplňuje kritéria bariatricko-metabolických metod. První a zatím jedinou standardně užívanou metodou typu endoskopické bariatricko-metabolické operace je gastrointestinální vložka – EndoBarrier® (GI Dynamics Inc., Lexington, MA, USA). Jedná se o zařízení na principu plastikového rukávce přemosťujícího duodenum a jejunum a utvářejícího tím duodeno-jejunální bypass (duodenojejunal bypass sleeve). Unikátní efekt této metody na snížení hmotnosti a úpravu glukózové homeostázy je do značné míry srovnatelný s chirurgickým gastrickým bypassem. Dochází mimo jiné také ke stimulaci produkce tzv. inkretinů (GLP 1). Stimulace sekrece inkretinů je však jen jeden z principů funkce DJBS, neméně důležitým efektem je mechanické zpomalení evakuace žaludku, redukce vlivu trávicích enzymů na tráveninu a stimulace produkce hormonů sytosti. Výsledky pilotní studie s tímto zařízením publikovali Rodriguez-Grunert et al [11] již v roce 2008, kteří zařadili 12 pacientů; u všech bylo zařízení úspěšně umístěno a 10 (83,3 %) dosáhlo plánovaného konce 12týdenní studie. U dvou bylo nutno zařízení kvůli abdominálním bolestem předčasně vyjmout. Podobné výsledky byly zopakovány v několika následujících studiích porovnávajících skupiny s DJBS s kontrolní dietní intervencí (tab. 2). DJBL napomohl kompenzaci DM2T s poklesem HbA1c o 15–28 mmol/mol a EWL kolísalo mezi 12 a 30 %. Předčasná extrakce zařízení byla nutná v 10–20 % případů [11]. Příčinami, a tedy komplikacemi, byly bolesti břicha, dislokace ukotvení, migrace rukávce a vzácně i obstrukce střev. Zařízení bylo nedávno hodnoceno v 12týdenní multicentrické randomizované studii s kontrolní „sham“ skupinou. Zjištěny byly nižší hodnoty %EWL při nutnosti předčasného vytažení zařízení až v 38 % (8 z 21) případů, což je číslo významně vyšší než předtím publikované údaje [12].
Naše studie prokázala velmi dobrou účinnost DJBL jak v redukci hmotnosti, tak ve zlepšení kompenzace diabetu, a to při minimálním výskytu nežádoucích účinků. V průběhu studie nedošlo k předčasné explantaci DJBL. Vysvětlení takové diskrepance lze hledat snad v nižší toleranci bolesti pacientů z jižních zemí – většina iniciálních studií byla řešena v zemích Jižní Ameriky. DJBL je metoda technicky dobře zvládnutelná, samozřejmě za podmínek komplexně vybaveného endoskopického centra. Za důležité zjištění považujeme fakt, že pacienti iniciálně nižší tělesné hmotnosti a menšího vzrůstu pociťují výraznější bolesti a nepohodu během terapie DJBL. Řešením by mohlo být vytvoření několika velikostí DJBL a výběr optimální velikosti dle předchozího měření průměru duodena či dle výšky pacienta. Vyšší výskyt bolesti při léčbě DJBL je však výsledně provázen vyšší efektivitou této terapie, nejspíše při lepší spolupráci pacienta, protože dyskomfort vede k dodržování diety a konzumaci menšího množství jídla. Tato data se v jiných studiích nevyskytují. Dalším stěžejním zjištěním je vyšší výskyt bolesti při distální pozici kotvy DJBL. Distální pozice kotvy však poskytuje více prostoru pro manipulaci endoskopem v bulbu duodena při extrakci DJBL a napomáhá snadné extrakci. Doporučovat na základě našich výsledků striktní dodržování proximální nebo střední pozice kotvy je předčasné a umístění bude předmětem dalších analýz. Překvapující bylo zjištění, že pacienti na obou věkových pólech dosahují vyšších hodnot %EWL než pacienti v rozmezí 50–60 let věku. Vysvětlení je hypoteticky možné hledat v motivaci. Je možné, že mladší pacienti si uvědomují nutnost změny a využití nabízené šance zhubnout kvůli perspektivě ještě delšího následného života a jeho kvalitě, starší pacienti, již s významnými komorbiditami, a tedy subjektivními obtížemi, chápou DJBL jako pomoc od obtěžujících obtíží. Pacienti ve věku kolem 55 let dle této teorie již či ještě necítí nutnost radikálně měnit život. Tyto údaje bude třeba potvrdit a případně využít v selekci vhodných nemocných.
Průměrný pokles hmotnosti o 11 kg, EWL 23 % a pokles HbA1c o 18 mmol/mol (1,8 % dle dřívějších jednotek) představuje účinnost, která je srovnatelná s literaturou (tab. 2). Představuje účinnost, která je ve všech parametrech lepší nebo přinejmenším srovnatelná s použitím jakýchkoli antidiabetik vč. nejúčinnějších GLP-1 agonistů či kombinované léčby vč. využití gliflozinů [12–14]. Pokud jde o snížení hmotnosti, pokles o 12 kg překonává všechny dostupné konzervativní metody léčby obezity [14–18]. Z pohledu účinnosti lze tedy na základě našich výsledků konstatovat, že DJBL představuje léčebnou metodu překonávající svou účinností současné farmakoterapeutické možnosti terapie DM2T a metodu, která je v terapii metabolického syndromu srovnatelná s chirurgickými bariatricko-metabolickými výkony.
Závěr
Závěrem lze shrnout, že endoskopický gastrojejunální bypass se ukázal být velmi bezpečnou a účinnou metodou příznivě ovlivňující obezitu i DM2T, a tím i plnohodnotnou alternativou chirurgického bypassu. Tato skutečnost by se měla promítnout u vybraných nemocných i do úhrady zdravotními pojišťovnami.
Projekt byl podpořen grantem IGA MZ ČR číslo NT 14083-3/2013.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
The authors declare he they have no potential conflicts of interest concerning drugs, products, or services used in the study.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.
Přijato/Accepted: 13. 4. 2016
MUDr. Marek Beneš
Klinika hepatogastroenterologie
Transplantcentrum, IKEM
Vídeňská 1958/9
140 21 Praha 4
marek.benes@ikem.cz

Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Centers for Disease Control and Prevention. Obesity and overweight. [online]. Available from: http:/ / www.cdc.gov/ nchs/ fastats/ obesity-overweight.htm.
2. Johnson DA. Preface. Gastroenterologic issues in the obese patient. Gastroenterol Clin North Am 2010; 39(1): xi–xiii. doi:10.1016/ j.gtc.2009.12.013.
3. Nguyen DM, El-Serag HB. The epidemiology of obesity. Gastroenterol Clin North Am 2010; 39(1): 1–7. doi: 10.1016/ j.gtc.2009.12.014.
4. Sjöström L, Narbro K, Sjöström CD et al. Effects of bariatric surgery on mortality in Swedish obese subjects. N Engl J Med 2007; 357(8): 741–752.
5. Morino M, Toppino M, Forestieri P et al. Mortality after bariatric surgery: analysis of 13,871 morbidly obese patients from a national registry. Ann Surg 2007; 246(6):1002–1007.
6. Flum DR, Dellinger EP. Impact of gastric bypass operation on survival: a population-based analysis. J Am Coll Surg 2004; 199(4): 543–551.
7. Coté GA, Edmundowicz SA. Emerging technology: endoluminal treatment of obesity. Gastrointest Endosc 2009; 70(5):991–999. doi: 10.1016/ j.gie.2009.09.016.
8. Ellsmere JC, Thompson CC, Brugge WR et al. Endoscopic interventions for weight loss surgery. Obesity (Silver Spring) 2009;17(5): 929–933.
9. Schouten R, Rijs CS, Bouvy ND et al. A multicenter, randomized efficacy study of the EndoBarrier Gastrointestinal Liner for presurgical weight loss prior to bariatric surgery. Ann Surg 2010; 251(2): 236– 243.doi: 10.1097/ SLA.0b013e3181bdfbff.
10. Kumar N. Endoscopic therapy for weight loss: gastroplasty, duodenal sleeves, intragastric balloons, and aspiration. World J Gastrointest Endosc 2015; 7(9): 847–859.doi: 10.4253/ wjge.v7.i9.847.
11. Rodriguez-Grunert L, Galvao Neto MP, Alamo M et al. First human experience with endoscopically delivered and retrieved duodenal–jejunal bypass sleeve. Surg ObesRelat Dis 2008; 4(1): 55– 59. doi: 10.1016/ j.soard.2007.07.012.
12. Tarnoff M, Rodriguez L, Escalona A et al. Open label, prospective, randomized controlled trial of an endoscopic duodenal-jejunal bypass sleeve versus low calorie diet for preoperative weight loss in bariatric surgery. Surg Endosc 2009; 23(3): 650–656. doi: 10.1007/ s00464-008-0125-4.
13. Gersin KS, Rothstein RI, Rosenthal RJ et al. Open-label, sham-controlled trial of an endoscopic duodenojejunal bypass liner for preoperative weight loss in bariatric surgery candidates. Gastrointest Endosc 2010; 71(6): 976–982. doi: 10.1016/ j.gie.2009.11.051.
14. Sandler BJ, Rumbaut R, Swain CP et al.Human experience with an endoluminal, endoscopic, gastrojejunal bypass sleeve.Surg Endosc 2011; 25(9): 3028– 3033. doi:10.1007/ s00464-011-1665-6. 15. Rubino F, Schauer PR, Kaplan LM et al. Metabolic surgery to treat type 2 diabetes: clinical outcomes and mechanisms of action. Annu Rev Med 2010; 61: 393–411. doi: 10.1146/ annurev.med.051308.105148.
16. Cohen R, le Roux CW, Papamargaritis D et al. Role of proximal gut exclusion from food on glucose homeostasis in patients with type 2 diabetes. Diabet Med 2013; 30(12): 1482–1486. doi: 10.1111/ dme.12268.
17. Cummings DE. Endocrine mechanisms mediating remission of diabetes after gastric bypass surgery. Int J Obes (Lond)2009; 33 (Suppl 1): S33–S40. doi: 10.1038/ijo.2009.15.
18. Sjöström L, Lindroos AK, Peltonen M at al. Lifestyle, diabetes and cardiovascular risc factors 10 years after bariatric surgery. N Engl J Med 2004, 351(26): 2683–2693.