Efekt ustekinumabu u pacienta refrakterního na ostatní biologickou léčbu
Martin Bortlík Orcid.org 1,2,3, Naděžda Machková Orcid.org 1, Veronika Hrubá1, Martin Lukáš Orcid.org 1, Dana Ďuricová Orcid.org 1, Karin Malíčková Orcid.org 1,4, Zuzana Šerclová Orcid.org 5, Milan Lukáš Orcid.org 1
+ Pracoviště
Souhrn
Kazuistika popisuje případ nemocné, u níž byla diagnostikována Crohnova choroba v ileocékální lokalizaci a v oblasti perianální již v 11 letech. V dalším období onemocnění progredovalo, konvenční medikamentózní léčba byla neefektivní a pacientka netolerovala ani dlouhodobou a opakovanou léčbu anti-TNF protilátkami. Léčba antiintegrinovou protilátkou byla efektivní v oblasti luminální choroby, neměla efekt na perianální projevy. V červnu 2017 bylo u pacientky zahájeno podávání ustekinumabu. Efekt této léčby se projevil v průběhu 6 týdnů, spolu s ústupem symptomů střevních se významně snížila i aktivita perianální choroby. U nemocné jsme nepozorovali žádné nežádoucí účinky léčby ustekinumabem.
Klíčová slova
Crohnova choroba, biologická léčba, ustekinumabPopis případu
U ženy narozené v roce 1985 se objevily první symptomy střevního zánětu v roce 1996. Během téhož roku jí byla diagnostikována Crohnova choroba (CD – Crohn’s disease) postihující ileocékální oblast a současně se manifestovala i perianální forma CD v podobě anovaginální píštěle. V roce 2000 se navíc objevily i typické projevy lupénky. Pacientka nikdy nekouřila a v její rodinné anamnéze nebyla žádná významná onemocnění.
Po stanovení diagnózy CD byla léčena nejprve mesalazinem, posléze antibiotiky (ciprofloxacin, metronidazol), systémovými kortikoidy a azathioprinem, který však musel být pro těžkou gastrointestinální intoleranci po krátké době vysazen. Navzdory uvedené terapii onemocnění progredovalo a v roce 2001 musela nemocná podstoupit chirurgický výkon – pravostrannou hemikolektomii s vytvořením ileokolické anastomózy.
Po operaci pokračovala léčba mesalazinem, nicméně recidiva zánětu v oblasti neoterminálního ilea a anastomózy si vyžádala již v průběhu roku 2001 podání infliximabu ve standardním indukčním režimu. Pro opožděnou alergickou reakci s těžkými artralgiemi však bylo nutno léčbu ukončit již po třetí dávce léku a v průběhu několika dalších let pak byla pacientka léčena mesalazinem, budesonidem, mykofenolátem a metotrexátem, vždy však jen s krátkým efektem. V lednu 2008 jsme proto přistoupili k zahájení léčby adalimumabem s velmi dobrým efektem na luminální i perianální chorobu. O prázdninách roku 2009 se však léčba komplikovala těžkým relapsem lupénky a podávání adalimumabu bylo ukončeno. Následující léčba 6-merkaptopurinem nebyla efektivní, a proto byla v lednu 2010 pacientka zařazena do klinického programu Millennium (vedolizumab vs. placebo). V rámci této studie vstoupila nemocná po 6 měsících do otevřené části studie a byl jí aplikován vedolizumab v intervalu 4 týdnů.
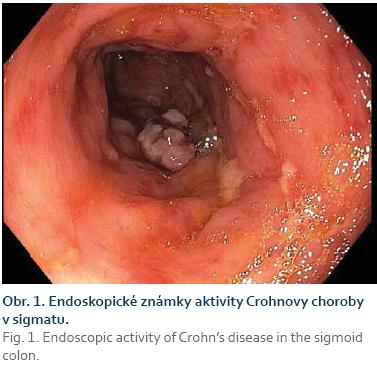
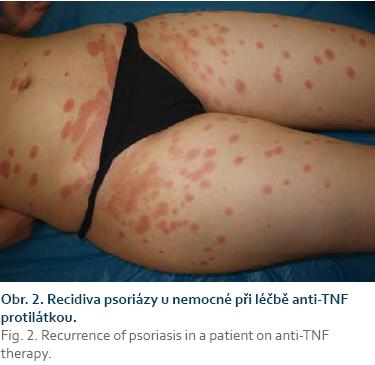
Léčba vedolizumabem byla efektivní a vedla ke snížení aktivity luminální CD, její vliv na perianální projevy byl zanedbatelný. Celkově však nemocná z terapie profitovala a kvalita jejího života se výrazně zlepšila. Tento stav trval do konce roku 2015, kdy došlo k opětovnému relapsu. Koloskopické vyšetření prokázalo recidivu CD v oblasti ileokolické anastomózy a také postižení rekta a sigmatu (obr. 1). Ke zhoršení došlo i v perianální oblasti, pro recidivu abscesu bylo nutno provést chirurgické redrenáže perianálních píštělí. Vzhledem k progredujícímu průběhu byla nakonec léčba vedolizumabem ukončena v polovině roku 2016 a nemocné jsme znovu podali adalimumab v kombinaci s metotrexátem. Endoskopické vyšetření provedené v prosinci 2016 ukázalo zřetelné zlepšení nálezu a zhojení vředů v anorektální oblasti i v esovité kličce, klidné neoterminální ileum a perzistující anovaginální píštěl. Krátce poté, v lednu 2017, však došlo k těžkému relapsu psoriázy (obr. 2) a léčba adalimumabem musela být opět ukončena. Pokračující léčba metotrexátem neměla podstatný vliv na projevy lupénky, aktivita luminální choroby vyžadovala opět podání systémových kortikoidů. S ohledem na koincidenci CD a psoriázy jsme se následně rozhodli pro léčbu ustekinumabem, která byla zahájena intravenózní aplikací dávky 390 mg v červnu 2017 a pokračuje režimem 90 mg s.c. v intervalu 8 týdnů.
Již v průběhu 2. měsíce léčby ustekinumabem se klinický stav nemocné zřetelně zlepšil, snížil se počet stolic (dvě denně) a sekrece z perianálních píštělí byla minimální. Postupně bylo možno zcela vysadit metylprednisolon a v lednu 2018 se normalizovaly i laboratorní známky zánětlivé aktivity (C reaktivní protein, fekální kalprotektin). Pacientka je v současné době spokojená s efektem léčby, pracuje na plný úvazek a plánuje graviditu.
Diskuze
Biologické preparáty používané v současnosti k léčbě idiopatických střevních zánětů jsou monoklonálními protilátkami proti prozánětlivě působícím cytokinům nebo buněčným strukturám, jež se podílejí na imunitní reakci. Nejdéle používanou skupinu biologik představují protilátky proti tumor nekrozujícímu faktoru (TNF) – infliximab, adalimumab, golimumab a certolizumab-pegol. Další kategorii tvoří antiintegrinové protilátky vedolizumab a natalizumab a zatím posledním preparátem zavedeným do léčby CD na konci roku 2016 je protilátka proti společné podjednotce (p40) interleukinů 12 a 23 (IL-12, IL-23) – ustekinumab [1,2].
Účinnost a bezpečnost ustekinumabu prokázaly zejména tři rozsáhlé studie fáze III souhrnně označované zkratkou UNITI [3]. Tyto práce ukázaly na souboru 1 369 pacientů, že ustekinumab je efektivní v indukci odpovědi a remise středně a vysoce aktivní CD a také v udržení takto navozeného efektu po dobu následujících 2 let. Výsledky těchto studií vedly následně regulační orgány (Food and Drug Administration a European Medicines Agency) k zařazení ustekinumabu mezi terapeutické modality u nemocných s CD, u nichž selhala konvenční léčba nebo terapie anti-TNF protilátkami, kteří tuto léčbu netolerují nebo je u nich kontraindikována. Ustekinumab je aplikován v indukční dávce odpovídající přibližně 6 mg/kg i.v., následně léčba pokračuje dávkou 90 mg s.c. v intervalu 8 nebo 12 týdnů.
Vzhledem k narůstajícímu počtu pacientů, u nichž postupně selhává léčba anti-TNF protilátkami nebo kteří tuto léčbu přestávají tolerovat, je pochopitelné, že těžištěm léčby ustekinumabem je populace pacientů v minulosti již léčených anti-TNF protilátkami. Do této kategorie patří i výše popsaný případ nemocné s komplikovaným průběhem CD. U této pacientky došlo k rozvoji nežádoucích účinků na oba preparáty z kategorie anti-TNF protilátek – opožděné alergické reakci na infliximab a recidivě již dříve diagnostikované psoriázy při léčbě adalimumabem. Pozdní reakce na infliximab představuje méně častý typ alergické reakce ve srovnání s akutní infuzní reakcí, prakticky vždy je ale důvodem k ukončení léčby. Psoriáza či psoriatiformní typ kožní reakce indukovaný léčbou anti-TNF protilátkami je problémem relativně častým, riziko je vyšší u pacientů s dříve diagnostikovanou lupénkou. Patří mezi tzv. paradoxní nežádoucí reakce, ukončení léčby je nutné pouze v případě těžkých projevů. U nemocných s tímto typem nežádoucího účinku je právě ustekinumab lékem volby, neboť jde o lék dlouhodobě využívaný v léčbě psoriázy a psoriatické artritidy. Na příkladu výše popsané pacientky, ale i řady dalších případů z naší praxe, tak lze dokumentovat výhody kombinovaného efektu ustekinumabu při léčbě CD a psoriázy. Navíc, vzhledem k současným podmínkám úhrady ustekinumabu v ČR, lze tento lék využít již v 1. linii biologické terapie právě u nemocných s oběma diagnózami – CD a psoriázou [4].
Zatím velmi omezené jsou zkušenosti s efektivitou ustekinumabu u pacientů, u nichž selhala (případně není tolerována) léčba anti-TNF protilátkami i vedolizumabem. V kontrolovaných klinických studiích nebyli tito nemocní zařazeni, jejich počet v klinické praxi však bude postupně narůstat. S ohledem na mechanizmus účinku lze předpokládat, že výhodou ustekinumabu může být jeho systémové působení, a tedy potenciální efekt i na jiné než luminální projevy CD. Post-hoc analýza studie IM-UNITI ukázala téměř 80% podíl pacientů s odpovědí na léčbu perianálních píštělí na konci 1. roku léčby ustekinumabem [5]. I na příkladu naší pacientky lze dokumentovat efekt léčby v perianální oblasti. U nemocné došlo k podstatnému snížení sekrece z obou anovaginálních píštělí, které je srovnatelné s předchozí léčbou adalimumabem.
Současné podmínky úhrady ustekinumabu umožňující použití tohoto léku již v 1. linii biologické terapie jsou zásadním posunem v naší snaze o optimalizaci léčby CD a její přizpůsobení individuálním potřebám pacienta (tzv. terapie šitá na míru). Vedle pozitivního efektu u nemocných s anamnézou psoriázy je zásadní výhodou ustekinumabu oproti anti-TNF protilátkám i jeho bezpečnost. Riziko nežádoucích účinků, vč. infekcí, bylo ve studii IM-UNITI nižší mezi pacienty léčenými ustekinumabem než v placebové skupině [3]. Rovněž dosavadní informace o minimální imunogenicitě ustekinumabu jsou příznivým signálem naznačujícím, že nejen riziko alergických projevů, ale i sekundární ztráty efektu podmíněné tvorbou protilátek mohou být nižší než v kategorii anti-TNF protilátek. A konečně je vhodné připomenout i skutečnost, že efektivita ustekinumabu je vyšší v populaci pacientů naivních, stejně jako je tomu u všech ostatních biologik používaných v léčbě idiopatických střevních zánětů [3].
Tento článek vznikl s podporou společnosti Janssen-Cilag, s. r. o.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.
Doručeno/Submitted: 29. 1. 2018
Přijato/Accepted: 1. 2. 2018
MUDr. Martin Bortlík, Ph.D.
Klinické a výzkumné centrum pro střevní záněty
ISCARE I.V.F. a. s.
Jankovcova 1569/2c
170 00 Praha 7
mbortlik@seznam.cz
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Bortlík M. Vývoj léčby IBD v posledních 20 letech. Gastroent Hepatol 2015; 69 (4): 341–350.
2. Lukáš M. Ustekinumab – nová biologická léčba pro pacienty s Crohnovou chorobou. Gastroent Hepatol 2017; 71 (2): 178–180. doi: 10.14735/amgh2017178
3. Feagan BG, Sandborn WJ, Gasink C et al. Ustekinumab as induction and maintenance therapy for Crohn‘s disease. N Engl J Med 2016; 375 (20): 1946–1960.
4. Státní ústav pro kontrolu léčiv. Podmínky úhrady LP Stelara. [online]. Available from: http: //www.sukl.cz/modules/medication/detail.php?kod=0219111.
5. Sands B. Fistula healing in pivotal studies of ustekinumab in Crohn‘s disease. Presented at: Digestive Disease Week 2017. May 6–9, 2017.