Díl V. – Příčiny úmrtí pacientů s idiopatickými střevními záněty a související časové trendy
Ladislav Dušek Orcid.org 1,2, Ondřej Májek Orcid.org 2, Jiří Jarkovský Orcid.org 3,4, Klára Benešová3,4, Ondřej Ngo1,3, Jan Mužík Orcid.org 2, Jakub Kubát1, Milan Blaha Orcid.org 1, Karel Hejduk3, Milan Lukáš Orcid.org 5
+ Pracoviště
Úvod
Minulý díl seriálu jsme věnovali epidemiologickým rozborům mortality a doby dožití pacientů s idiopatickými střevními záněty (IBD – inflammatory bowel disease). Kvantifikace časových trendů u dosahované doby dožití prokázala významné zlepšování celkových výsledků péče o tyto pacienty, neboť dosahovaný věk dožití pacientů s IBD v současnosti téměř vyrovnává hodnoty celkové populace ČR. V čase rovněž viditelně narůstá věk zemřelých, což lze rovněž přisoudit zlepšující se dostupnosti léčebné péče a jejím výsledkům. V epidemiologických trendech jsme vysvětlili i zdánlivý rozpor mezi prodlužovanou dobou života a setrvale rostoucí celkovou mortalitou pacientů s Crohnovou nemocí (CD – Crohn’s disease) a ulcerózní kolitidou (UC – ulcerative colitis). Celková mortalita totiž v čase narůstá v důsledku rostoucí prevalence nemocných, avšak úmrtí z primární příčiny IBD tvoří pouze velmi malou část celkového počtu zemřelých. V tomto díle na tato data navážeme a budeme se detailněji věnovat statistice příčin úmrtí pacientů s IBD.
Metodika
Analýza se opírá o data spravovaná Ústavem zdravotnických informací a statistiky ČR, která jsou sbírána v rámci Národního zdravotnického informačního systému a národních zdravotních registrů:
- Národní registr hrazených zdravotních služeb (NRHZS) obsahující data zdravotních pojišťoven v hospitalizační i ambulantní oblasti vč. kompletních dat o vykázaných diagnózách, procedurách a léčbě; v současnosti jsou data k dispozici za období 2010–2018;
- list o prohlídce zemřelého (LPZ), který je základním zdrojem informací o každém úmrtí; data jsou k dispozici do roku 2018;
- demografická data Českého statistického úřadu.
Epidemiologické charakteristiky jsou vyjádřeny jak v absolutních hodnotách, tak v přepočtu na 100 tisíc obyvatel. Analýza byla provedena za využití databáze Vertica pro předzpracování dat a statistických softwarů SPSS 25.0.0.1 (IBM Corporation, 2018).
Rozbor příčin úmrtí u chronicky nemocných pacientů má velký význam, neboť samotné záznamy z LPZ nabízejí pouze obecné statistiky zaznamenaných příčin úmrtí a ty nemusí reprezentativně odrážet morbiditu těchto pacientů v posledních měsících života. Pomocí agregace dat z NRHZS jsme schopni odlišit úmrtí, kde je IBD hlavní příčinou úmrtí („disease-specific mortality“), od ostatních. Dostupnost dat NRHZS od roku 2010 poskytuje dostatečné časové okno pro reprezentativní popis celkové prevalence IBD a u této kohorty pacientů můžeme hodnotit všechna úmrtí a zkoumat jejich příčiny či zdravotní problémy na konci života pacientů.
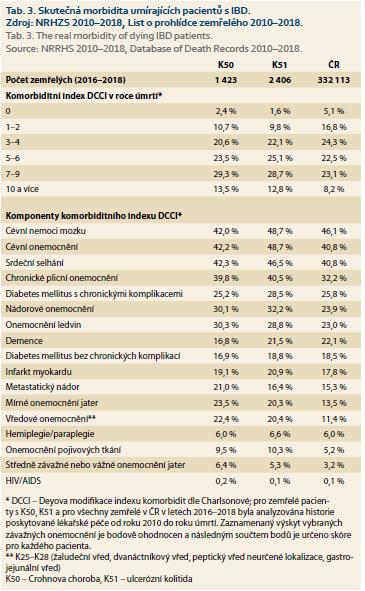
K popisu morbidity pacientů byl dále využit tzv. DCCI komorbiditní index (Deyova modifikace indexu komorbidit dle Charlsonové), a to pro pacienty s diagnózou K50 (CD) nebo K51 (UC) v anamnéze a zemřelé v letech 2016–2018 [1,2]. Vyhodnocení komponent DCCI bylo u této kohorty provedeno za zpětné období od roku 2010 až do data úmrtí. Obdobně byla analyzována kohorta všech zemřelých v daném čase v populaci ČR. Zaznamenaný výskyt vybraných závažných onemocnění byl bodově ohodnocen a následným součtem bodů bylo určeno skóre pro každého pacienta. Do kvantifikace DCCI byla zahrnuta následující vybraná onemocnění (v závorce je uveden počet bodů pro výsledné skórování): infarkt myokardu (1), srdeční selhání (1), cévní onemocnění (1), cévní nemoci mozku (1), demence (1), chronické plicní onemocnění (1), onemocnění pojivových tkání (1), vředové onemocnění (1), mírné (1) / středně závažné nebo vážné onemocnění jater (3), diabetes mellitus bez chronických komplikací (1) / s chronickými komplikacemi (2), hemiplegie/paraplegie (2), onemocnění ledvin (2), nádorové onemocnění bez metastáz (2) / s metastázemi (6), HIV/AIDS (6).
Souhrn výsledků
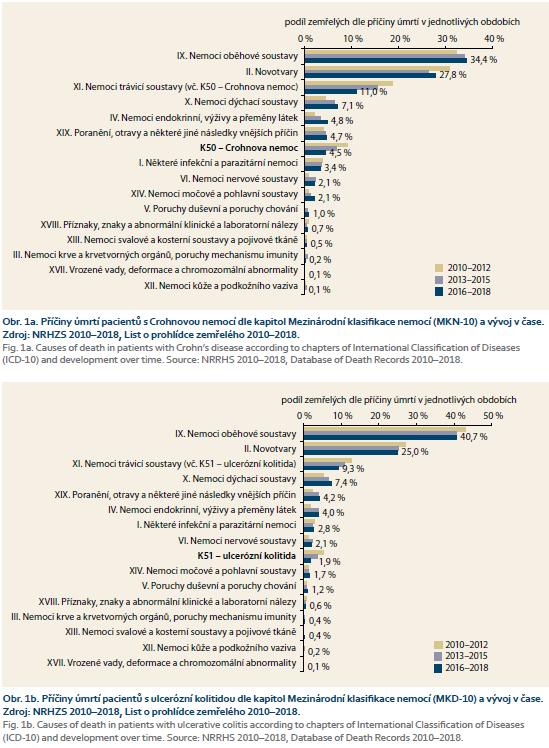
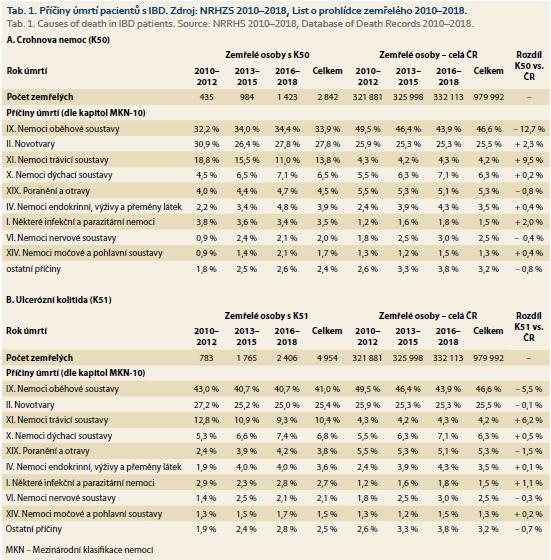
Popis výsledků zahájíme grafy navazujícími na předchozí díl seriálu. Obr. 1a–b shrnuje příčiny úmrtí pacientů s IBD dle hlavních kapitol Mezinárodní klasifikace nemocí (MKN) a kvantifikuje časové trendy od roku 2010. Je patrné, že podíl úmrtí z primární příčiny IBD na celkovém počtu zemřelých v čase signifikantně klesá. Úmrtí z příčiny CD je tak v období 2016–2018 odpovědné pouze za 4,5 % všech úmrtí pacientů s touto diagnózou v osobní anamnéze (v období 2010–2012 to bylo 9,2 %). V případě UC je tento podíl ještě menší, pouze 1,9 % pacientů v prevalenci s diagnózou K51 umírá v období 2016–2018 z této primární příčiny (v období 2010–2012 to bylo 5,3 %).
Obr. 1a–b doplňuje statistická tab. 1, ze které vyplývá, že při hodnocení dle kapitol MKN jsou nejčastější příčiny úmrtí u pacientů s IBD shodné s celkovou populací. Statisticky významně tak nad ostatními příčinami převažují nemoci oběhové soustavy a novotvary. Nemoci z těchto kapitol MKN jsou v současnosti odpovědné za 70 % úmrtí populace ČR; u pacientů s IBD jde o 62 % všech zaznamenaných úmrtí. K vysoké četnosti těchto příčin úmrtí přispívá i věkový profil kohorty žijících pacientů s IBD, který zahrnuje ve vysokém procentu pacienty starší 60 let (u diagnózy K50 jde o více než 20 % žijících pacientů, u K51 více než 35 % pacientů). Analýza za celé období 2010–2018 dále ukazuje, že se podíl úmrtí z těchto hlavních příčin významně nezměnil, pozorované rozdíly v čase u pacientů s IBD nepřesahují 3 %. Mnohem významnější a klesající trend pozorujeme u úmrtí z příčiny XI. kapitoly MKN, nemoci trávicí soustavy, k čemuž podstatně přispívá i výše popsaný pokles úmrtí z příčiny IBD. Podíl úmrtí souvisejících s nemocemi trávicí soustavy klesl za sledované období u pacientů s diagnózou K50 z 18,8 na 11 % a u pacientů s diagnózou K51 z 12,8 na 9,3 %. Naopak mírné rostoucí trendy v relativním výskytu pozorujeme u úmrtí pacientů s IBD z příčiny nemocí dýchací soustavy (v současnosti 7,1–7,4 % všech úmrtí) a z příčiny nemocí endokrinních, výživy a přeměny látek (v současnosti 4,0–4,8 % všech úmrtí). Z významnějších příčin úmrtí zmiňme ještě XIX. kapitolu MKN (4,2–4,7 %) a I. kapitolu MKN (2,8–3,4 %). Podíl úmrtí z těchto příčin se v čase významně nemění (obr. 1, tab. 1).
Tab. 1 dále srovnává relativní zastoupení příčin úmrtí mezi pacienty s IBD a celkovou populací ČR. Nejvýznamnějším zaznamenaným rozdílem je nižší podíl úmrtí z příčiny nemocí oběhové soustavy u pacientů s IBD (diagnóza K50: 34,4 %, diagnóza K51: 40,7 %, populace ČR: 46,6 %). Naopak, očekávatelně pozorujeme u pacientů s IBD vyšší relativní zastoupení úmrtí z příčiny nemocí trávicí soustavy (diagnóza K50: 11,0 %, diagnóza K51: 9,3 %, populace ČR: 4,2 %).
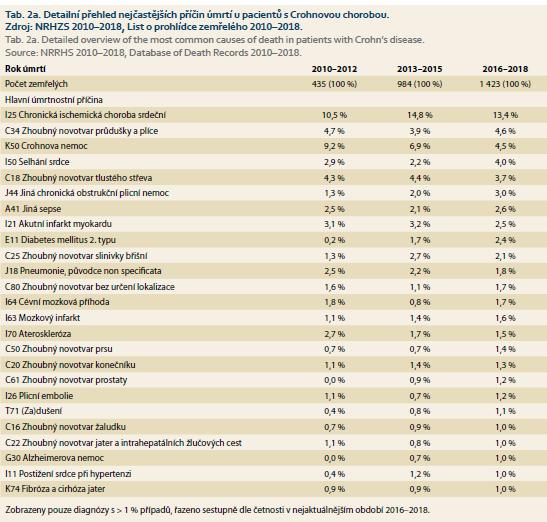
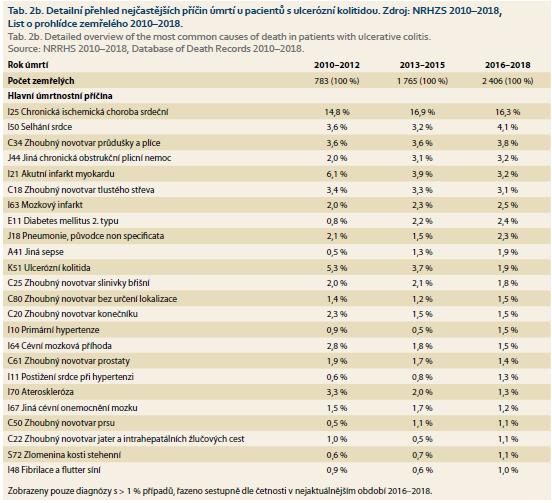
Detailní výčet diagnóz vykazovaných jako hlavní příčina úmrtí pacientů s IBD je uveden v tab. 2. U obou IBD diagnóz tomuto seznamu významně dominuje chronická ischemická choroba srdeční (I25: 13,4–16,3 % všech úmrtí). Z nemocí oběhové soustavy je druhou nejčetnější příčinou úmrtí selhání srdce (I50: opět shodně u obou IBD diagnóz 4,0–4,1 % všech úmrtí). Ze zhoubných novotvarů uváděných jako příčina úmrtí jsou u obou diagnóz na prvním místě nádory průdušek a plic (C34: 3,8–4,6 %), následované nádory tlustého střeva (C18: 3,1–3,7 %). Celkově je detailní profil příčin úmrtí u CD a UC až překvapivě shodný. Zde je však nutné zdůraznit, že tab. 2 shrnuje pouze nečastější diagnózy kódované jako primární příčiny úmrtí, nejde tedy o statistiku morbidity a koincidenčního výskytu různých nemocí s IBD.
Pro komplexní popis celkové morbidity pacientů v závěru života jsme retrospektivně získanou kohortu zemřelých pacientů s IBD podrobili rozboru nemocnosti dle dat vykázaných do zdravotních pojišťoven za dostatečně reprezentativní období před úmrtím. U IBD pacientů zemřelých v letech 2016–2018 tak byla analyzována historie poskytované lékařské péče od roku 2010 do roku úmrtí. Pro srovnání byla stejně provedena analýza pro všechny zemřelé v letech 2016–2018 z populace ČR. Zaznamenaný výskyt vybraných závažných onemocnění a jejich bodové hodnocení v komorbiditním indexu jsou shrnuty v tab. 3. Hodnoty komorbiditního indexu (DCCI) potvrzují přibližně shodnou celkovou nemocnost pacientů s CD a UC v závěru života. DCCI dále prokázal, že morbidita pacientů s IBD je v závěru života vyšší ve srovnání s celkovou populací ČR. U více než 41 % IBD pacientů dosáhl DCCI hodnot > 6, zatímco u zemřelých z celkové populace ČR to bylo 31 %. Naopak cca 11–13 % IBD pacientů vykazovalo DCCI v hodnotách 2 a nižších, zatímco u zemřelých z celkové populace ČR to bylo téměř 22 %.
Tab. 3 dále shrnuje výskyt skupin onemocnění započítaných jako komponenty DCCI. Z těchto dat vyvozujeme následující popisné shrnutí:
- IBD pacienti zemřelí v letech 2016–2018 měli v období od roku 2010 vyšší výskyt chronických plicních nemocí než srovnávaná populace zemřelých ČR;
- dále byl u takto hodnocené kohorty zemřelých pacientů s IBD zaznamenán ve srovnání s populační kohortou významně vyšší výskyt vředových onemocnění, mírných i závažných nemocí jater, nádorových onemocnění a onemocnění pojivových tkání;
- významně vyšší výskyt cévních nemocí a srdečních selhání byl ve srovnání s populační kohortou zachycen zejména u pacientů s UC, naopak vyšší výskyt onemocnění ledvin byl asociován s CD.
Závěrem si opět dovolíme zdůraznit, že data prezentovaná v tab. 3 nejsou komplexní statistikou nemocnosti pacientů s IBD, jde o hodnocení komorbiditního indexu u definované časové kohorty zemřelých pacientů s IBD. Tato analýza nicméně odhalila významně vyšší výskyt mnoha závažných onemocnění u IBD pacientů v závěru jejich života, než odečítáme z vykázaných příčin úmrtí v listu o prohlídce zemřelého, jak vyplývá ze srovnání dat tab. 3 a 2. Jako příklad uveďme diabetes mellitus, který je u IBD pacientů (i u celé populace ČR) vykazován jako příčina úmrtí ve 2,4 % případů, ve skutečnosti touto nemocí trpí v závěru života 42–47 % nemocných, přičemž z 25–28 % jde o diabetes s komplikacemi. Tato data dokládají význam studia skutečné morbidity v závěru života nad rámec statistik vykázaných jako příčiny úmrtí. Tomuto tématu budeme věnovat i další díl našeho seriálu.
Ústav zdravotnických informací a statistiky ČR
Palackého nám. 4
128 01 Praha 2
ladislav.dusek@uzis.cz
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Deyo RA, Cherkin DC, Ciol MA. Adapting a clinical comorbidity index for use with ICD-9-CM administrative databases. Journal of Clinical Epidemiology 1992; 45 (6): 613–619. doi: 10.1016/0895-4356 (92) 90 133-8.
2. Quan H, Sundararajan V, Halfon P et al. Coding algorithms for defining comorbidities in ICD-9-CM and ICD-10 administrative data. Med Care 2005; 43 (11): 1130–1139. doi: 10.1097/01.mlr.0000182534.19832.83.