Autoimunitní pankreatitida v České republice - region jižní Morava
Petr Dítě Orcid.org 1,2, Arona Ševčíková3, Ivo Novotný4, Marie Přecechtělová, Anna Žáková Orcid.org 5, Jan Trna Orcid.org 6, Hana Nechutová Orcid.org 5, Hana Dujsíková Orcid.org , Markéta Hermanová Orcid.org 7
+ Pracoviště
Souhrn
Cíl studie: Autoimunní pankreatitida tvoří 4-6% všech idiopatických chronických pankreatitid.
Materiál a metodika: Onemocnění je charakterizováno přítomností autoprotilátek v krevním séru (ASMA, ANA, ENA, revmatoidní faktor, karboanhydráza apod.) a vysokou hladinou IgG4. Dále jsou definována kritéria morfologická (ERCP, endosonografie, NMR-CP) a změny histologické, především lymfoplazmatická buněčná infiltrace a obsah CD4 a CD8 lymfocytů.
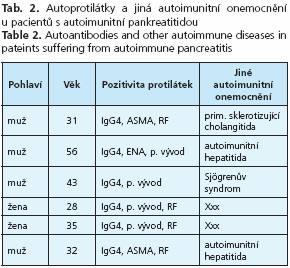
Výsledky: V regionu jižní Moravy jsme u 128 osob s idiopatickou chronickou pankreatitidou prokázali autoimunní pankreatitidu u 6 nemocných, která splňovala tzv. japonská kritéria. U 2 osob jsme nenalezli jiná autoimunní onemocnění, u ostatních byla současně s autoimunní pankreatitidou prokázána autoimunní hepatitida, Sjógrenův syndrom a primární sklerotizující cholangitida.
Závěr: Terapie kortikoidy zmírnila klinické symptomy nemocných a vedla k úpravě biochemických parametrů.
Klíčová slova: autoimunní pankreatitida - orgánové autoprotilátky - steroidy
ÚVOD
Současná etiologická klasifikace chronické pankreatitidy(1) odráží naše aktuální poznatky o etiologických faktorech, vedoucích ke vzniku chronické pankreatitidy. Patří sem i forma autoimunitní pankreatitidy která byla sice exaktně popsána v roce 1995 Yoshidou (2) , ale již v roce 1961 popsal Sarles (3) případ nemocné, která měla všechny znaky chronické pankreatitidy, avšak etiologický faktor nebyl identifikován, kromě vysoké hypergamaglobulinémie. Tento nález vyvolal podezření o existenci autoimunitního faktoru v etiologii pankreatitidy. V posledních letech byla popsána řada případů autoimunitní pankreatitidy především z Asie, v Evropě byly větší sestavy nemocných publikovány italskými autory (4-7) .
Prevalence autoimunitní pankreatitidy 5,4% byla popsána korejskými autory (5) , prevalence v Itálii je uváděna 6,0% a ve studii z Japonska 4,6 %. Všechny tyto práce uvádějí soubory v průměru 20 jedinců s autoimunitní pankreatitidou. Autoimunitní pankreatitida postihuje především muže - poměr muži/ženy je 9:2 (4) , klinicky se projevuje především u starších osob, průměrný věk je například v práci Kamisawy (4) uváděn 68,3 roku (29-83 let). Zvláštností onemocnění je jeho klinický průběh, symptomově nevýrazný, ataky bolestí jsou spíše zvláštností, nemocní mnohem častěji uvádějí tzv "břišní dyskomfort". Může být přítomný obstrukční typ ikteru, který je způsoben zánětlivou stenózou d. choledochus v intrapankreatické části jeho průběhu. Autoimunitní pankreatitida je v naprosté většina případů diagnostikována s dalšími autoimunitními onemocněními, jako je primární sklerotizující cholangitidou, autoimunitní hepatitida, Sjógrenův syndrom a podobně(8,9). Vzácností není exokrinní pankreatická nedostatečnost a diabetes mellitus, především 2. typu (9) , ale jiní autoři uvádějí i vztah mezi diabetes mellitus typu 1A a autoimunitní pankreatitidou.
V České republice nebyla provedena dosud studie sledující výskyt, klinické známky a efekt terapie osob s autoimunitní chronickou pankreatitidou. Proto jsme realizovali monocentrickou studii, která byla provedena v regionu jižní Moravy s definovaným počtem obyvatel, s cílem získat epidemiologická data o výskytu autoimunitní pankreatitidy a v případě identifikace nemocných s tímto onemocněním zhodnotit efekt "klasické" léčby kortikosteroidy
MATERIÁL A METODIKA
Celkem jsme vyšetřili 128 nemocných, vedených jako idiopatická pankreatitida, u nichž klinický obraz, vyšetření endosonografické, vyšetření endoskopickou retrográdní-cholangiopankreatografií (ERCP), eventuálně NMR cholangiopankreatografií prokázalo změny ve smyslu morfologického postižení pankreatu. Tato skupina osob byla charakterizována bud absolutní abstinencí alkoholu, anebo se jednalo i osoby, které požívaly alkohol zcela výjimečně. Ze 128 vyšetřených osob bylo 59 mužů a 69 žen, průměrného věku 54 let (17-68 let). Současně bylo u této skupiny provedeno vyšetření na možnou hereditární pankreatitidu stanovením mutací CFTR, SPINK 1 a PRSST. Cíleně byly vyhledávány morfologické změny žlázy, které jsou typické pro autoimunitní pankreatitidu, tj. při ERCP vyšetření nález nepravidelných zúžení pankreatického vývodu postihující více než 1/3 žlázy, resp. zúžení intrapankreatické části žlučovodu. V endosonografickém obrazu se jednalo o změny charakterizované jako "klobásovité" zvětšení žlázy s hypervaskularizací, s nepravidelně rozloženými hypoechogenními okrsky parenchymu (odpovídají okrskům edému), nerovnou konturou pankreatického vývodu a nepravidelnou šíří jeho průsvitu (10) . V některých případech bylo ovšem velmi obtížné endosonografické známky autoimunitní pankreatitidy odlišit od obrazu pankreatického karcinomu, zvláště, jestliže se jednalo o tzv. fokální formu autoimunitní pankreatitidy (11) .
Významnou roli v diagnostice autoimunitní pankreatitidy má stanovení orgánových protilátek v krevním séru. Ve studii jsme stanovovali antinukleární faktor, protilátky proti hladké svalovině, reumatoidní faktor a protilátky proti pankreatickým vývodům. Významným markerem je zvýšení gamaglobulinů a imunoglobulinu IgG4, který jsme rovněž stanovovali (12-14) .
Nemocné jsme do skupiny autoimunitní pankreatitidy zařadili dle tzv. japonských kritérií (15) z roku 2002, která požadují následující průkaz změn:
- a) nepravidelnost kontury pankreatického vývodu v rozsahu více než 1/3 žlázy a nepravidelnost textury parenchymu pankreatu v endosonografickém obrazu;
- b) přítomnost protilátek a zvýšení sérové hladiny IgG4;
-
c) histologický průkaz lymfoplazmatické infiltrace žlázy a přítomnost fibrózy.
Diagnóza je potvrzena, jestliže jsou současně prokázána všechna výše uvedená kritéria, nebo kritéria a + b anebo a + c (7) .
VÝSLEDKY
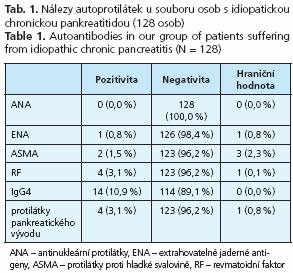
Získané výsledky pozitivity autoprotilátek ukazuje tabulka 1. Celkem jsem potvrdili diagnózu autoimunitní pankreatitidy u 6 osob ze 128 osob s idiopatickou formou chronické pankreatitidy. U dvou nemocných jsme prokázali současně nález i CFTR mutace F 508del. U dvou osob s autoimunitní pankreatitidou byla současně prokázána autoimunitní hepatitida, u jednoho z nemocných Sjógrenův syndrom a v jednom případě byla zjištěna primární sklerotizující cholangitida. Ve dvou případech nalezli izolovanou formu autoimunitní pankreatitidy která je formou spíše vzácnou (tab. 2).
Terapie kortikoidy byla nasazena u 4 nemocných v dávce 60 mg jako dávka počáteční, s postupným snižováním dávky až do plného vysazení. Celková doba terapie kortikoidy činila 8 týdnů.
Iniciálními klinickými symptomy byly tlakové bolesti v epigastriu, pocity plnosti, flatulence, pocit únavy, potíže charakterizovatelné jako břišní dyskomfort. Pouze u jednoho z nemocných byly uváděny bolesti, které měly svíravý charakter, byly lokalizovány v epigastriu, provázeny nauzeou a byly časově vázané na příjem stravy.
Při kontrolním vyšetření, po ukončení medikace kortikoidy, došlo u všech osob k normalizaci biochemických parametrů, u nemocného se svíravými bolestmi tyto potíže vymizely, ale u všech osob přetrvával břišní dyskomfort, i když subjektivně v menší intenzitě.
U 3 osob došlo po terapii ke zvýšení tělesné váhy minimálně o 1 kg. Nikdo z nemocných s diagnózou autoimunitní pankreatitidy neměl v průběhu sledování nalezeny známky obstrukčního ikteru.
Zajímavým byl histologický nález u jednoho nemocného s autoimunitní pankreatitidou, u kterého bylo sice prokázáno zvýšení IgG4, ale ostatní autoprotilátky byly jen "necharakteristicky" zvýšeny. Předtím, než byl pacient zaregistrován na naší klinice, byla mu z indikace suspektního nálezu obstruktivní chronické pankreatitidy provedena resekce hlavy pankreatu. Při revidování výsledku histologického vyšetření pankreatického resekátu, s cíleným dotazem patologovi na přítomnost lymfocytů CD4, CD8 a lymfoplazmocytární infiltrace, potvrdil histologický nález obraz autoimunitní pankreatitidy.
DISKUZE
Autoimunitní pankreatitida patří mezi vzácnější formy chronické pankreatitidy. Její výskyt je uváděn v rozmezí 4,0-6,0% idiopatických chronických pankreatiti (4,5,7,12) . Nemoc postihuje především starší muže, proto je třeba na tuto formu nemoci pomýšlet u osob vyššího věku, zvláště u mužů, u nichž byla diagnostikována etiologicky nejasná pankreatitida. Nemoc se vzácně vyskytuje izolovaně, většinou je nález autoimunitní pankreatitidy spojený s jinou autoimunitní nemocí, jako např. primární biliární cirhózou, primární cholangitidou, sialoadenitidou nebo diabetes mellitus (4,8,9) . V současné době jsou pro zařazení nemocných do skupiny autoimunitní pankreatitida nejčastěji používána tzv. japonská kritéria (15) . Je však snaha kritéria pro zařazení co nejvíce zpřesnit, a proto v roce 2006 (16) byla zveřejněna kritéria označená jako HISORt (Histology, Imaging, Serology, other Organ involvement and Response to steroid therapy), se zdůrazněním histologického obrazu (lymfoplazmatická infiltrace, CD4, CD8 lymfocyty).
V rámci těchto kritérií je zdůrazněna potřeba punkčních biopsií pankreatu a histologický průkaz kritérií autoimunitní pankreatitidy (15) . Ve studii jsme vycházeli z kritérií japonských, což může být důvodem, proč je ve studii několik diagnosticky nezařazených osob, u nichž jsme nalezli hraničních biochemické abnormality, ale morfologicky neznáme kritéria zařazení.
Základním lékem v terapii autoimunitní pankreatitidy jsou kortikoidy (17) . Kritérium pozitivní odpovědi na terapii kortikoidy je kritériem potvrzujícím, že se skutečně o tuto formu nemoci jedná (18,19) .
V souboru 128 osob se známkami pankreatopatie, u nichž byl vyloučen abúzus alkoholu a genetická etiologie, tj. byli vedeni jako idiopatická chronická pankreatitida, jsme autoimunitní formu nemoci prokázali u 6 osob, tj. ve 4,7 %. Terapie kortikoidy byla nasazena u 4 nemocných, u všech došlo k úpravě parametrů laboratorních, pokud jde o symptomy, jejich intenzita se zmírnila, ale ani jedna z léčených osob nebyla zcela asymptomatická.
Autoimunitní pankreatitida je nemoc charakterizovaná klinickým obrazem, změnami sérologickými a morfologickými (20) . Nemoc patří mezi vzácnější formy chronické pankreatitidy, avšak je třeba na ni pomýšlet, nebo» nemocní jsou např. indikováni ke zbytečné chirurgické intervenci, místo aby jim byly nasazeny kortikoidy, což potvrzuje i nález u jednoho z našich nemocných. Stále však platí, že neexistuje dostatek validních zkušeností s dlouhodobým efektem terapie, nejčastěji kortikoidů, pokud jde o vývoj a průběh nemoci.
Práce je součástí grantového projektu IGA MZ ČR: NR 8431-3.
Literatura
-
- 1. Entemad B, Whitcomb DC. Chronic pancreatitis: diagnosis classification, and new genetic developments. Gastroenterology 2001; 120: 682-707.
- 2. Yoshida K, Toki F, Takuchi T, et al. Chronic pancreatitis caused by an autoimmune abnormality. Proposal of the concept of autoimmune pancreatitis. Dig Dis Sci 1995; 40: 1561-1568.
- 3. Sarles H, Sarles JC, Camatte R, et al. Chronic inflammatory sclerosing of the pancreas - An autonomous pancreatic disease? Am J Dig Dis 1961; 6: 688-698.
- 4. Kamisawa T, Egawa N, Nakajima H. Autoimmune pancreatitis is a systemic autoimmune disease. Am J Gastroenterol 2003; 98: 2811-2812.
- 5. Kim KP. Autoimmune chronic pancreatitis. Am J Gastroenterol 2004; 99: 1605-1616.
- 6. Levy MJ. EUS-guided trucut biopsy in establishing autoimmune pancreatitis as the cause of obstructive jaundice. Gastrointestinal Endoscopy 2005; 61: 467-472.
- 7. Pearson RK, Longnecker DS, Chari ST, et al. Controversies in clinical pancreatology. Autoimmune pancreatitis: Does it exist? Pancreas 2003; 27: 1-13.
- 8. Fukui T, Okazaki K, Yoshizawa H, et al. A case of autoimmune pancreatitis associated with sclerosingcholangitis, retroperineal fibrosis and Sjogren's syndrome. Pancreatology 2005; 5: 86-91.
- 9. Kamisawa T, Egawa N, Inokuma S, et al. Pancreatic endocrine and exocrine function and salivary gland function in autoimmune pancreatitis before and after steroid therapy. Pancreas 2003; 27: 235-238.
- 10. Sahani DV. Autoimmune pancreatitis: imagingfeatures. Radiology 2004; 233: 345-352.
- 11. Kamisawa T, Egawa N, Nakajima H, et al. Clinical difficulties in the differentation of autoimmune pancreatitis and pancreatic carcinoma. Am J Gastroenterol 2003; 98: 2694-2699.
- 12. Hamano H, Kawa S, Horoucni H, et al. High serum IgG4 concentrations in patients with sclerosing pancreatitis. N Engl J Med 2001; 344: 732-738.
- 13. Kamisawa T, Egawa N, Nakajima H, et al. IgG4-related sclerosing disease incorporating sclerosing pancreatitis, cholangitis, sialadentitis and retroperitoneal fibrosis with lymphadenopathy. Pancreatology 2005; 6: 132-137.
- 14. Zhang L. Pancreatic IgG4 stain for diagnosing autoimmune pancreatitis (AIP) and for distinguishing AIP subtypes. Gastroenterology 2005; 128: A474.
- 15. Okazaki K, Chiba T. Autoimmune related pancreatitis. Gut 2002; 51: 1-4.
- 16. Chari, ST. Autoimmune pancreatitis: diagnosis using histology, imaging, serology, other organ involvement and response to steroids. Scientific Sessions Handouts DDW Los Angeles 2006, s. 42.
- 17. Kojima E, Komára K, Noda Y, et al. Autoimmune pancreatitis and multiple bile duct strictures treated effectively with steroid. Am J Gastroenterol 2003; 38: 603-607.
- 18. Kamisawa T, Egawa N, Inokuma S, et al. Morphological changes after steroid therapy in autoimmune pancreatitis. Scand J Gastroenterol 2004; 39: 1154-1158.
- 19. Kamisawa T, Yoshiike M, Egawa N, et al. Treating patients with autoimmune pancreatitis: results from a long-term follow-up study. Pancreatology 2005; 5: 234-240.
- 20. Kloppel G, Luttges J, Löhr M, et al. Autoimmune pancreatitis: pathological, clinical and immunological features. Pancreas 2003; 27: 14-19.
-
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené