Kortikorezistence v léčbě idiopatických střevních zánětů.
Vladimír Zbořil Orcid.org 1, Lucie Prokopová Orcid.org 1, Jana Řádková Orcid.org , Lucie Petrová Orcid.org , Martina Mišejková Orcid.org , Hana Dujsíková Orcid.org
+ Pracoviště
Souhrn
Autoři zhodnotili v retrospektivní studii u souboru 274 nemocných s idiopatickými střevními záněty, výskyt kortikorezistence při terapii kortikosteroidy, která byla definována dle Modiglianiho. V celém souboru byla zjištěna kortikorezistence v 17,4 %. Případy registrované kortikorezistence byly dále analyzovány z hlediska možných příčin. U 11,2 % byla jako nejvýše pravděpodobná příčina kortikorezistence odhalena chyba v léčebné strategii kortikosteroidy, závažná malnutrice, hypozinkémie a komplikující infekční onemocnění. Tyto případy kortikorezistence byly označeny jako nepravé, zatímco v 6,2 % by se mohlo jednat o geneticky determinovanou kortikorezistenci. Autoři se v další práci zaměřili na vyšetření možné geneticky podložené kortikorezistence, kterou označili jako tzv. pravou kortikorezistenci.
Klíčová slova: kortikorezistence - idiopatický střevní zánět.
ÚVOD
Kortikorezistence představuje závažný problém v léčbě idiopatických střevních zánětů, nebo» její výskyt je odhadován mezi 10-39 % léčených(1-4). Nabízí se otázka jak vysvětlit podstatné rozdíly v literárních údajích o výskytu kortikorezistence v gastroenterologické literatuře. Odpověď je prostá - neexistuje totiž shoda v klinické definici kortikorezistence. Naprostá většina autorů se samozřejmě shoduje v tom, že kortikosteroidy - obvykle prednizon/prednizolon nebo metylprednizolon - přestávají v léčbě IBD účinkovat. Rozpory nastávají v otázce, jako dávku GCS považovat za hraniční pro vznik rezistence. Lukáš(5) ve své monografii hovoří o vzniku kortikorezistence při denní dávce prednizonu ≤ 30mg, zatímco Munkholmová(1), Summers(2) a Kjeldsen(3) považují za hranici ≤ 20mg prednizonu/ prednizolonu/den. Relativně nejpřesněji stanovil definici kortikorezistence francouzský gastroenterolog Modigliani(6), který ji hodnotí jako stav, kdy po zvládnutí relapsu IBD pomocí systémového GCS dochází při snížení denní dávky prednizonu na ≤ 20 mg k reaktivaci, kterou nezvládne navýšení dávky léku o 50 %. V naší práci jsme využili právě této definice.
Jestliže kortikorezistence představuje závažný problém terapeutický, je důležité poznávat její příčiny, abychom jí mohli účelně čelit. Je nepochybné, že existují geneticky definované příčiny kortikorezistence, jak se o nich zmiňují znalosti z jiných oborů, než je gastroenterologie(7-11). Zmiňované literární údaje však uvádějí výskyt této kortikorezistence okolo 5-7 %. To by znamenalo, že kortikorezistence se vyskytuje u IBD podstatně častěji, nebo její klinický obraz má jiné než genetické příčiny. Z praktických důvodů jsme se rozhodli označit geneticky definovatelnou kortikorezistenci jako pravou, zatímco kortikorezistenci z jiných příčin jako kortikorezistenci nepravou. Nepravá kortikorezistence by tak nebyla trvalý stav, ale víceméně dočasně snížená klinická léčebná odpověď na GCS. Otázkou je, čím by tento stav mohl být způsoben. Podle současných poznatků o farmakologii GCS a na základě výsledků kontrolovaných studií s GCS terapií u nemocných s IBD lze označit tři základní možné příčiny vzniku kortikorezistence:
1. Nesprávná aplikace léčby systémovými GCS - tedy léčba non lege artis. V terapii GCS existují dvě základní aplikační schémata, jejichž účinnost byla v kontrolovaných studiích doložena jako statisticky významně vyšší než jiné alternativní dávkovací režimy. Jedná se o léčbu UC podle Bindera, Brynskovové(12) a terapii CD podle Malchowa(13).
2. Další příčinou vzniku snížené léčebné odpovědi na systémový GCS může být hypoproteinémie, zejména hypoalbuminémie. GCS totiž putuje k receptorům cílových tkání vázaný z 90 % na bílkovinné nosiče (50 % na transkortin, 40 % na albumin a jiné proteiny). Zbylých 10 % GCS je umístěno v plazmě volně, tato frakce je však pro vazbu na receptory v cílových tkáních takřka nedostupná. S rostoucí hypoproteinémií roste pak volná frakce a klesá tím účinnost GCS v cílové tkáni(14,15).
3. Významný faktorem, který ovlivňuje vazbu GCS na cílový receptor, je zinek, takže hypozinkémie přímo souvisí s poklesem účinnosti účinnosti GCS(16,17).
MATERIÁL A METODIKA
Soubor nemocných
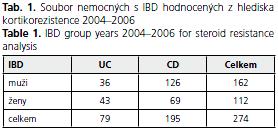
Ve studii, která probíhala v létech 2004-2006 jsme zhodnotili efektivitu systémovým GCS - prednizonem a metylprednizolonem u souboru 274 pacientů s IBD. Jejich přehled s podílem mužů, žen a jednotlivých diagnóz podává tabulka 1. Nemocní byli léčeni GCS, přičemž 211 z nich bylo hodnocení retrospektivní, u zbytku prospektivní.
Metodika
Hodnotili jsme následující vybrané parametry:
Aplikační schéma léčby GCS, tedy zda bylo použito schématu Malchowova nebo Bindera/Brynskovové. V případě, že tato použita nebyla, hodnotili jsme terapii jako non lege artis.
Hladinu albuminu v době terapie GCS. Hodnoty albuminu pod 30 g/l byly považovány za patognomické z hlediska možné indukce snížené léčebné odpovědi na GCS.
Hladinu zinku. V případě významné hypozinkémie jsme výsledek považovali opět na možnou příčinu snížené léčebné odpovědi na terapii GCS.
Jako vedlejší ukazatelé byly sledovány známky interkurentní infekce, imunoregulační index CD4/CD8.
V závěru studie jsme srovnali klinické projevy kortikorezistence dle Modiglianiho s vybranými parametry a vyhodnotili procentuálně výskyt kortikorezistencí celkem a kortikorezistencí, které jsme označili jako nepravé.
VÝSLEDKY
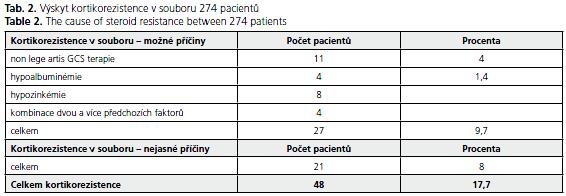
V hodnoceném souboru byly klinické projevy kortikorezistence definované dle Modiglianiho prokázány u 48 léčených GCS (17,7 %). Při analýze možných příčin byly zjištěny následující skutečnosti:
Non lege artis terapie systémovými GCS v 11 případech (4,0 %). Ve většině případů se jednalo o příliš nízkou počáteční dávku prednizonu, která nedosahovala na 0,5 mg/kg/den, příliš dlouho trvající nízkodávkovaná terapie a příliš krátce trvající léčby (průměrně 5,2 týdne)
Závažná hypoalbuminémie byla prokázána ve čtyřech případech (1,4 %).
Závažná hypozinkémie byla prokázána v osmi případech (2,9 %).
Kombinaci dvou a více faktorů jsme nalezli u čtyř pacientů (1,4 %).
Celkově tedy ze 17,7 % registrovaných kortikorezistencí v terapii IBD (48 pacientů) bylo u 9,7 % (27 pacientů) vysloveno podezření na možné druhotné snížení efektivity léčby z výše uvedených důvodů - tedy více než polovina registrovaných případů kortikorezistencí byly ty, které jsme označili jako nepravé. U 21 nemocných (8 %) jsme nedokázali vznik kortikorezistence vysvětlit. Přehled získaných výsledků podává tabulka 2.
DISKUSE
Naším cílem bylo zhodnotit podle Modiglianiho kritérií(6) výskyt kortikorezistence v terapii idiopatických střevních zánětů. Získaný výsledek odpovídal údajům v zahraniční literatuře(1-3), když se přiblížil necelým 20 % v celém hodnoceném souboru 274 pacientů. Protože však, jak se zmiňujeme v úvodu naší práce, výskyt geneticky determinované kortikorezistence u jiných onemocnění nedosahuje ani 10 %, provedli jsme analýzu jistých nebo možných příčin snížené, resp. nulové léčebné odezvy na terapii systémovými GCS. Ukázalo se, že pouze u 8 % pacientů nelze nalézt žádné přesvědčivé vysvětlení, proč by ke klinickým projevům kortikorezistence mohlo dojít. Tito nemocní nebyli v nepříznivém nutričním stavu, neměli hypoalbuminémii, hypozinkémii a terapie GCS byla u nich realizována podle uznávaných léčebných algoritmů. Samozřejmě bychom mohli spekulovat o tom, zda část takto nemocných nebyli kortikodependentní(18) a nikoli kortikorezistentní. Podle některých prací může na projevy kortikorezistence mít vliv tzv. nasycená receptorová kapacita periferních tkání(19-21), k hypotetickým příčinám patří vlivy interkuretního ologisymptomatického onemocnění, jiné lékové vlivy (antibiotika, nesteroidní antirevmatika) nebo cirkadiánní biorytmy(22). Naším cílem však nebylo spekulovat o těchto nejistých vlivech, proto považujeme oněch nevysvětlitelných 8 % kortikorezistencí za kandidáty na primární - pravou tedy geneticky determinovanou kortikosteroidní rezistenci. Právě na ni byla zaměřena naše další pozornost.
ZÁVĚR
Na základě kombinace prospektivní a retrospektivní analýzy výsledků léčby souboru 274 nemocných s IBD jsme zjistili výskyt kortikorezistence v 17,7 %. Přitom u více než poloviny těchto pacientů (9,7 %) bylo možné léčebnou rezistenci vysvětlit jako výsledek chyb v léčebné strategii, závažnou hypoalbuminémií, hypozinkémií nebo kombinací těchto faktorů. Tuto skupinu jsme označili jako nepravé (druhotné a dočasné) kortikorezistence. U 8 % nebylo možné nalézt přijatelné vysvětlení snížené nebo nulové léčebné odpovědi na GCS a tuto skupinu považujeme za kandidáty kortikorezistence geneticky determinované, kterou jsme označili jako pravou (primární a trvalou). Takový výskyt geneticky podmíněné kortikorezistence by byl v souladu s literárními údaji z jiných oborů(7-11).
Použité zkratky
ISZ - idiopatické střevní záněty
CN - Crohnova nemoc
UC - ulcerózní kolitida
GCS - glukokortikosteroidy
MDR1 - multidrug resistance gene
NF-κB - nukleární faktor kappa B
Práce byla podpořena grantovým projektem IGA NR 9342-3/2007.
LITERATURA
- 1. Munkholm P, Langholz E, Davidsen M, Binder V. Frequency of glucocorticoid resistance and dependency in Crohn’s disease. Gut 1994; 35: 360-362.
- 2. Summers RW, Swith DM, Sessions JT, et al. National Cooperative Crohn’s Disease Study: results of drug treatment. Gastroenterology 1979; 77: 847-869.
- 3. Kjeldsen J. Treatment of ulcerative colitis with high dose of oral prednisolone. The rate of remission, the need for surgery, ant the effect of prolonging the treatment. Scan J Gastroent 1993; 28: 821-826.
- 4. Creed TJ, Probert SJ. Revie artikle: steroid resistance in inflammatory bowel disease - mechanisms and therapeutic strategie. Aliment Pharmacol Ther 2007; 25: 111-122.
- 5. Lukáš M. Medikamentózní terapie idiopatických střevních zánětů. In Lukáš M. Idiopatické střevní záněty: nejistoty, současné znalosti a klinický přístup. Praha: Galén 1998; 254.
- 6. Modigliani R, Mary JY, Simon JF, Cortot A, Soule JC, Gendre JP, Rene E. Clinical, biological and endoscopic picture of attacks of Crohn’s disease. Evolution on prednisolone. Gastroenterology 1990; 98: 811-818.
- 7. Linder MJ, Thompson EB. Abnormal glucocorticoid receptor gene and mRNA in primary cortisol resistance. J Steroid Bioch 1989; 32: 243.
- 8. Hoffmeyer S, Burk O, Von Richter O, et al. Functional polymorphism of the human multidrug-resistance gene: multiple sequence variations and correlation of one Allene with P-glycoprotein expression and activity in vivo. Proc Natl Acad Sci USA 2000; 97: 3473-3478.
- 9. Potocnik U, Ferkolj I, Glavac D, et al. Polymorphism in multidrug resistance 1 (MDR1) gene associated with refractory Crohn disease and ulcerative colitis. Genes Immun 2004; 5: 530-539.
- 10. Honda M, Orii F, Arabe T, et al. Expression of glucocorticoid receptor beta in lymphocytes of patients with glucocorticoid-resistance ulcerative colitis. Gastroenterology 2000; 118: 859-866.
- 11. De Iudicibus S, Stocco G, Martelossi S, et al. Association of BII polymorphism of the glucocorticoid receptor gene locus with response to glucocorticoids in inflammatory bowel disease. Gut 2007; 56: 1319- 1320.
- 12. Binder V, Brynskov J. Corticosteroids. In Inflammatory Bowel Disease. New York, Edinburgh, London, Madrid, Malbourne, San Francisco, Tokyo: Churchill- Livingstone 1997; 503-511.
- 13. Malchow H, Ewe K, Brandes JW. European cooperative Crohn’s disease study: results of drug treatment. Gastroenterology 1984; 86: 249-266.
- 14. Claman HN. Glucocorticosteroids. I. Antiinflammatory mechanism. Hosp Pract 1983; 18: 123.
- 15. Derendorf H, Mollmann HW, Hochhaus G, Barth J. Kinetic/dynamic interrelationships as basis for rational therapy. In Glucocorticoid Therapy in Chronic Inflammatory Bowel Disease - From Basic Principles to Rational Therapy. Edited by Mollmann HW. and May B. International Falk Workschop Strasbourg, France 5 Sept 1993: 80-98.
- 16. Winkelstein A. Imunosupresivní léčba. In: Základní a klinická imunologie (Eds. Stites DP, Terr AI.). Praha: Victoria Publishing a.s. 1994; 690.
- 17. Muller M, Renkawitz R. The glucocorticoid receptor. Biochem Biophys Acta 1991; 1088: 171-182.
- 18. Reinisch W, Gasche C, Wyatt J, moser G, Lochs H, Vogelsang H, Gang A. Steroid dependence in Crohn’s disease. Lancet 1995; 354: 859 (letter).
- 19. Barth J, Damoiseaux M, Mollmann H, Brandis KH, Hochhaus G, Derendorf H. Pharmacokinetics and pharmacodynamics of prednisolone after intravenous and oral administration. J Clin Pharmacol Ther Toxicol 1992; 30: 317-324.
- 20. Tanner A, Bochner F, Caffin J, Halliday J, Powell L. Dose-dependent prednisolone kinetics. Clin Pharmacol Ther 1979; 24: 571-578.
- 21. Wald JA, LaW rm, Ludwig EA, Sloan RR, Middleton E, Jusko WJ. Evaluation of dose-related pharmocokinetics and pharmocodynamics of prednisolone in man. J Pharmacokinet Biopharm 1992; 20: 567-589.
- 22. Voderholzer U, Hohagen F, Postler E, Berger M, Bauer J. Zirkadiane Rhytmik von Zytokinen und Schlaf-Wach-Rytmus. Z Allg Med 1995; 71: 228-238.
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené